Sử dụng virus để tiêu diệt ung thư trên người: Phương pháp mạo hiểm nhưng được nhiều nhà nghiên cứu hi vọng
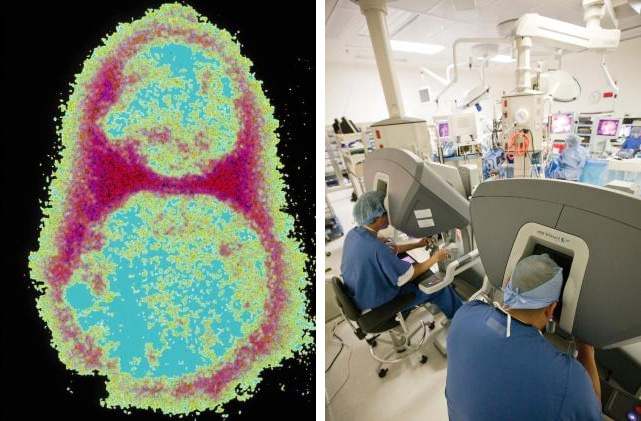
Một công ty của Úc đã tìm ra một loại virus mới dựa trên bệnh đậu mùa có khả năng tiêu diệt mọi loại ung thư đã biết. Bây giờ họ đã sẵn sàng cho thử nghiệm trên người.
Phương pháp điều trị ung thư này có tên CF33 cho thấy có thể thu nhỏ khối u ở chuột và các nhà khoa học hi vọng nó sẽ được thử nghiệm trên các bệnh nhân mắc bệnh ung thư vú và bệnh ung thư khác ở Úc vào đầu năm tới. Các thử nghiệm ban đầu ở chuột đã được chứng minh là làm giảm các tế bào ung thư và bây giờ Imugene đang xem xét thực hiện các thí nghiệm trên người.
Được thiết kế bởi chuyên gia ung thư Hoa Kỳ, giáo sư Yuman Fong, phương pháp điều trị đang được phát triển bởi công ty công nghệ sinh học Imugene của Úc. Giáo sư Fong có mặt tại Úc trong tuần này để gặp gỡ các đại diện của Imugene và lên kế hoạch cho các thử nghiệm lâm sàng.
Giáo sư Yuman Fong
Mặc dù việc điều trị có hiệu quả ở chuột không có nghĩa là chắc chắn sẽ thành công ở người nhưng giáo sư Fong hy vọng thử nghiệm này có thể đem lại thành công. Rất nhiều người có thể nhướn mày khi nghe nói tới việc sử dụng virus để chống lại bệnh tật nhưng các nhà khoa học đã làm điều đó trong nhiều năm với kết quả tốt.
Ví dụ như: Các nhà khoa học Mỹ đã biến virus gây cảm lạnh thông thường thành phương pháp điều trị để tiêu diệt ung thư não. Ở một số bệnh nhân, ung thư đã biến mất trong nhiều năm trước khi quay trở lại, ở những người khác, nó thu nhỏ các khối u phù hợp. Một dạng virus herpes biến đổi hiện đang được sử dụng như một phương pháp điều trị hiệu quả chống lại một số loại ung thư da.
Phó giáo sư nghiên cứu người Úc, ông Tom đến từ Viện nghiên cứu ung thư Olivia Newton John, gần đây đã thử nghiệm một phương pháp điều trị virus khác kết hợp với liệu pháp miễn dịch Keytruda trên 11 bệnh nhân ung thư phổi và 3 bệnh nhân nhận thấy khối u của họ co lại.
Chia sẻ với tờ Daily Telegraph, giáo sư Yuman Fong đã nói: “Có bằng chứng cho thấy virus có thể tiêu diệt ung thư từ đầu những năm 1900 khi những người được tiêm vắc-xin bệnh dại đã đã khỏi bệnh. Vấn đề là nếu bạn làm cho virus đủ độc để tiêu diệt ung thư, bạn lo lắng nó cũng sẽ giết chết con người”.
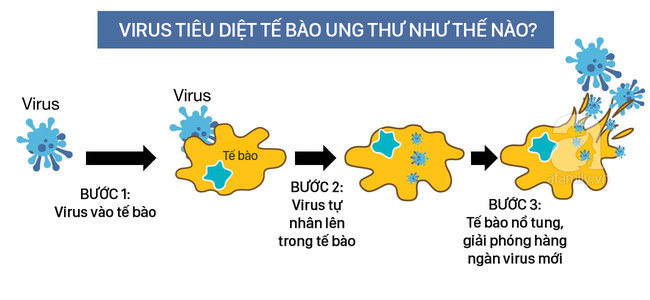
Nghiên cứu trước đây sử dụng virus để tiêu diệt ung thư đã thất bại vì các virus được sử dụng quá độc hại, các phương pháp điều trị khác chỉ có thể đối phó với bệnh ung thư trong các tế bào cụ thể như da hoặc mô gan. Nhưng giáo sư Fong tin rằng pha chế của ông sẽ phù hợp với con người và sẽ là cách tốt nhất để tấn công các khối u ung thư.
Bệnh nhân trong các thử nghiệm ở người sẽ tiêm virus trực tiếp vào khối u của họ, nơi nó sẽ nhân lên cho đến khi tất cả thoát ra khỏi khối u, giết chết nó một cách hiệu quả.
Sau đó, virus dự kiến sẽ cảnh báo hệ thống miễn dịch rằng có các tế bào ung thư trong cơ thể và nhắc nhở nó tìm kiếm và tiêu diệt các tế bào bị bệnh khác.
Sự phát triển của thử nghiệm này là vô cùng thú vị, nhưng mọi người cũng được cảnh báo rằng còn cả một con đường dài trước khi phương pháp này có thể được áp dụng trong các bệnh viện.
Video đang HOT
Giáo sư của Hội đồng Ung thư, ông Sanchia Aranda nói với Daily Telegraph : “Khi nó được thử nghiệm ở người, chúng ta sẽ xem liệu hệ thống miễn dịch có bảo vệ chống lại virus hay không và loại bỏ nó trước khi nó bị ung thư hoặc có thể có tác dụng phụ khó chịu nào không. Thực tế, các tế bào ung thư rất thông minh, chúng là những thứ thực sự có thể đột biến để sống sót và có khả năng chúng sẽ tiến hóa để kháng lại virus như hiện tại để trở nên kháng hóa trị và miễn dịch trị liệu”.
Theo Labible/News.co/Telegraph Daily/Helino
Vaccine trị ung thư: Tiềm năng và thách thức?
Ung thư là nhóm bệnh gây tử vong đứng thứ hai sau bệnh tim mạch. Do đó, phòng ngừa và điều trị ung thư đang là mối quan tâm lớn không chỉ của ngành y tế, mà cả cộng đồng xã hội.
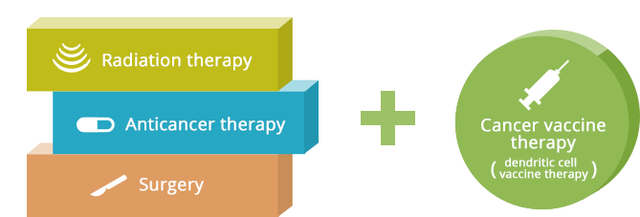
Ngoài ba phương pháp kinh điển là phẫu thuật, hóa trị, và xạ trị, liệu pháp miễn dịch là phương pháp thứ tư đang được nghiên cứu phát triển. Trong liệu pháp miễn dịch này, vaccine là hướng chủ động, sớm, đặc hiệu và nhiều hứa hẹn nhất.
TỔNG QUAN VỀ VACCINE
Lai lịch danh tên
Vaccine được Bác sĩ Edward Jenner (1749-1822), Anh, đặt tên cho thuốc chủng đậu mùa (small pox) do ông phát minh sau 20 năm nghiên cứu.
Số là, quan sát thấy người vắt sữa bò sau khi mắc đậu bò (cowpox) sẽ không bao giờ mắc bệnh đậu mùa (smallpox), Bác sĩ Edward Jenner lấy một số mủ từ tay của một cô gái vắt sữa bị mắc đậu bò đưa vào da chú bé James Phipps, số lượng mủ tăng dần dần. Sau đó ông cố tình cho Phipps lây bệnh đậu mùa. Bệnh phát ra nhưng lành nhanh ngay sau đó và chẳng để lại sẹo di chứng nào. Vì bệnh đậu bò và "thuốc" chủng ngừa đậu mùa đều có liên quan đến con bò cái, vacca, theo tiếng La tinh, nên từ vaccine (thuốc chủng) ra đời từ đây.
Vaccine là gì? Các loại vaccine?
Khi một vi sinh vật lạ, kháng nguyên, xâm nhập vào cơ thể, hệ thống miễn dịch sẽ được "báo động" và "lưu giữ" lại thông tin vật lạ. Các thông tin này sẽ kích hoạt bạch cầu lympho B sản sinh ra các kháng thể đặc hiệu để chống lại đúng các vi sinh vật lạ đã xâm nhập.
Vaccine, thuốc chủng, là vật phẩm chứa vi khuẩn, vi rút đã chết hoặc bị giảm độc lực, thậm chí là những protein bề mặt nhưng còn có tính kháng nguyên để những tế bào của hệ thống miễn dịch nhận diện được và tạo miễn dịch dịch thể (kháng thể) hoặc miễn dịch tế bào (ký ức) để chống lại yếu tố ngoại lai.
Tùy theo cách sản xuất, có 5 dạng vaccine thông dụng: Vaccine sống, giảm độc lực; Vaccine bất hoạt (inactivated vaccines); Vaccine độc tố (toxoid vaccines); Vaccine thành phần (subunit vaccines); và Vaccine liên hợp (conjugate vaccines).
Vaccine hoạt động thế nào?
Sau khi được tiêm hay uống, vaccine với vai trò là kháng nguyên sẽ kích hoạt hệ thống miễn dịch đáp ứng miễn dịch, tổng hợp kháng thể đặc hiệu chống lại các vật lạ xâm nhập sau này.
Có thể ví von, việc tiêm chủng vaccine là cuộc tập trận giúp hệ thống miễn dịch nhận diện và chống lại sự xâm nhập lần sau của các tác nhân có đặc tính tương tự vaccine được tiêm chủng. Và cũng như cuộc tập trận, càng tiêm chủng nhắc đi nhắc lại thì khả năng miễn dịch, lượng kháng thể tạo ra càng nhiều, tác dụng ngừa kháng bệnh càng cao.
VACCINE TRỊ UNG THƯ
Tổng quan
Người khỏe mạnh, mỗi ngày cơ thể cũng phát sinh 5 đến 6 ngàn tế bào đột biến, dị dạng. Nhờ hệ thống miễn dịch tấn công, tiêu diệt các tế bào này không thể phát triển thành tế bào ung thư. Do đó, suy giảm chức năng miễn dịch cũng là một yếu tố nguy cơ khiến ung thư cho con người. Và liệu pháp "vaccine ung thư" nhằm mục đích loại bỏ các tế bào ung thư thông qua việc kích hoạt và tăng cường khả năng tấn công chống lại các tế bào ung thư của hệ thống miễn dịch.
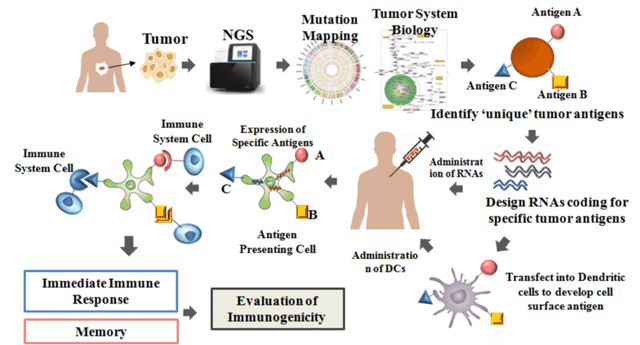
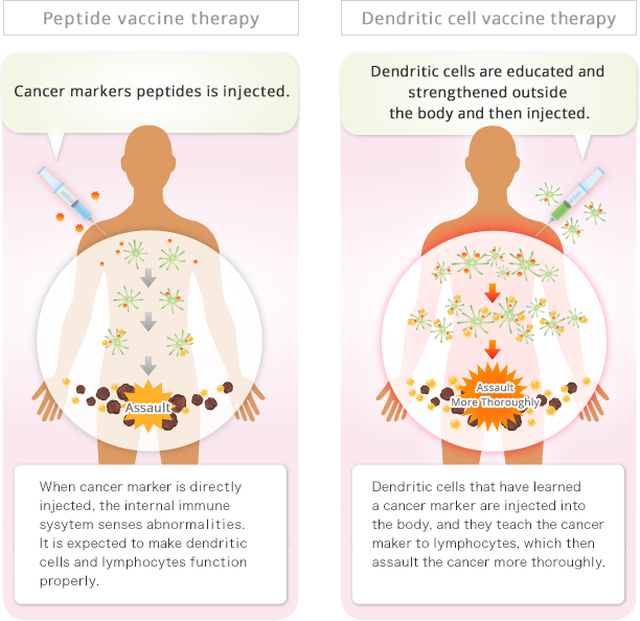
Khác với tế bào khỏe mạnh, trên bề mặt các tế bào ung thư có một số phân tử cấu tạo nhất định gọi là "kháng nguyên đặc hiệu ung thư". Vaccine điều trị ung thư thường được chiết trích từ khối u có các kháng nguyên đặc hiệu này, lại được tăng cường với tá dược hỗ trợ, được tiêm vào người để kích thích miễn dịch. Các tế bào miễn dịch đuôi gai (dendritic cells) sẽ nhận diện các tế bào ung thư và khởi động quá trình thực bào, rồi chuyển chuyển thông tin "ung thư" đến các tế bào lympho, để các tế bào này tấn công tiêu diệt các tế bào ung thư.
Một số vaccine ung thư được điều chế cho từng bệnh nhân. Những loại vaccine này sản sinh từ mẫu khối u của người bệnh, nên cần phải phẫu thuật để lấy một mẫu khối u đủ lớn để tạo ra vaccine cần thiết.
Hai loại vaccine trị ung thư
* Vaccine peptide là tiêm trực tiếp kháng nguyên ung thư vào cơ thể. Hệ thống miễn dịch nội tại phát hiện, tấn công các kháng nguyên và làm chết các tế bào ung thư. Vì vaccine peptide này phụ thuộc vào khả năng miễn dịch của bệnh nhân, nên thường không hiệu quả ở người ung thư bị suy giảm miễn dịch.Vaccine kháng nguyên định sẵn này sản xuất nhanh nhưng tính đặc hiệu thấp.
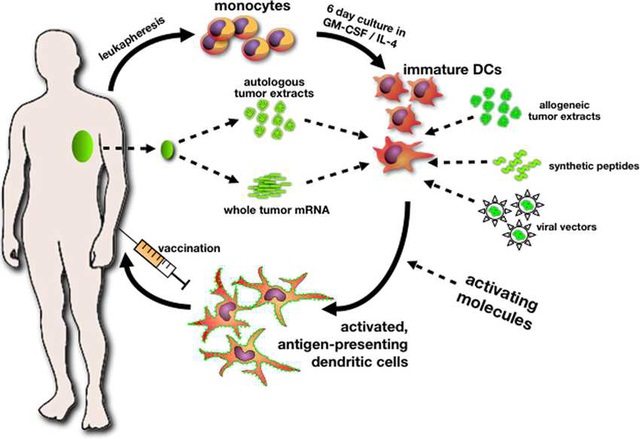
* Vaccine tế bào đuôi gai là chiết xuất từ các tế bào đuôi gai của chính cơ thể bệnh nhân, được nuôi cấy và biệt hóa nhân tạo. Các tế bào đuôi gai này có ký ức miễn dịch về các kháng nguyên, nên sẽ phản ứng tốt với tế bào ung thư. Vaccine tự thân có đặc hiệu cao vì kháng nguyên từ khối u của chính bệnh nhân, nhưng việc sản xuất tốn thời gian và chi phí rất cao hơn, hơn nữa trên cùng một bệnh nhân vị trí khối u thường có tính kháng nguyên khác nhau, nên không thể dùng một loại vaccine để nhận dạng và tấn công hết.
Nhiều vaccine trị ung thư còn "thử nghiệm" !
Hiện nay, hầu hết các vaccine điều trị ung thư đều đang qua các thử nghiệm lâm sàng (clinical trials) liên quan người tình nguyện viên. Danh sách các cơ quan bị ung thư đang thử nghiệm lâm sàng vaccine khá dài gồm: Bàng quang, Não bộ, Vú, Cổ tử cung, Đại trực tràng , Thận, Máu, Phổi, Da, Tủy xương, Tụy tạng, Tiền liệt tuyến.
Chỉ một mình vaccine Sipuleucel-T (Provenge) đã được Cơ quan Quản lý Thực và Dược phẩm Hoa Kỳ FDA cho phép sử dụng để điều trị ung thư tiền liệt di căn vào năm 2010. Vaccine Sipuleucel-T này được cá nhân hóa cho từng bệnh nhân qua các bước: Trích bạch cầu từ máu người bệnh; đó. Chỉnh đổi các bạch cầu trong phòng thí nghiệm để chúng nhận biết các tế bào ung thư tiền liệt. Truyền các bạch cầu đã chỉnh sửa vào lại người bệnh để chúng "dạy" hệ thống miễn dịch tìm diệt tế bào ung thư tiền liệt.
ĐÔI ĐIỀU BÀN LUẬN
Nhiễm trùng mãn tính có thể chuyển thành ung thư, do đó dùng vaccine phòng bệnh truyền nhiễm là gián tiếp phòng ngừa ung thư do nhiễm trùng này gây ra. Do đó, một số tài liệu y học xếp những vaccine phòng bệnh nhiễm trùng này thành "vaccine ngừa ung thư". Hiện tại, FDA đã phê duyệt hai loại vaccine nhiễm trùng thành vaccine ngừa ung thư là Vaccine virút papilloma (HPV) để ngừa ung thư sinh dục nữ (cổ tử cung, âm đạo và âm hộ), ung thư hậu môn; ung thư miệng; và Vaccine vi-rút viêm gan B (HBV) để ngừa ung thư gan.
Hầu hết các "vaccine điều trị ung thư" còn đang thông qua các thử nghiệm lâm sàng trên những người tình nguyện. Việc phát triển vaccine điều trị ung thư này còn rất khó khăn vì 4 lý do: (1) Tế bào ung thư ức chế hệ thống miễn dịch; (2) Hệ miễn dich của người bệnh không "nhìn thấy" nên bỏ qua các tế bào ung thư; (3) Vaccine khó áp dụng với các khối ung thư lớn hoặc đang tiến triểm mạnh. Đây là lý do khiến bác sĩ điều trị thường sử dụng vaccine ung thư thêm vào các phương pháp kinh điển khác; (4) Vaccine trị ung thư không tác dụng ở người quá già hoặc người có hệ thống miễn dịch suy yếu, đáp ứng kém với vaccine. Vì những lý do này, một số nhà nghiên cứu cho rằng vaccine điều trị ung thư chỉ có thể hoạt động tốt đối với các khối u nhỏ, ung thư giai đoạn đầu, và thường dùng phối hợp với các liệu pháp điều trị ung thư kinh điển hơn là đơn trị liệu.
Tháng 3/2019, trong hội thảo: "Cập nhật liệu pháp phòng ngừa và điều trị ung thư bằng HITV-Vaccine Hasumi" tại Bệnh viện Gia An 115, TP.HCM, TS BS Kenichiro Hasumi, Nhật, thông báo nhóm khoa học của ông đã chế tạo thành công hơn 30 loại vắc xin phòng ngừa và điều trị ung thư, với khả năng loại bỏ ung thư khỏi cơ thể, và kéo dài sự sống cho cả bệnh nhân ung thư ở giai đoạn cuối. Chuyên gia hàng đầu về ung thư, TS.BS Phạm Nguyên Quý, Khoa Ung thư, Bệnh viện ĐH Kyoto, thông tin: Hiệp hội Ung thư Nhật, Cơ quan Quản lý Thực và Dược phẩm Nhật (PMDA) chưa công nhận về hiệu quả và an toàn, bác sĩ tại Nhật cũng chưa dùng nhiều vaccine Hasumi này.
THAY LỜI KẾT
Hiện nay, thế giới vẫn đang điều trị ung thư với ba liệu pháp kinh điển là phẫu thuật, hóa trị liệu, và xạ trị. Liệu pháp miễn dịch kết hợp thêm, như là liệu pháp thứ tư, với nhiều hứa hẹn.
Liệu pháp miễn dịch ung thư tác động qua: (1) Kháng thể đơn dòng (miễn dịch thụ động) để gắn kết với các tế bào ung thư, giúp miễn dịch định vị và phá hủy; đã được sử dụng trong ung thư bạch cầu, vú, ruột, ung thư ở đầu mặt cổ...;(2) Thuốc ức chế chốt kiểm soát miễn dịch(checkpoint inhibitors). Bình thường, hệ miễn dịch của cơ thể sẽ dựa vào các "điểm nhận biết" hay "điểm dừng miễn dịch", để không hoạt hóa quá mức. Các tế bào ung bướu sử dụng các điểm nhận biết này để tránh sự phát hiện của hệ miễn dịch. Ức chế "điểm nhận biết" hay giải phóng "hàng rào ngăn cản" là một liệu pháp giúp các tế bào hệ miễn dịch tấn công các tế bào ung bướu hiệu quả hơn. Hiện FDA cho phép sử dụng một số thuốc nhóm này; (3) Các Cytokine là những protein trách nhiệm đáp ứng miễn dịch nguyên phát. Hai loại cytokine đã được dùng là interferon và interleukin (interferon (IFN-), interleukin 2 (IL-2); và (4) Vaccine trị ung thư.
Về lý thuyết,vaccine trị ung thư có ba lợi điểm: (1) một rất đặc hiệu, chỉ chống đúng tế bào ung thư và để yên tế bào lành, (2) hai ít hay không có tác dụng phụ so với hóa và xạ trị; và (3) ba rất tiện dụng, như tiêm các vaccin thông thường, có thể điều trị cho bệnh nhân ngoại trú. Trên thực tế, vẫn còn một số thách thức,và đa số vaccine ung thư đang được thử nghiệm lâm sàng. Hy vọng trong tương lai chúng ta có thêm vũ khí mới chống lại ung thư, căn bệnh gây tử vong hàng thứ hai trên thế giới.
TS.BS Trần Bá Thoại
Uỷ viên BCH Hội Nội tiết Việt Nam
Theo Dân trí
Phát hiện cấu trúc trong cơ thể chống ung thư tốt hơn hóa trị truyền thống  Các "túi ngoại bào sủi bọt" - một cấu trúc hình bong bóng kích thước nano trong cơ thể có thể được lợi dụng để tạo nên một phương pháp điều trị ung thư đột phá. Các nhà nghiên cứu từ Đại học Bang Michigan và Đại học Stanford (Mỹ) đã phát hiện ra một cấu trúc ngay trong cơ thể con người...
Các "túi ngoại bào sủi bọt" - một cấu trúc hình bong bóng kích thước nano trong cơ thể có thể được lợi dụng để tạo nên một phương pháp điều trị ung thư đột phá. Các nhà nghiên cứu từ Đại học Bang Michigan và Đại học Stanford (Mỹ) đã phát hiện ra một cấu trúc ngay trong cơ thể con người...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42
Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03
Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03 Vụ tấn công chết người đầu tiên ở Israel kể từ thỏa thuận ngừng bắn Gaza08:52
Vụ tấn công chết người đầu tiên ở Israel kể từ thỏa thuận ngừng bắn Gaza08:52 Thời điểm then chốt cho chiến sự Ukraine08:41
Thời điểm then chốt cho chiến sự Ukraine08:41Tiêu điểm
Tin đang nóng
Tin mới nhất

Cứu sống bệnh nhân người Lào bị sốc nhiễm khuẩn, suy đa tạng
Những cách phòng tránh bệnh lý xương khớp dễ gặp vào mùa xuân

Thời điểm cần nhập viện khi bị sốt do cúm A

8 loại thực phẩm giàu chất xơ từ tự nhiên

Tiếp sức người mắc bệnh hiếm

Ngộ độc thực phẩm, xử trí thế nào?

Ăn nhiều loại rau này sẽ hỗ trợ phòng ung thư

Cách sử dụng mướp đắng khi bị bệnh đái tháo đường

Ăn cá bổ dưỡng nhưng tránh 4 loại có thể gây ung thư

Những thuốc nào cần uống sau khi bị đột quỵ?

Nguyên nhân khiến da thường xuyên bị khô, ngứa
Hà Nội: Bé 4 tuổi thoát nguy cơ thủng thực quản do nuốt phải pin cúc áo
Có thể bạn quan tâm

Tổ Tiên căn dặn: "Đặt tủ lạnh ở 3 vị trí này hao tốn tiền của, làm mãi vẫn nghèo"
Trắc nghiệm
23:28:19 11/03/2025
Cặp sao Vbiz bị đồn "phim giả tình thật" tái hợp sau 10 năm: Nhà gái vừa đẹp vừa giàu, nhà trai trẻ mãi không già
Hậu trường phim
23:27:06 11/03/2025
Quá đau đớn trước lời cầu xin của mẹ Kim Sae Ron, chính Kim Soo Hyun đã phá nát danh dự một kiếp người
Sao châu á
23:20:53 11/03/2025
Nữ idol từng đóng vai chính Lật Mặt bị mỉa mai là "rắn độc Châu Á", nhiều scandal tới nỗi flop không thể vực dậy
Nhạc quốc tế
23:17:30 11/03/2025
6 bí quyết làm bánh xèo giòn rụm, không bị ướt bột
Ẩm thực
22:57:20 11/03/2025
Hoa hậu Thùy Tiên xuất hiện giữa ồn ào, Chi Bảo và vợ kém 16 tuổi mặn nồng
Sao việt
22:39:52 11/03/2025
Cận cảnh cây hoa sưa hot nhất Hà Nội khiến người người xếp hàng dài, chen chân từng mét để có bức ảnh "sống ảo"
Netizen
21:59:02 11/03/2025
Ronaldo U40 đánh bại bản thân trước tuổi 30
Sao thể thao
21:57:47 11/03/2025
Thủ tướng Phạm Minh Chính: Dự kiến giảm khoảng 50% số tỉnh, 60-70% số xã
Tin nổi bật
21:49:37 11/03/2025
Chủ quán karaoke "bật đèn xanh" cho nhân viên bán ma túy để thu hút khách
Pháp luật
21:39:05 11/03/2025
 Kinh nguyệt xuất hiện với những triệu chứng lạ chính là cảnh báo vô số căn bệnh vùng âm đạo mà bạn chẳng ngờ đến
Kinh nguyệt xuất hiện với những triệu chứng lạ chính là cảnh báo vô số căn bệnh vùng âm đạo mà bạn chẳng ngờ đến Những sai lầm nghiêm trọng khiến bạn càng trở nên mệt mỏi sau khi ngủ trưa
Những sai lầm nghiêm trọng khiến bạn càng trở nên mệt mỏi sau khi ngủ trưa

 Ăn thực dưỡng Ohsawa, nhịn ăn để điều trị ung thư: Bệnh không thuyên giảm chỉ thấy cơ thể gầy mòn suy kiệt trầm trọng
Ăn thực dưỡng Ohsawa, nhịn ăn để điều trị ung thư: Bệnh không thuyên giảm chỉ thấy cơ thể gầy mòn suy kiệt trầm trọng Lây thủy đậu từ chị gái, chưa đầy 1 tháng sau mẹ sốc nặng khi biết con mắc một dạng ung thư "hung hãn" vì nhiễm trùng
Lây thủy đậu từ chị gái, chưa đầy 1 tháng sau mẹ sốc nặng khi biết con mắc một dạng ung thư "hung hãn" vì nhiễm trùng Lần đầu tiên các nhà khoa học loại bỏ được HIV trong toàn bộ gen của chuột: Đem lại hi vọng loại bỏ HIV ở người
Lần đầu tiên các nhà khoa học loại bỏ được HIV trong toàn bộ gen của chuột: Đem lại hi vọng loại bỏ HIV ở người Lời khẩn cầu của người mẹ ung thư mong chữa bệnh cho con trai suy thận: "Nếu phải chết, tôi xin được chết thay con"
Lời khẩn cầu của người mẹ ung thư mong chữa bệnh cho con trai suy thận: "Nếu phải chết, tôi xin được chết thay con" Tác hại khôn lường của bình hút Hookah
Tác hại khôn lường của bình hút Hookah Bác sỹ nói gì về 'thần dược' gạo lứt chữa ung thư
Bác sỹ nói gì về 'thần dược' gạo lứt chữa ung thư Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối
Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính
Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính Viêm tuyến giáp Hashimoto có biểu hiện như thế nào?
Viêm tuyến giáp Hashimoto có biểu hiện như thế nào? Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh
Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng?
Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng? U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh
U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ
Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình
Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
 Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai?
Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai? Cặp đôi chú cháu Kim Soo Hyun - Kim Sae Ron bị bóc hẹn hò từ 5 năm trước, nguyên nhân chia tay mới sốc?
Cặp đôi chú cháu Kim Soo Hyun - Kim Sae Ron bị bóc hẹn hò từ 5 năm trước, nguyên nhân chia tay mới sốc? Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ
Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ Dân mạng soi được điểm thay đổi bất thường của Kim Sae Ron từ 2015, nghi dấu hiệu Kim Soo Hyun thao túng tâm lý
Dân mạng soi được điểm thay đổi bất thường của Kim Sae Ron từ 2015, nghi dấu hiệu Kim Soo Hyun thao túng tâm lý Hoá ra Kim Sae Ron công khai ủng hộ Kim Soo Hyun khi mới 13 tuổi, bắt đầu bị thao túng từ đây?
Hoá ra Kim Sae Ron công khai ủng hộ Kim Soo Hyun khi mới 13 tuổi, bắt đầu bị thao túng từ đây? Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
 Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng

 Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên
Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên 'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư
'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý
Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý