Phẫu thuật sinh con nên theo chỉ định bác sĩ
Theo các bác sĩ sản khoa, nếu không có chỉ định bắt buộc phải can thiệp phẫu thuật, việc thai phụ và gia đình “nhất nhất” muốn “ sinh mổ chủ động, mổ nhanh, mổ không đau” tiềm ẩn rất nhiều nguy cơ đến sức khỏe của cả mẹ lẫn con.
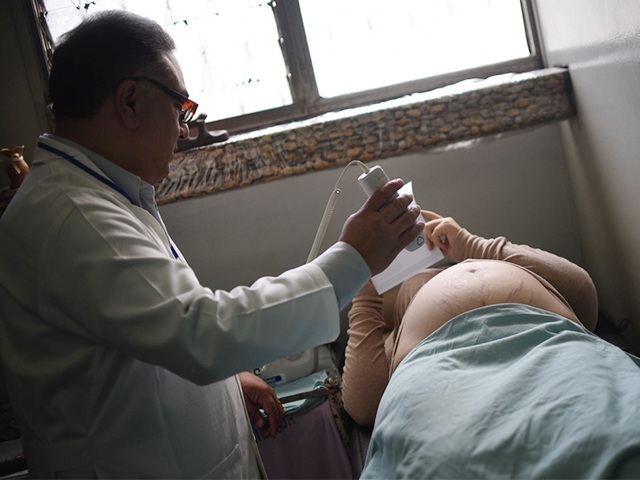
Bác sĩ Minh Nguyệt thăm khám và tư vấn cho thai phụ yên tâm điều trị chờ ngày sinh con.
Thai phụ L.T.C.T. (34 tuổi, ở huyện Thới Lai) mang thai con lần 2, thai 34,5 tuần tuổi, nhập viện Bệnh viện (BV) Phụ sản TP Cần Thơ với những cơn gò tử cung bất thường. Qua thăm khám, bác sĩ chẩn đoán tình trạng dây rốn lệch tâm, thai non tháng dọa sinh non trên nền vết mổ cũ, tư vấn thai phụ nên yên tâm dưỡng thai để em bé “cứng cáp”, đủ ngày tháng chào đời. Cán bộ y tế sẽ theo dõi chặt chẽ diễn tiến sức khỏe thai phụ, có vấn đề gì sẽ có hướng xử lý, can thiệp kịp thời.
Bác sĩ CKII Đỗ Thị Minh Nguyệt, Phó Trưởng Khoa Sản bệnh BV Phụ sản TP Cần Thơ, cho biết, nhiều trường hợp thai phụ vào viện như chị T., sau một thời gian chờ đợi ngày hạ sinh, thường xin bác sĩ cho mổ lấy thai để yên tâm. Điều lo lắng của sản phụ và gia đình có thể thông cảm, tuy nhiên, bác sĩ luôn cân nhắc thận trọng khi quyết định cho thai phụ sinh thường hay phải mổ. Quan niệm sinh mổ an toàn hơn sinh thường là hoàn toàn sai lầm.
Theo các thống kê y tế liên quan đến sản khoa, cả mẹ và bé trong trường hợp sinh mổ có thể gặp phải tai biến gấp 10 lần so với sinh thường. Bà mẹ sinh mổ cần thời gian hồi phục khoảng 12 tuần, gấp 2 lần thời gian hồi phục của những sản phụ sinh thường. Điều đáng lo ngại hơn là sinh mổ ảnh hưởng đến tương lai sản khoa của chị em. Vì sản phụ sinh thường có số con và khoảng cách giữa 2 lần sinh không giới hạn, còn sinh mổ có số con tối đa là 3 và khoảng cách giữa các lần mổ phải trên 2 năm.
Nguy hiểm hơn cả là tiền sử sinh mổ còn liên quan đến những biến chứng như dính ruột, tắc ruột do sẹo vết mổ ở ngoài thành bụng. Còn sẹo trong cơ tử cung gây những biến chứng như thai bám vết mổ cũ, nhau cài răng lược… Một nguy cơ khác, trong quá trình mang thai hay chuyển dạ, vết mổ cũ có thể nứt, nguy hiểm tính mạng hai mẹ con. Vì thế, bác sĩ Minh Nguyệt khuyến cáo, khi nào có chỉ định bác sĩ cho mổ thì mổ, chứ chị em không nên tự ý xin mổ.
Video đang HOT
Đối với bé được sinh thường, quá trình co bóp của âm đạo khi mẹ rặn sinh làm cho lồng ngực bé đẩy các chất dịch ra, không bị hít nước ối vào đường hô hấp. Em bé chào đời bằng phương pháp mổ không diễn ra cơ chế đó, vì thế nguy cơ hít ối nhiều hơn. Ngoài ra, bác sĩ phải gây tê, gây mê làm vô cảm cho thai phụ để thực hiện cuộc mổ, em bé có nguy cơ sốc thuốc. Nhiều người quan niệm sinh mổ nhẹ nhàng, ít đau hơn, tuy nhiên, bác sĩ Minh Nguyệt cho biết, sinh mổ không đau ngay lúc mổ nhưng sẽ đau sau đó, còn sinh thường thì đau lúc rặn sinh nhưng sau đó không đau nữa.
Các chuyên gia sản khoa cho rằng, chỉ những trường hợp có chỉ định y khoa bắt buộc phải mổ lấy thai để đảm bảo an toàn cho mẹ và bé thì mới can thiệp phẫu thuật. Về phía mẹ, đó là những bệnh lý như tim mạch, tiền sản giật nặng có biến chứng, điều trị không đáp ứng thuốc, thai quá to so với khung chậu mẹ, hoặc ngôi bất thường.
Những bất thường về phần phụ của thai là nhau tiền đạo, nhau bong non, vô ối, dây rốn bám màng nguy hiểm sức khỏe của bé. Những bất thường về tử cung do bà mẹ mổ nhiều lần, thời gian giữa các lần mổ gần nhau, hoặc một số chỉ định cần cân nhắc khác như con so ở thai phụ lớn tuổi, con so vị thành niên, thai được thụ tinh trong ống nghiệm,… tùy trường hợp cụ thể mới có chỉ định.
Liên quan đến việc chăm sóc bà mẹ sau sinh và nuôi con bằng sữa mẹ, bác sĩ Minh Nguyệt khuyên, các sản phụ dù sinh thường hay mổ đều nên vận động sớm, ăn uống đầy đủ chất, lưu ý ngừa thai và cho con bú mẹ ngay khi chào đời. Lượng sữa non đầu tiên có chút xíu thôi nhưng rất giàu dinh dưỡng và kháng thể. Các bà mẹ sau sinh không có sữa có thể do lo lắng quá, ăn uống không đầy đủ. Tất cả bà mẹ sau sinh có thể bị stress tùy mức độ, rất cần người thân giúp đỡ cả về tinh thần và thể chất để hồi phục sức khỏe, tinh thần thoải mái, đủ sữa nuôi con.
Sắp đi đẻ, mẹ nhớ phải hỏi bác sĩ 3 câu này, nhất là với người lần đầu mang thai
Việc nắm rõ được tình hình sức khỏe của bản thân sẽ giúp mẹ tự tin và chuẩn bị sẵn sàng cho ca sinh nở được an toàn nhất.
Mang thai và sinh nở là khoảng thời gian hạnh phúc nhưng cũng đầy căng thẳng trong cuộc đời mỗi người phụ nữ, đặc biệt với mẹ mang thai lần đầu và sắp đến ngày sinh nở. Vào những tuần cuối chuẩn bị đón con chào đời, hầu hết các mẹ đều tưởng tượng ra đủ mọi viễn cảnh về ca sinh, liệu mình có sinh nở được suôn sẻ, liệu có phải sinh mổ không...?
Để yên tâm hơn và có ca sinh nở suôn sẻ, mẹ bầu nhớ phải hỏi bác sĩ 3 câu này trong những lần khám thai cuối cùng.
#1. Hình dạng và kích thước khung chậu của mình thế nào?
Hình dạng và kích thước của khung chậu của mẹ là rất quan trọng để xác định nên đón con chào đời bằng phương pháp sinh nở nào, sinh thường hay đẻ mổ. Bác sĩ sản khoa sẽ dự đoán được tỷ lệ khung chậu của mẹ và kích thước của thai nhi để xác định phương pháp sinh nở phù hợp, an toàn.
Khung xương chậu là một cái ống bằng xương mà khi đẻ nhất thiết thai nhi phải đi qua đó. Tạo hóa đã cho người phụ nữ một khung xương hoàn chỉnh, cân đối và thường là đủ rộng để một thai nhi có thể tích trung bình có thể chui qua được dễ dàng. Nếu vì một lý do nào đó, khung xương này bị hẹp (thường là di chứng của bệnh còi xương từ bé, hoặc bị viêm xương khớp, bại liệt...) thai nhi không thể chui qua được. Lúc đó bắt buộc bác sĩ sản khoa phải can thiệp bằng cách mổ lấy thai.
#2. Thai nhi hiện tại thế nào?
Các bác sĩ khi khám thai thường chỉ nói với mẹ rằng em bé có đang ổn hay không, có bất thường hay không nhưng ở những lần khám thai cuối chuẩn bị lên bàn đẻ, mẹ nên hỏi bác sĩ kỹ hơn về thai nhi của mình như chu vi đầu của thai nhi có ở mức trung bình hay không? Đây là yếu tố quan trọng để xác định xem thai nhi có dễ dàng đi qua khung chậu của mẹ không.
Thông thường chu vi vòng đầu của bé ở tuần 28 thai kỳ là khoảng 7 cm, tuần thứ 32 là 8cm và ở tuần cuối thai kỳ là 9,3cm sẽ thuận tiện cho việc đẻ thường. Khi chu vi vòng đầu của bé lớn hơn 10cm trẻ sẽ gặp khó khăn hơn trong việc chào đời.
Điều thứ 2 mẹ cần quan tâm đó là vị trí nằm của thai nhi. Vị trí lý tưởng và thuận tiện nhất cho việc sinh thường đó là đầu em bé quay xuống dưới khung chậu của mẹ, mặt úp vào phía trong bụng mẹ.
Đây là vị trí giúp trẻ dễ dàng đi qua ống sinh nhất. Tuy nhiên, có không ít trẻ đến ngày sinh vẫn nằm ở ngô thai ngược hoặc ngôi ngang khiến việc sinh thường khó khăn hơn, thậm chí có thể phải đẻ mổ. Mẹ hay tham khảo bác sĩ chuyên khoa nếu rơi vào những trường hợp đó.
#3. Nước ối có ít không?
Nước ối là một loại dầu bôi trơn tự nhiên cho trẻ khi sinh thường. Nếu có quá ít nước ối em bé sẽ gặp nhiều sức cản khi đi qua kênh sinh nở và sẽ khó chào đời hơn.
Thông thường, khi tuổi thai tăng thì lượng nước ối cũng tăng theo và vào những tuần gần cuối thai kỳ, lượng nước ối có dấu hiệu giảm. Lượng nước ối thay đổi tùy theo tuổi thai: ở thai 8 - 12 tuần khoảng 50ml, thể tích nước ối nhiều nhất khoảng 1000ml lúc tuổi thai 28 tuần, sau đó nước ối giảm dần còn 900ml ở thai 36 tuần, khi thai 40 tuần nước ối còn khoảng 600-800ml.
Theo các chuyên gia sản khoa, chỉ số nước ối bình thường sẽ là 6-12cm. Nếu chỉ số này dưới 3cm thì thai nhi dễ gặp nguy hiểm.
Để duy trì lượng nước ối ổn định trong suốt thai kỳ, không quá dư và quá thiếu, mẹ bầu cần có chế độ dinh dưỡng, nghỉ ngơi hợp lý khi mang thai, uống đủ nước, khám thai đều đặn, kiểm tra chỉ số nước ối theo tuổi thai để kịp thời phát hiện những bất thường.
Khi đỡ đẻ, bác sĩ sản khoa khó chịu nhất với 4 kiểu bà mẹ này!  Những bà mẹ không chịu nghe theo hướng dẫn của bác sĩ sẽ gây cản trở cho quá trình sinh nở. Bà mẹ mang bầu nào cũng mong muốn có một ca sinh dễ dàng, suôn sẻ, con chào đời nhanh chóng, khỏe mạnh. Nếu muốn vậy, mẹ không chỉ cần chăm sóc tốt sức khỏe từ trong thai kỳ mà khi sinh...
Những bà mẹ không chịu nghe theo hướng dẫn của bác sĩ sẽ gây cản trở cho quá trình sinh nở. Bà mẹ mang bầu nào cũng mong muốn có một ca sinh dễ dàng, suôn sẻ, con chào đời nhanh chóng, khỏe mạnh. Nếu muốn vậy, mẹ không chỉ cần chăm sóc tốt sức khỏe từ trong thai kỳ mà khi sinh...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17
Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52
Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52 Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09
Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Nỗ lực cắt giảm nhân sự của ông Trump gặp khó08:10
Nỗ lực cắt giảm nhân sự của ông Trump gặp khó08:10Tiêu điểm
Tin đang nóng
Tin mới nhất
Ngày càng nhiều người trẻ mất ngủ mãn tính

Mang chó dại đi cho, người chủ nuôi bị phơi nhiễm bệnh
Chế phẩm probiotic an toàn dùng cho người
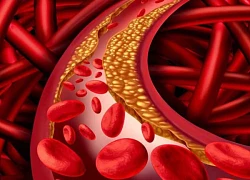
Triglyceride máu cao cũng làm tăng nguy cơ đột quỵ và bệnh tim
Bật báo động đỏ cứu sống nhiều ca bệnh nguy kịch

Sức khỏe răng miệng kém có thể dẫn đến nhiều bệnh lý toàn thân
Nguy hiểm khi tiêm insulin sai cách ở người bệnh tiểu đường

Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh

Tác hại của thói quen ăn vặt đêm khuya

Tập luyện khi bụng đói có giúp đốt cháy nhiều mỡ hơn?

Dấu hiệu trên da cảnh báo bệnh truyền nhiễm nguy hiểm

6 loại thực phẩm giúp thanh lọc gan tốt nhất
Có thể bạn quan tâm

Ba Lan hướng tới vũ khí hạt nhân, xây dựng quân đội nửa triệu người
Thế giới
11:31:09 10/03/2025
Bà mẹ trung niên gây sốt khi trồng dâu trên mái nhà, với kết quả thu về khiến ai cũng không ngờ
Sáng tạo
11:27:06 10/03/2025
Những tác dụng làm đẹp thần kỳ của rượu sake mà bạn chưa biết
Làm đẹp
11:26:49 10/03/2025
Hết thời mạo danh công an huyện, đối tượng lừa đảo tung chiêu mới
Pháp luật
11:22:42 10/03/2025
Bức ảnh ghi lại sự tương phản đáng kinh ngạc trên trái đất chúng ta đang sống: "Không nơi nào đặc biệt bằng"
Lạ vui
11:18:55 10/03/2025
Thần Tài trải chiếu lộc sau ngày 10/3/2025, 3 con giáp 'cày hết mức, chơi hết mình', ngồi im may mắn cũng đến, tiền bạc khởi sắc, khó ai bì kịp
Trắc nghiệm
11:12:55 10/03/2025
Hàng nghìn người tham gia, tự hào Gala âm nhạc "Vinh quang CAND Việt Nam"
Nhạc việt
11:11:42 10/03/2025
Những bản phối ngọt ngào với váy hoa trong mùa hè này
Thời trang
11:03:57 10/03/2025
Lý Hương lần đầu diễn thời trang cùng con gái 'xinh như hoa hậu'
Phong cách sao
10:57:19 10/03/2025
Khung ảnh cực hot: Hội bạn F4 Hà thành của Chi Pu - Quỳnh Anh Shyn "kề vai áp má" sau 5 năm chia phe!
Sao việt
10:32:13 10/03/2025
 Nắng nóng kéo dài bệnh nhân nhi tăng đột biến
Nắng nóng kéo dài bệnh nhân nhi tăng đột biến Đổ mồ hôi khi ngủ, dấu hiệu cảnh báo 4 bệnh nguy hiểm
Đổ mồ hôi khi ngủ, dấu hiệu cảnh báo 4 bệnh nguy hiểm

 Đang nằm ngâm bồn nước ấm thư giãn, gái trẻ sững sờ khi một em bé "trôi tuột" ra
Đang nằm ngâm bồn nước ấm thư giãn, gái trẻ sững sờ khi một em bé "trôi tuột" ra Uống 30 loại thuốc giảm cân trong 10 năm, người phụ nữ được chẩn đoán chỉ còn 5 năm sống
Uống 30 loại thuốc giảm cân trong 10 năm, người phụ nữ được chẩn đoán chỉ còn 5 năm sống Sinh con xong bị sót nhau dẫn đến băng huyết rồi tử vong lời cảnh báo tới các mẹ về hiện tượng dễ gây nguy hiểm sau sinh
Sinh con xong bị sót nhau dẫn đến băng huyết rồi tử vong lời cảnh báo tới các mẹ về hiện tượng dễ gây nguy hiểm sau sinh Kết hôn trước 30 tuổi, sinh con trước 35 tuổi: Tận dụng hiệu quả cơ cấu dân số vàng
Kết hôn trước 30 tuổi, sinh con trước 35 tuổi: Tận dụng hiệu quả cơ cấu dân số vàng Bà mẹ kể chuyện 2 tiếng sau khi sinh máu chảy không cầm được, hàng chục bác sĩ vào cấp cứu
Bà mẹ kể chuyện 2 tiếng sau khi sinh máu chảy không cầm được, hàng chục bác sĩ vào cấp cứu Tại sao có sản phụ sinh con "nhanh như một cơn gió", có người lại rất khó khăn
Tại sao có sản phụ sinh con "nhanh như một cơn gió", có người lại rất khó khăn Giải độc gan bằng thực phẩm lành mạnh tại nhà
Giải độc gan bằng thực phẩm lành mạnh tại nhà Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM
Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám
Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này
Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị
Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị 7 điều không nên khi uống trà xanh
7 điều không nên khi uống trà xanh Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng Loại rau được đánh giá 'tốt nhất thế giới', ở nước ta mọc um tùm như cỏ
Loại rau được đánh giá 'tốt nhất thế giới', ở nước ta mọc um tùm như cỏ Nguyễn Đình Như Vân đăng quang Miss Global, BTC xin lỗi vì ồn ào 'đường lưỡi bò'
Nguyễn Đình Như Vân đăng quang Miss Global, BTC xin lỗi vì ồn ào 'đường lưỡi bò'
 Nữ ca sĩ 23 tuổi bị tấn công bằng dao đến mù mắt và hủy dung nhan, bản án cho kẻ ác gây phẫn nộ
Nữ ca sĩ 23 tuổi bị tấn công bằng dao đến mù mắt và hủy dung nhan, bản án cho kẻ ác gây phẫn nộ Xuân Hinh: "Ai có ý định mời tôi thì nhanh lên vì mỗi năm tôi lại yếu dần"
Xuân Hinh: "Ai có ý định mời tôi thì nhanh lên vì mỗi năm tôi lại yếu dần" Em chồng ngồi lướt điện thoại trong phòng để chị dâu bầu bì 8 tháng rửa 5 mâm bát, phản ứng của bố chồng khiến cả nhà náo loạn
Em chồng ngồi lướt điện thoại trong phòng để chị dâu bầu bì 8 tháng rửa 5 mâm bát, phản ứng của bố chồng khiến cả nhà náo loạn Mỹ nam đẹp nhất châu Á 30 năm không có đối thủ: Xuất hiện 3 phút nhận cát xê 10 căn nhà, nhan sắc hiện tại mới sốc
Mỹ nam đẹp nhất châu Á 30 năm không có đối thủ: Xuất hiện 3 phút nhận cát xê 10 căn nhà, nhan sắc hiện tại mới sốc Triệu Vy còn gì sau cú "gãy cánh" bí ẩn nhất lịch sử showbiz Hoa ngữ?
Triệu Vy còn gì sau cú "gãy cánh" bí ẩn nhất lịch sử showbiz Hoa ngữ? Nữ nghệ sĩ Việt gây phẫn nộ khi lan truyền hình ảnh thi hài cố diễn viên Quý Bình
Nữ nghệ sĩ Việt gây phẫn nộ khi lan truyền hình ảnh thi hài cố diễn viên Quý Bình
 Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?"
Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?" Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ
Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ "Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence
"Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence "Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
"Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
 Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa
Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh
Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão!
Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão!