Những nỗ lực giành giật mạng sống từ tay tử thần
Không ít những ca cấp cứu hy hữu trong năm 2019 đã được đội ngũ y bác sĩ thực hiện. Sự sống và cái chết nhiều lúc chỉ là những lằn ranh mỏng manh.
Cụ ông “ ho ra máu sét đánh”, tỉ lệ tử vong gần như 100%
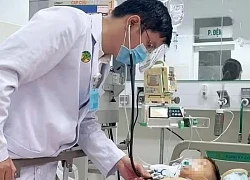
Các bác sĩ Trung tâm Nội Hô hấp, Bệnh viện Quân y 103 đã cấp cứu thành công một bệnh nhân nam 62 tuổi, ở Vĩnh Tường, Vĩnh Phúc, bị ho ra máu mức độ rất nặng.
Trước đó, bệnh nhân có tiền sử điều trị lao phổi 20 năm. Ba tháng gần đây bệnh nhân xuất hiện ho ra máu dai dẳng, ho máu tăng dần, mặc dù đã được điều trị nội khoa tích cực nhưng tình trạnh ho máu không thuyên giảm.
Bệnh nhân chuyển tới Trung tâm Nội Hô hấp, Bệnh viện Quân y 103 trong tình trạng thể trạng suy kiệt nặng (35kg/158cm), gù vẹo cột sống, 2 phổi bị xơ, giãn phế quản nặng.
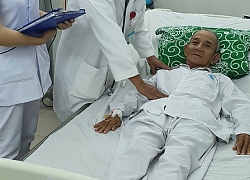
Cụ ông vừa được cứu sống.
Vào khoảng 22 giờ ngày 30/10/2019, bệnh nhân đột ngột ho máu số lượng khoảng 600ml màu đỏ tươi, biểu hiện suy hô hấp: tím tái, huyết áp tụt.
Các bác sĩ đã nhanh chóng khai thông đường thở, đặt ống nội khí quản, thở máy và ngay lập tức kích hoạt kíp trực can thiệp mạch cấp cứu. Sau 3 giờ can thiệp, bệnh nhân được chuyển về Trung tâm Hồi sức cấp cứu tiếp tục theo dõi. 2 ngày sau bệnh nhân được rút ống nội khí quản, ý thức và vận động hoàn toàn bình thường, bệnh nhân chỉ khạc ít đờm lẫn máu cũ.
Phó giáo sư, Tiến sĩ Mai Xuân Khẩn – Phó giám đốc Trung tâm Nội Hô hấp, người đã trực tiếp tham gia và chỉ đạo kíp cấp cứu nhận định, có thể nói đây là kỳ tích trong thực hành lâm sàng bởi lẽ bệnh nhân ho ra máu rất nặng tỷ lệ tử vong gần như 100% dù được cấp cứu kịp thời do tình trạng tắc nghẽn đường thở cấp tính nên được y văn gọi là “ho ra máu sét đánh”.
5 phút ‘thần tốc’ giành giật sự sống
Ngày 4/11, Bệnh viện Đa khoa Trung ương Cần Thơ cho biết, các bác sĩ vừa cấp cứu thành công cho một trường hợp cho một trường hợp xuất huyết tiêu hóa vô cùng nguy kịch bằng kĩ thuật argon plasma.
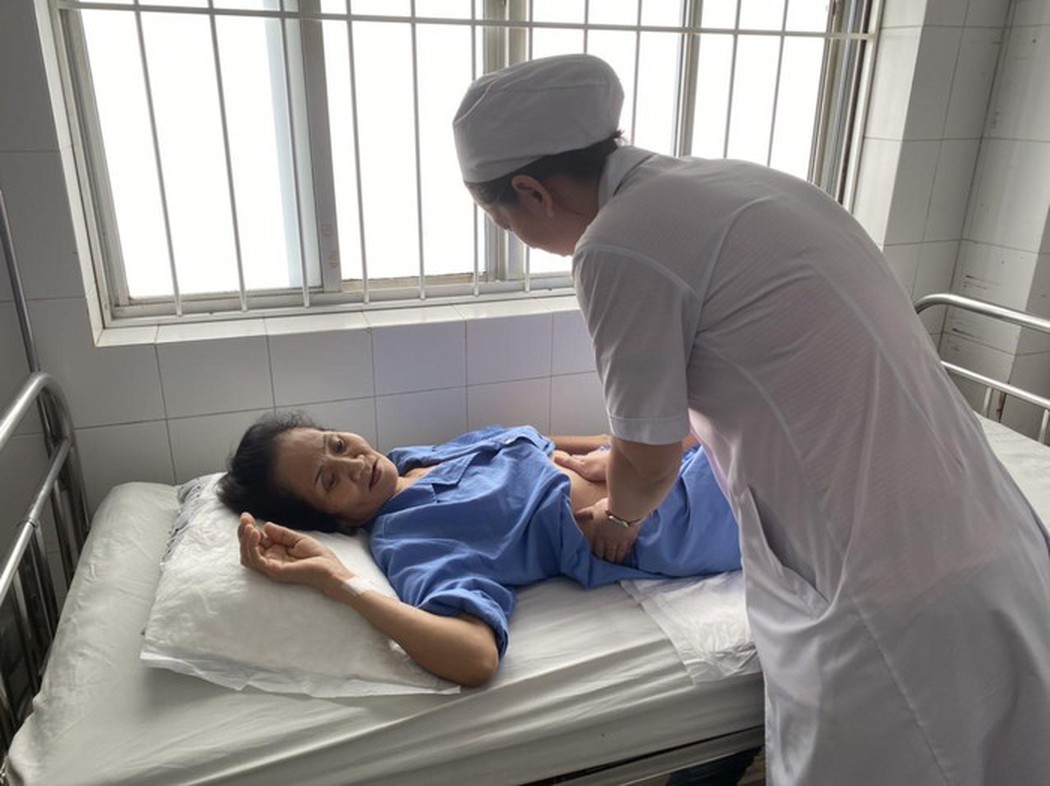
Bệnh nhân là bà Lâm Kiều Oanh (56 tuổi, ngụ huyện Đầm Dơi, tỉnh Cà Mau). Theo lời kể của gia đình, bà Oanh có tiền sử bệnh đái tháo đường, tăng huyết áp nhiều năm, thoái hóa khớp và có tự ý sử dụng thuốc nam, thuốc giảm đau, kháng viêm để điều trị tại nhà.
Phục hồi tốt sau ca can thiệp, bà Oanh được bác sĩ cho xuất viện.
Trước khi nhập viện một tuần, bà có triệu chứng tiêu phân đen nhiều lần, kèm theo mệt, chóng mặt nên gia đình đã đưa bà Oanh nhập viện điều trị tại địa phương nhưng bệnh không thuyên giảm, người nhà tiếp tục chuyển bệnh nhân đến bệnh viện ở TP Hồ Chí Minh.
Video đang HOT
Nhận thấy đây là một trường hợp bệnh rất nặng nên các bác sĩ đã tiến hành hội chẩn cấp bệnh viện gồm nhiều chuyên khoa. Qua chẩn đoán, xác định bà Oanh bị xuất huyết tiêu hóa trên mức độ nặng/đái tháo đường type 2- choáng mất máu.Trên đường di chuyển đến địa phận Cần Thơ, bà Oanh bỗng nhiên nôn ra máu đỏ tươi tương đương 1 lít, bệnh nhân mệt nhiều nên người nhà đưa thẳng đến Bệnh viện Đa khoa Trung ương Cần Thơ cấp cứu.
Quá trình thực hiện, phát hiện vùng thân vị phía bờ cong nhỏ có nhiều mao mạch dãn đang xuất huyết. Để cầm máu, ekip đã dùng argon plasma phun vào vị trí các mao mạch đang chảy. Chỉ trong 5 phút can thiệp “thần tốc”, tình trạng xuất huyết đã ổn định, lượng huyết sắc tố tăng lên 9g/dl.
Sau ca can thiệp, hiện sức khỏe bà Oanh đang hồi phục rất tốt, tiêu phân vàng, da niêm hồng, sinh tồn ổn định và chuẩn bị ra viện trong hôm nay.
5 ngày – 2 ca đại phẫu sinh tử
Bệnh nhân L.T.C, 25 tuổi, quê ở Nghệ An là người dân tộc Thái. Cách đây 2 năm bệnh nhân C mắc bệnh lao phổi , đã được điều trị theo phác đồ tại địa phương. Bệnh lao gây tổn thương toàn bộ phổi phải, cả đường dẫn khí quản, phế quản. Không may là sau điều trị lao, bệnh nhân vẫn khó thở, tức ngực, các bác sĩ cho biết, đây là một biến chứng co kéo xơ sẹo, hậu quả sau một tổn thương lao.
Bà V.T.N – mẹ bệnh nhân C cho biết, con phát hiện lao năm 2016, điều trị lao đến tháng 10/2018 được chuyển lên bệnh viện phổi Phổi Trung ương.
Bệnh nhân C nhập viện trong tình trạng suy hô hấp, các xét nghiệm chẩn đoán cho thấy phổi phải hoàn toàn mất chức năng, nội soi khí quản phế quản thấy hình ảnh phế quản phải bị chít hẹp hoàn toàn, phế quản gốc bên trái biến dạng, cong gập dẫn đến bệnh nhân bị suy hô hấp.
Bệnh nhân đang dần hồi phục một cách thần kỳ.
Theo Phó giáo sư, Tiến sĩ Nguyễn Viết Nhung – Giám đốc Bệnh viện Phổi Trung ương, ca bệnh này cực kỳ đặc biệt, sau khi bệnh nhân được cắt 1 bên phổi bị bệnh, bệnh nhân vẫn khó thở mặc dù có sự hỗ trợ của thở máy xâm nhập, mức độ nặng ngày càng tăng bởi nguyên nhân gây khó thở là biến dạng phế quản gốc trái vẫn còn, bệnh nhân không thể nằm nghiêng hoặc ngửa, bệnh nhân chỉ có thể nằm xấp hoặc ngồi mới có thể thở.
Nói về ca phẫu thuật Nguyễn Viết Nghĩa, Phó khoa Gây mê hồi sức, Bệnh viện Phổi Trung ương cho biết: “Đó lại đúng là hôm tôi trực, bệnh nhân bỗng trở nặng. Khả năng thông khí với máy thở hầu như không thể thực hiện.
Lúc đó tình trạng bệnh nhân rất nguy kịch, thể tích thông khí chỉ khoảng 50ml/ nhịp thở, áp lực đường thở lên đến 50 -60 cm H2O… Dù bệnh nhân đang được thở máy, nhưng oxy không thể đến phổi”.
Và một quyết định táo bạo đến trong vòng 2 giờ, các bác sĩ đã tiến hành ca phẫu thuật tạo hình khí quản, phế quản gốc bên trái còn lại để khai thông đường hô hấp cho bệnh nhân dưới sự hỗ trợ của máy tim phổi nhân tạo, giúp các bác sĩ có đủ thời gian tái tạo lại cây phế quản cho bệnh nhân. Ca phẫu thuật được tiến hành chỉ sau 5 ngày cắt 1 bên phổi.Trong tình thế nguy cấp đó, một mặt các bác sĩ tiếp tục bơm oxy cao áp vào để phổi “tắm ôxy” và chấp nhận “thử thách” CO2 không thể thải trừ ra ngoài để “cứu lá phổi” còn lại của bệnh nhân, vừa là cách “câu giờ” tìm phương án cứu bệnh nhân. Kíp trực tiến hành hội chẩn toàn viện.
Bác sĩ Nghĩa cho hay, trong hàng chục năm công tác, bác sĩ chưa gặp ca nào phức tạp như trường hợp này và “chưa có sách vở nào dạy tắm ôxy cho phổi như chúng tôi vừa tiến hành” .
Xe ô tô thay bàn đẻ, bác sĩ giúp sản phụ người Mông qua cơn nguy kịch
Khoảng 9 giờ sáng ngày 7/11/2019, Khoa Sản, Bệnh viện đa khoa huyện Mộc Châu, tiếp nhận sản phụ Sồng Thị N 21 tuổi,dân tộc Mông, ở xã Phiêng Khoài, Huyện Yên Châu được chuyển đến viện để sinh con. Sản phụ mang thai lần 1.
Người nhà sản phụ cho biết, trước đó khoảng 6 giờ cùng ngày chị N có dấu hiệu đau bụng chuyển dạ. Gia đình lập tức gọi taxi đưa sản phụ đến Bệnh viện đa khoa Mộc Châu. Tuy nhiên, trên đường đi, sản phụ đã vỡ ối ngay trên xe taxi. Trước tình thế cấp bách, người nhà đã chủ động liên hệ với Bệnh viện đa khoa Mộc Châu để ứng cứu.
Các bác sĩ bệnh viện đa khoa Mộc Châu hỗ trợ sản phụ trên xe taxi.
Khi nhận được thông tin, ê kíp bác sĩ, nữ hộ sinh của Khoa Sản Bệnh viện đa khoa Mộc châu đã chuẩn bị sẵn các thiết bị cấp cứu, sẵn sàng lên đường đi đón hỗ trợ sớm nhất cho xe taxi chở sản phụ đến Bệnh viện đa khoa Mộc Châu.
Bác sĩ Nguyễn Thị Thuỷ Hà Phó trưởng khoa Sản, Bệnh viện đa khoa Mộc Châu cho biết khi tiếp nhận sản phụ, đã thấy ối vỡ, Cổ tử cung mở hết , e kíp đã thực hiện sơ cứu sản phụ ngay tại xe taxi và đưa sản phụ về khoa sản Bệnh viện đa khoa Mộc Châu.
Sau đó, sản phụ được đưa lên Khoa Sản và sinh bé trai 2,9 kg an toàn.
Bác sĩ thực hiện lấy bánh rau, tiến hành kiểm soát buồng tử cung và xử trí khâu tầng sinh môn, cũng như xử trí các nguy cơ nhiễm trùng nhiễm khuẩn. Sau quá trình được theo dõi sức khoẻ ,được sự chăm sóc của đội ngũ bác sĩ và nữ hộ sinh tại Khoa Sản, hiện sức khỏe của hai mẹ con sản phụ đã ổn định.
30 phút giành lại sự sống cho bệnh nhân 71 tuổi
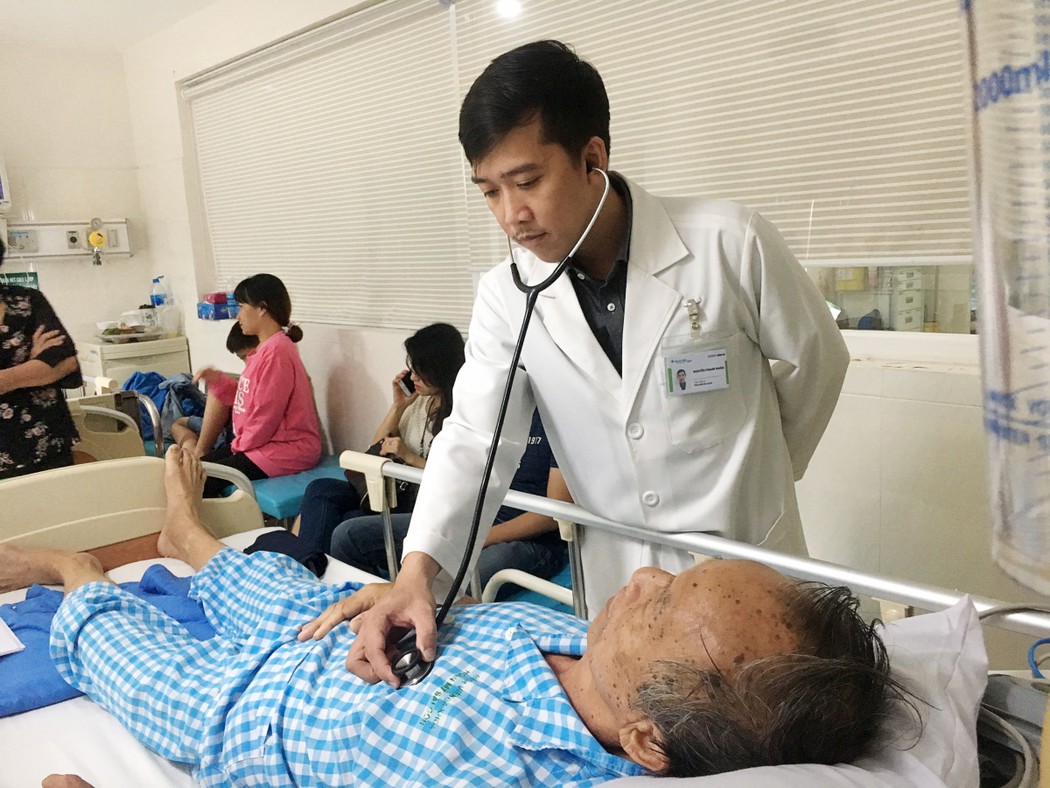
Thông tin từ Bệnh viện Hoàn Mỹ Sài Gòn cho biết, đơn vị này đã cứu sống một người bệnh đột ngột ngưng tim khi vào bệnh viện để khám bệnh, bệnh viện kịp thời triển khai Code Blue (mô hình cấp cứu nội viện) và phối hợp Code STEMI (mô hình can thiệp cấp cứu Nhồi máu cơ tim cấp).
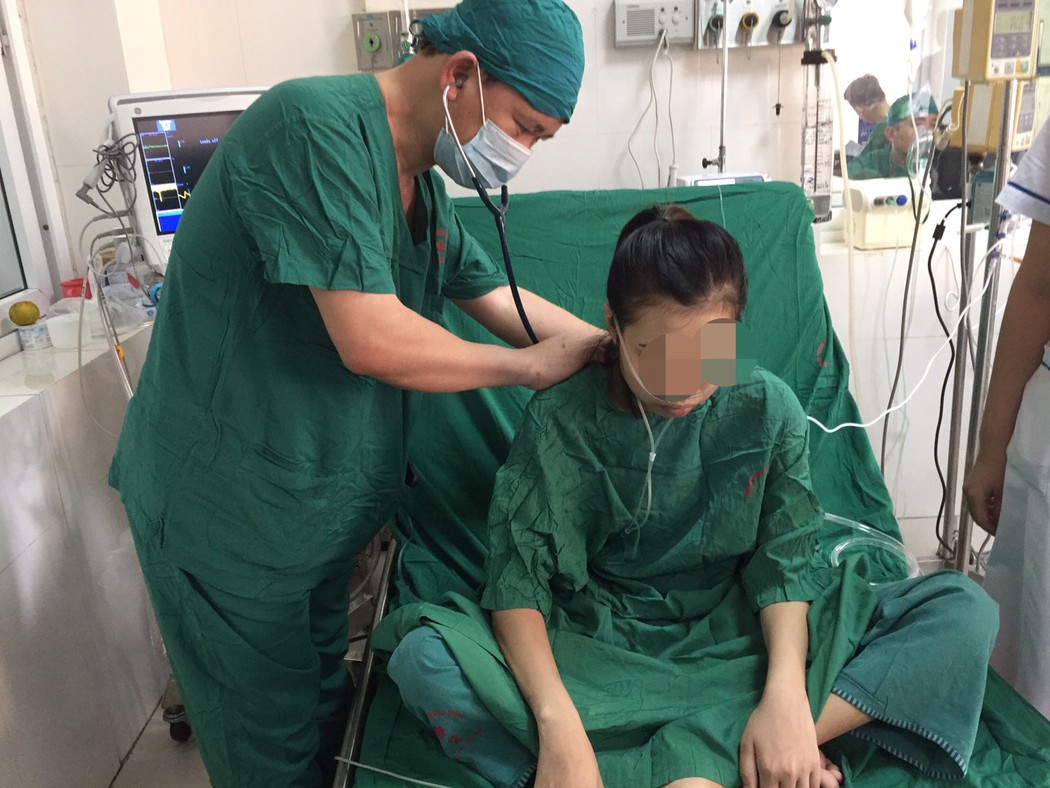
Buổi sáng cùng ngày, trong lúc đang chơi với cháu thì ông Nguyễn T. (71 tuổi) đột ngột ngất rồi tỉnh lại, kèm theo ông có dấu hiệu đau sau xương ức, khó thở.
Nhưng sau đó vài giờ, ông lại có cảm giác đau ngực và khó thở trở lại nên ông đến bệnh viện Hoàn Mỹ Sài Gòn để khám bệnh. Khi vừa đến sảnh bệnh viện, ông đột ngột ngã và bất tỉnh.
Bác sĩ Nguyễn Thanh Nhân đang thăm khám cho người bệnh.
Tín hiệu Code Blue được thông báo ngay lập tức và đội Code Blue có mặt trong vòng 1 phút. Lúc này, người bệnh trong tình trạng ngưng tim ngưng thở hoàn toàn và có nguy cơ chết não nếu không được cấp cứu kịp thời trong vòng 4 phút.
Các bác sĩ nhanh chóng thực hiện hồi sức tim phổi cho người bệnh theo đúng quy trình.
Trong quá trình hồi sức, các bác sĩ đã tiến hành sốc điện tái lập nhịp tim cho ông T. khi màn hình theo dõi ghi nhận có tình trạng rung thất đe dọa tính mạng. Sau 2 phút căng thẳng, người bệnh đã được tái lập nhịp tim.
Đội Code Blue nhanh chóng xác định nguyên nhân gây nên tình trạng của người bệnh là nhồi máu cơ tim cấp có ST chênh lên. Ngay lập tức, người bệnh được đưa vào phòng thông tim theo quy trình Code STEMI để chụp và can thiệp động mạch vành cấp cứu sau khi được sự đồng ý rất nhanh chóng của thân nhân người bệnh.
Kết quả chụp mạch vành cho thấy, tắc cấp hoàn toàn đoạn giữa nhánh liên thất trước (LAD), các bác sĩ đã nhanh chóng hút cục máu đông và đặt một stent phủ thuốc vào nhánh động mạch thủ phạm tắc hoàn toàn.
Phương Phương
Theo giaoduc.net
Cứu sống bệnh nhân 'ho ra máu sét đánh'
Đây là kỳ tích trong thực hành lâm sàng, vì bệnh nhân ho ra máu rất nặng, tỷ lệ tử vong gần như 100% do tình trạng tắc nghẽn đường thở cấp tính dù được cấp cứu kịp thời, nên được y văn gọi là ho ra máu sét đánh.
Sức khỏe của bệnh nhân "ho ra máu sét đánh" đã ổn định. Ảnh: Báo SK&ĐS
Các bác sĩ Trung tâm Nội hô hấp của Bệnh viện Quân y 103 vừa cứu một bệnh nhân nam 62 tuổi (quê quán Vĩnh Tường, Vĩnh Phúc) bị ho ra máu mức độ rất nặng.
Bệnh nhân có tiền sử điều trị lao phổi 20 năm trước. 3 tháng gần đây bệnh nhân xuất hiện ho ra máu dai dẳng, ho ra máu tăng dần dù đã được điều trị nội khoa tích cực.
Bệnh nhân được chuyển tới Trung tâm Nội hô hấp trong tình trạng suy kiệt nặng (nặng 35 kg, cao 158 cm), gù vẹo cột sống, 2 phổi bị xơ, giãn phế quản nặng. Đến nửa đêm 30/10, bệnh nhân đột ngột ho ra máu đỏ tươi với số lượng khoảng 600 ml và suy hô hấp (tím tái, huyết áp tụt).
Các bác sĩ đã nhanh chóng khai thông đường thở, đặt ống nội khí quản, thở máy và can thiệp mạch gây tắc động mạch phế quản. Sau 3 giờ can thiệp, bệnh nhân được chuyển về Trung tâm Hồi sức cấp cứu tiếp tục theo dõi. 2 ngày sau, bệnh nhân được rút ống nội khí quản, ý thức và vận động hoàn toàn bình thường, chỉ khạc ít đờm lẫn máu cũ.
PGS.TS. Mai Xuân Khẩn, Phó Giám đốc Trung tâm Nội hô hấp - người đã trực tiếp tham gia và chỉ đạo kíp cấp cứu cho Báo SK&ĐS biết, ho ra máu do xơ phổi, giãn phế quản là biến chứng thường gặp ở các bệnh nhân sau khi điều trị lao phổi, nhưng bệnh nhân thường ho ra máu số lượng ít hoặc trung bình. Trường hợp bệnh nhân ở Vĩnh Phúc, có thể nói đây là kỳ tích trong thực hành lâm sàng, vì bệnh nhân ho ra máu rất nặng, tỷ lệ tử vong gần như 100% do tình trạng tắc nghẽn đường thở cấp tính dù được cấp cứu kịp thời.
Việc điều trị cho bệnh nhân này còn khó khăn hơn do thể trạng suy kiệt, tổn thương rộng cả 2 phổi, gù vẹo cột sống... vì vậy khi cấp cứu đặt ống nội khí quản các bác sĩ phải xử trí nhanh chóng, chính xác.
Cũng theo PGS.TS. Mai Xuân Khẩn, can thiệp mạch là biện pháp hiện đại, hiệu quả cao điều trị ho ra máu. Kỹ thuật này đã được thực hiện thường quy tại Trung tâm Nội hô hấp từ nhiều năm nay và mang lại hiệu quả rất tốt.
Theo dangcongsan
Cứu sống bệnh nhân bị xuất huyết nguy kịch 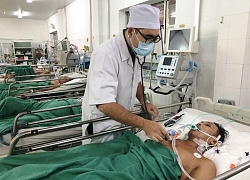 Chiều 30-8, BS CK 2 Phạm Thanh Phong, Phó Giám đốc Bệnh viện đa khoa Trung ương Cần Thơ cho biết, vừa cấp cứu thành công trường hợp xuất huyết tiêu hóa nguy kịch đe dọa tính mạng. Sức khỏe của bệnh nhân dần ổn định Bệnh nhân Phạm Văn Minh (60 tuổi, ngụ tỉnh Hậu Giang) bị xuất huyết và được điều...
Chiều 30-8, BS CK 2 Phạm Thanh Phong, Phó Giám đốc Bệnh viện đa khoa Trung ương Cần Thơ cho biết, vừa cấp cứu thành công trường hợp xuất huyết tiêu hóa nguy kịch đe dọa tính mạng. Sức khỏe của bệnh nhân dần ổn định Bệnh nhân Phạm Văn Minh (60 tuổi, ngụ tỉnh Hậu Giang) bị xuất huyết và được điều...
 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00
Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14
Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14 Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01
Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01 Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17
Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17 Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07
Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07 Chi tiết màn tranh cãi "đốt nóng" cuộc gặp giữa ông Trump và ông Zelensky01:38
Chi tiết màn tranh cãi "đốt nóng" cuộc gặp giữa ông Trump và ông Zelensky01:38 Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09
Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09 Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52
Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52 Ukraine tấn công rầm rộ nhằm vào Nga09:11
Ukraine tấn công rầm rộ nhằm vào Nga09:11Tiêu điểm
Tin đang nóng
Tin mới nhất

Những ảnh hưởng liên quan đến não của thuốc thông mũi

Loại quả giòn ngọt, được bán cực nhiều ở chợ Việt, hấp chín bổ ngang tổ yến

Mẹ bầu bị béo phì có ảnh hưởng đến sự phát triển của em bé không?

Phụ nữ tiểu đường cần có chế độ sinh hoạt và ăn uống như thế nào?
Các thuốc điều trị bệnh vảy nến

Muốn biết người già có sống thọ hay không hãy nhìn 4 dấu hiệu sau

Ai không nên uống nước ép củ dền đỏ?

Loại quả thuộc nhóm "tốt nhất thế giới" - Việt Nam đâu cũng có
Nguyên tắc trong chế độ ăn với người mắc bệnh 'bò điên' Creutzfeldt-Jakob biến thể

5 món tuyệt đối không nên ăn vào buổi tối
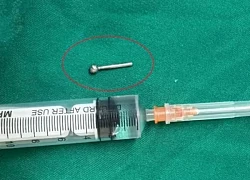
Khuyên lưỡi rơi vào dạ dày khi ăn cơm
Bé trai 6 tuổi nguy kịch vì điện giật khi đang chơi đùa
Có thể bạn quan tâm

Dồn dập diễn biến chiến tranh thuế quan
Thế giới
14:54:27 06/03/2025
Lý do diễn viên Quý Bình đột ngột qua đời ở tuổi 42
Sao việt
14:45:19 06/03/2025
Vụ tố tiểu quách giá cao: Thêm nhiều người bất bình, người tố cáo bức xúc về câu trả lời
Tin nổi bật
14:25:20 06/03/2025
Phó Thủ tướng gửi thư khen Công an Đắk Lắk liên tiếp triệt phá 3 chuyên án lớn
Pháp luật
14:14:39 06/03/2025
Mỹ nhân bóng đá 18 tuổi xinh đẹp phổng phao, sở hữu chiều cao ấn tượng, cái tên khiến ai cũng phải "Yêu"
Netizen
14:04:16 06/03/2025
Sau 4 lần chuyển nhà, tôi nhận ra: 3 tầng này chính là "không gian vàng" ở chung cư, càng sống lâu, giá trị càng tăng!
Sáng tạo
13:13:28 06/03/2025
Cách làm phở cuốn đơn giản tại nhà
Ẩm thực
13:00:32 06/03/2025
Kane phá kỷ lục của Rooney, may mắn thoát thẻ đỏ
Sao thể thao
12:58:35 06/03/2025
Cảnh trong MV Hòa Minzy vài giây nhưng trang phục cả trăm triệu đồng
Phong cách sao
12:56:34 06/03/2025
Bà trùm showbiz mang danh tiểu tam cả đời nhưng không phải là chân ái của chồng
Sao châu á
12:34:15 06/03/2025
 Người mắc bệnh gì không nên ăn rươi?
Người mắc bệnh gì không nên ăn rươi? AI dự đoán thời điểm tử vong chính xác hơn cả bác sĩ
AI dự đoán thời điểm tử vong chính xác hơn cả bác sĩ

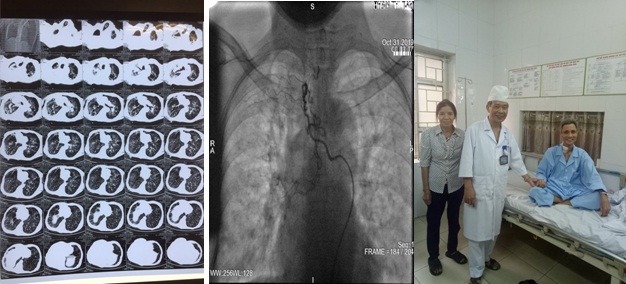
 Nút động mạch bằng hóa chất cứu sống bệnh nhân ung thư gan di căn ổ bụng
Nút động mạch bằng hóa chất cứu sống bệnh nhân ung thư gan di căn ổ bụng Tâm thần vì chơi game gần 10 tiếng mỗi ngày
Tâm thần vì chơi game gần 10 tiếng mỗi ngày Tiếng nói lạ trong đầu chàng trai trẻ
Tiếng nói lạ trong đầu chàng trai trẻ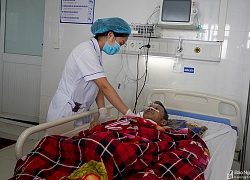 Cứu sống bệnh nhân xuất huyết tiêu hóa nặng, trụy mạch do loét hành tá tràng
Cứu sống bệnh nhân xuất huyết tiêu hóa nặng, trụy mạch do loét hành tá tràng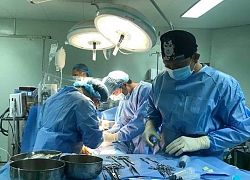 Cần Thơ: Impact Health Việt Nam hỗ trợ 3 ca phẫu thuật đặc biệt
Cần Thơ: Impact Health Việt Nam hỗ trợ 3 ca phẫu thuật đặc biệt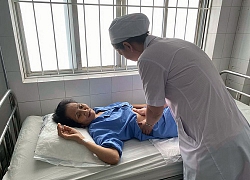 Nữ bệnh nhân nôn ồ ạt 1 lít máu tươi được cứu sống trong 5 phút
Nữ bệnh nhân nôn ồ ạt 1 lít máu tươi được cứu sống trong 5 phút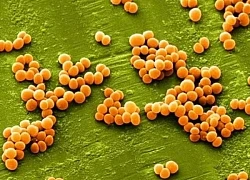 Biểu hiện nhiễm vi khuẩn tụ cầu vàng
Biểu hiện nhiễm vi khuẩn tụ cầu vàng 5 vị thuốc trị mất ngủ
5 vị thuốc trị mất ngủ 9 lợi ích khi ăn 1 quả ổi mỗi ngày
9 lợi ích khi ăn 1 quả ổi mỗi ngày 5 không khi ăn xôi
5 không khi ăn xôi Những người không nên uống nước ép bưởi
Những người không nên uống nước ép bưởi 5 loại rau là kho canxi giúp xương chắc khỏe cho độ tuổi trung niên
5 loại rau là kho canxi giúp xương chắc khỏe cho độ tuổi trung niên Hà Nội: Viêm màng não do viêm tai giữa kéo dài nhiều năm
Hà Nội: Viêm màng não do viêm tai giữa kéo dài nhiều năm Cụ bà 100 tuổi chia sẻ món ăn sáng đơn giản là chìa khóa trường thọ
Cụ bà 100 tuổi chia sẻ món ăn sáng đơn giản là chìa khóa trường thọ SỐC: Diễn viên Quý Bình qua đời ở tuổi 42
SỐC: Diễn viên Quý Bình qua đời ở tuổi 42
 Bài đăng cuối cùng chỉ 2 từ gây nghẹn lòng của Quý Bình trước khi qua đời vì bạo bệnh
Bài đăng cuối cùng chỉ 2 từ gây nghẹn lòng của Quý Bình trước khi qua đời vì bạo bệnh
 Mua ô tô cho bạn trai xong thì phát hiện bị "cắm sừng", cô gái có màn trả thù khiến cả phố náo loạn
Mua ô tô cho bạn trai xong thì phát hiện bị "cắm sừng", cô gái có màn trả thù khiến cả phố náo loạn "Á hậu bị Samsung ruồng bỏ" tuyên bố khó tin về chồng cũ tài phiệt, netizen ngỡ ngàng: "Cô có tỉnh táo không?"
"Á hậu bị Samsung ruồng bỏ" tuyên bố khó tin về chồng cũ tài phiệt, netizen ngỡ ngàng: "Cô có tỉnh táo không?" Cuộc hôn nhân ngọt ngào của hoa hậu đẹp nhất Hong Kong và chồng đại gia
Cuộc hôn nhân ngọt ngào của hoa hậu đẹp nhất Hong Kong và chồng đại gia Vợ Xuân Son khoe nhan sắc cực phẩm, lên đồ sexy cùng chồng đi nhận giải, nhìn xuống chân chàng cầu thủ mà thương
Vợ Xuân Son khoe nhan sắc cực phẩm, lên đồ sexy cùng chồng đi nhận giải, nhìn xuống chân chàng cầu thủ mà thương Lý giải "Bắc Bling" gây sốt toàn cầu: Khi ca sĩ là sứ giả du lịch
Lý giải "Bắc Bling" gây sốt toàn cầu: Khi ca sĩ là sứ giả du lịch Tiêu chí sáp nhập các tỉnh thành theo Kết luận 127 của Bộ Chính trị
Tiêu chí sáp nhập các tỉnh thành theo Kết luận 127 của Bộ Chính trị Bắt quả tang vợ đi nhà nghỉ với nhân tình ở Sơn La, anh chồng nói 1 câu khiến tất cả những người đang đánh ghen đều dừng tay
Bắt quả tang vợ đi nhà nghỉ với nhân tình ở Sơn La, anh chồng nói 1 câu khiến tất cả những người đang đánh ghen đều dừng tay Hòa Minzy công khai tin nhắn với NSƯT Xuân Hinh
Hòa Minzy công khai tin nhắn với NSƯT Xuân Hinh Học sinh giỏi quốc gia môn hóa điều chế ma túy được giảm án
Học sinh giỏi quốc gia môn hóa điều chế ma túy được giảm án Đạo diễn nói về chi tiết tranh luận của nghệ sĩ Xuân Hinh trong 'Bắc Bling'
Đạo diễn nói về chi tiết tranh luận của nghệ sĩ Xuân Hinh trong 'Bắc Bling'
 Chuyện gì đang xảy ra với Quán quân hot nhất Gương Mặt Thân Quen?
Chuyện gì đang xảy ra với Quán quân hot nhất Gương Mặt Thân Quen? Nóng nhất xứ tỷ dân: Mỹ nam Thơ Ngây bị bắt khẩn cấp vì cáo buộc giết người
Nóng nhất xứ tỷ dân: Mỹ nam Thơ Ngây bị bắt khẩn cấp vì cáo buộc giết người Ảnh chụp từ camera trong biệt thự vào nửa đêm hé lộ cuộc sống không như tưởng tượng của nàng dâu hào môn
Ảnh chụp từ camera trong biệt thự vào nửa đêm hé lộ cuộc sống không như tưởng tượng của nàng dâu hào môn