Những điều cần biết về các tiền bệnh lý
Khi bạn đi khám sức khỏe – ví dụ để xem mình có bị đái tháo đường hoặc tăng huyết áp hay không – bạn có thể được bác sĩ thông báo rằng bạn bị tiền tăng huyết áp hoặc tiền đái tháo đường. Nhưng điều đó có nghĩa gì?
Điều mà đôi khi được gọi là “tiền bệnh lý” được chẩn đoán khi kết quả khám không bình thường lắm nhưng nằm dưới ngưỡng của bệnh.
Bỏ qua một dấu hiệu đáng lo ngại, chẳng hạn như huyết áp tăng, có thể nguy hiểm. Nhưng điều trị – nhất là nếu số đo huyết áp của bạn đang ở mức ngưỡng – có thể đi kèm với nguy cơ lớn hơn lợi ích. Jenny Doust, tiến sĩ, giáo sư dịch tễ học lâm sàng tại Đại học Bond ở Queensland, Australia nói: “Có một nhóm rất lớn những người phù hợp với các phạm vi tiền bệnh lý này, những người rất có thể sẽ không bao giờ phải chịu bất kỳ hậu quả nghiêm trọng nào về sức khỏe”.
Dưới đây là những gì bạn cần biết về những “tiền bệnh lý” này – và những gì bạn có thể làm đối với chúng.
Tiền đái tháo đường
Nó là gì? Tiền đái tháo đường có nghĩa là mức đường trong máu cao hơn bình thường nhưng không cao bằng bệnh đái tháo đường týp 2 toàn phát.
Nó nghiêm trọng đến mức nào? Trung tâm kiểm soát và phòng ngừa dịch bệnh Mỹ (CDC) cho biết khoảng 84 triệu người Mỹ bị tiền đái tháo đường, chiếm khoảng một phần ba dân số. Nhưng các nghiên cứu còn rất khác nhau về việc có bao nhiêu người sẽ phát triển thành bệnh đái tháo đường và diều này diễn ra nhanh đến mức nào. Một phân tích năm 2016 được công bố trên tạp chí Diabetes Care ước tính chỉ có khoảng 2% những người mắc tiền đái tháo đường phát triển bệnh đái tháo đường mỗi năm. Và một tổng kết bằng chứng toàn diện cho thấy trong khoảng thời gian lên tới 11 năm, 17 đến 59% những người bị tiền đái tháo đường trở lại mức đường trong máu bình thường.
Bạn nên làm gì? Mặc dù Hội Đái tháo đường Mỹ cho biết thuốc có thể là một lựa chọn cho những người mắc bệnh đái tháo đường, nhưng đừng vội dùng thuốc. Thuốc không phải là vô hại. Trong một thử nghiệm lâm sàng lớn, các nhà khoa học thấy rằng điều trị tích cực cho bệnh đái tháo đường dẫn đến tỷ lệ tử vong cao hơn so với chăm sóc tiêu chuẩn.
Thay vào đó, hãy lựa chọn thay đổi lối sống. Chẩn đoán tiền đái tháo đường nên là một “cuộc gọi báo thức”. Tăng cường tập thể dục và cố gắng giảm cân nếu cần. Cân nhắc kiểm tra đường huyết định kỳ.
Video đang HOT
Tiền cao huyết áp
Nó là gì? Mặc dù Hội Tim Mỹ không còn sử dụng thuật ngữ này nữa, tiền tăng huyết áp từng được định nghĩa là huyết áp tâm thu (số trên) từ 120 đến 139 mm Hg và huyết áp tâm trương (số dưới) từ 80 đến 89 mm Hg. Các hướng dẫn từ AHA, cập nhật năm 2017, đã phân loại lại huyết áp từ 120 đến 129/80 mm Hg là tăng huyết áp và 130 đến 139/80 đến 89 mm Hg là cao huyết áp giai đoạn 1.
Nó nghiêm trọng đến mức nào? Theo CDC, 1/3 số người Mỹ có thể được phân loại là tăng huyết áp hoặc cao huyết áp giai đoạn 1. Đối với người cao tuổi trong mục này, tỷ lệ tiến triển thành cao huyết áp giai đoạn 2 (140/90mmHg hoặc cao hơn) có thể lên tới 50% trong 4 năm.
Bạn nên làm gì? Đo huyết áp bên ngoài phòng khám bác sĩ là một bước quan trọng để xác nhận chỉ số huyết áp của bạn.
Cho dù huyết áp của bạn có tăng hoặc ở giai đoạn 1 hay không, thì thực hiện những thay đổi lối sống là bước đầu tiên. Tập thể dục thường xuyên, giảm cân, bỏ thuốc lá, uống ít rượu và tuân theo chế độ ăn kiêng DASH – trái cây, rau và ngũ cốc nguyên hạt, ít chất béo bão hòa và muối natri – có thể giúp ích.
Hướng dẫn mới khuyên nên cân nhắc chỉ dùng thuốc đối với cao huyết áp giai đoạn 1 nếu người đó có nguy cơ cao bị đau tim hoặc đột quỵ do các yếu tố khác. Và Hội Bác sĩ Mỹ khuyến nghị thuốc điều trị huyết áp cho người từ 60 tuổi trở lên chỉ khi huyết áp tâm thu của họ là từ 150mmHg trở lên.
Thiếu xương (osteopenia)
Nó là gì? Thiếu xương được định nghĩa là mật độ xương dưới mức bình thường nhưng cao hơn ngưỡng của bệnh loãng xương, một tình trạng bệnh khiến xương trở nên yếu hơn và nguy cơ gãy xương cao hơn.
Nó nghiêm trọng đến mức nào? Hơn 43 triệu người lớn ở Mỹ có thể bị thiếu xương. Nhưng một phân tích năm 2012 trên 4.957 phụ nữ cao tuổi cho thấy sau 15 năm, chỉ có 5% những người bị thiếu xương nhẹ phát triển loãng xương. (Chỉ mất một năm để 10% những người bị thiếu xương nặng hơn tiến triển thành loãng xương.) Cũng nên nhớ rằng mật độ xương là một yếu tố nguy cơ tương đối yếu đối với gãy xương. Trên thực tế, theo một nghiên cứu năm 2019, chỉ có 16% số ca gãy xương ở phụ nữ là do loãng xương.
Bạn nên làm gì? Cơ quan phòng ngừa chuyên trách của Mỹ khuyến nghị đo mật độ xương cơ bản cho phụ nữ từ 65 tuổi trở lên (và đối với phụ nữ trẻ có nguy cơ cao). Dù kết quả thế nào, bạn cũng có thể xây dựng khối xương mà không cần thuốc. Hoạt động thể chất mang trọng lượng – bao gồm đi bộ, chạy bộ và tập sức mạnh – khuyến khích sự phát triển của xương, trong khi hút thuốc làm mất xương. Nhận nhiều vitamin D và canxi trong chế độ ăn từ các loại thực phẩm như cá béo, sữa tăng cường và rau xanh đậm.
Cũng cần suy nghĩ về việc phòng ngừa ngã. Khắc phục các mối nguy hiểm ở nhà, chẳng hạn như thảm dễ trơn trượt.
Thế còn về tiền ung thư?
Nếu bạn đã từng bị tổn thương cổ tử cung hoặc polyp đại tràng đã cắt bỏ hoặc phá hủy nhờ sàng lọc ung thư cổ tử cung hoặc đại tràng, thì bạn đã được điều trị cho một tiền ung thư tiềm năng. Đối với hai căn bệnh này, bằng chứng mạnh mẽ cho thấy rằng việc điều trị tiền bệnh lý có lợi ích đáng kể. Nhưng với các bệnh ung thư khác, lợi ích của việc phát hiện được các tổn thương khi chúng vẫn còn rất nhỏ là không rõ ràng.
Ví dụ, nghiên cứu cho thấy ung thư biểu mô ống dẫn sữa tại chỗ, hay tiền ung thư vú, tiến triển thành ung thư xâm lấn chỉ ở khoảng 20 đến 25% số trường hợp. Điều đó có nghĩa là bạn có thể bị điều trị cho một thứ sẽ không bao giờ làm hại bạn trong suốt cuộc đời.
Các nhà khoa học thường không thể dự đoán những ung thư giai đoạn sớm hoặc tiền ung thư nào sẽ gây hại. Nhưng sàng lọc nhiều hơn có thể làm tăng khả năng bạn bị điều trị cho một tiền ung thư mà cuối cùng sẽ không gây tổn hại gì cho bạn.
Tuân thủ các hướng dẫn chính thức có thể giúp ích. Cơ quan phòng ngừa chuyên trách của Mỹ không khuyến nghị bất kỳ sàng lọc thường quy nào đối với ung thư tuyến giáp và tuyến tiền liệt cho hầu hết mọi người. Và nhiều phụ nữ có thể không cần bắt đầu chụp nhũ ảnh sàng lọc trước 50 tuổi. Hãy nói chuyện với bác sĩ về các yếu tố nguy cơ ung thư của bạn, và phác đồ sàng lọc nào là hợp lý đối với bạn.
Các tiền bệnh lý khác cần biết
Rối loạn mỡ máu. Nếu cholesterol LDL (có hại) là 130 hoặc cao hơn, thì đó gọi là rối loạn mỡ máu – hay lượng mỡ bất thường trong máu. Và mặc dù các thuốc giảm cholesterol có thể giúp giảm nguy cơ mắc bệnh tim, nhưng bản thân mức LDL không phải là yếu tố duy nhất cần xem xét. Thay vào đó, bác sĩ cần tính toán nguy cơ chung của bạn về đau tim hoặc đột quỵ trong 10 năm tới. Nếu nguy cơ là thấp, thì tập thể dục, giảm cân và cải thiện chế độ ăn là lựa chọn tốt nhất.
Tiền sa sút trí tuệ. Suy giảm nhận thức nhẹ (MCI) đôi khi có thể báo hiệu giai đoạn bắt đầu của sa sút trí tuệ. Sàng lọc được thực hiện dựa trên giả thuyết rằng việc được cảnh báo trước có thể giúp mọi người chuẩn bị. Nhưng nhiều người bị MCI không bao giờ phát triển sa sút trí tuệ và thậm chí có thể trở lại nhận thức bình thường. Cũng chưa có thuốc điều trị nào có thể ngăn chặn sự suy giảm nhận thức. Điều đó có nghĩa là một chẩn đoán đơn giản có thể khiến bạn lo lắng vô ích.
Theo Dân trí
Gặp nạn vì... gắn mi giả khi đi khám sức khỏe
Loại mi giả thượng và tiện dụng có thể đem đến thảm họa cho các cô gái khi họ đi khám sức khỏe và sử dụng dịch vụ chẩn đoán hình ảnh.
Các chuyên gia từ Trung tâm Y tế Bang Pennsylvania (Mỹ) vừa đưa ra cảnh báo cho phụ nữ về những tai nạn và sự sai lệch kết quả có thể xảy ra khi họ đi khám sức khỏe mà vẫn trang điểm đậm với hàng lông mi giả dày.
Tai họa sẽ xảy đến khi họ bước vào máy chụp cộng hưởng tử (MRI) và nếu loại mi giả họ sử dụng là mi giả nam châm.
Loại mi giả thời thượng có thể giúp bạn đẹp hơn nhưng tiềm ẩn thảm họa khi bạn cần chụp MRI
Mi giả nam châm rất phổ biến hiện nay, kể cả ở thị trường Việt Nam. Người dùng có thể gắn trực tiếp hàng lông mi giả vào mắt mà không cần dùng đến keo như trước. Chúng được cố định bằng 2 dải nam châm cực nhỏ. Điều này sẽ giúp các cô gái tránh được keo dán mi, thứ mà nhiều người lo ngại dùng nhiều sẽ gây rụng mi thật và gây kích ứng trong một số trường hợp. Việc tháo lắp mi giả nam châm cũng tiện lợi hơn rất nhiều.
Tuy nhiên trong thí nghiệm này, nam châm cực nhỏ trong mi giả đã phá hủy nghiêm trọng các hình ảnh MRI. Trong khi đó, MRI thường được dùng để chẩn đoán nhiều tình trạng nguy hiểm như các khối u, tình trạng phình động mạch não... Mọi sự sai lệch hình ảnh nhỏ nhất đều có thể dẫn đến chẩn đoán thiếu chính xác hoặc ít ra là bạn mất tiền để thực hiện lại nếu bác sĩ phát hiện ra hàng mi phá hoại.
Đáng sợ hơn, một tai nạn tức thì có thể xảy ra. Các nhà khoa học phát hiện lực từ trong máy đủ mạnh để xé cặp mi giả một cách thô bạo ra khỏi mắt bạn, có thể dẫn đến tổn thương lớn ở vùng nhạy cảm này.
Hai nhà nghiên cứu đứng đầu là Tiến sĩ Einat Slonimsky và Tiến sĩ Alexander Mamourian đề xuất rằng mi giả nam châm nên được xếp cạnh các đồ trang sức và vật phẩm y tế bị cấm đem vào phòng chụp MRI.
Thông thường trước khi chụp, bệnh nhân được yêu cầu loại bỏ tất cả các vật dụng kim loại bao gồm đồng hồ, khuyên tai và các trang sức khác, răng giả, máy trợ thính... bởi chúng có thể bị cỗ máy hút mạnh, khiến bệnh nhân dính chặt vào máy.
Nếu bạn không thể chịu nổi việc bước ra đường mà không có thêm hàng mi giả, các chuyên gia khuyên ít nhất khi đi khám sức khỏe, bạn hãy dùng loại mi giả truyền thống: dán keo, không có nam châm.
A. Thư
Theo Daily Mail, Science Arlert/nguoilaodong
Bệnh viện Đà Nẵng lần đầu khám sức khỏe định kỳ miễn phí cho người hiến tạng  Những người tham gia hiến tạng tại Bệnh viện Đà Nẵng sẽ được khám sức khỏe định kỳ miễn phí nhằm phát hiện sớm những bệnh lý thường gặp như tăng huyết áp, đái tháo đường, suy chức năng gan, thận... Ngày 29/7, Bệnh viện Đà Nẵng cho biết, sẽ triển khai chương trình khám sức khỏe định kỳ cho người hiến tạng...
Những người tham gia hiến tạng tại Bệnh viện Đà Nẵng sẽ được khám sức khỏe định kỳ miễn phí nhằm phát hiện sớm những bệnh lý thường gặp như tăng huyết áp, đái tháo đường, suy chức năng gan, thận... Ngày 29/7, Bệnh viện Đà Nẵng cho biết, sẽ triển khai chương trình khám sức khỏe định kỳ cho người hiến tạng...
 Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24
Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01
Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52
Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52 500 ngày xung đột khốc liệt cày nát Dải Gaza01:49
500 ngày xung đột khốc liệt cày nát Dải Gaza01:49 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24 Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43
Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43Tiêu điểm
Tin đang nóng
Tin mới nhất

Nguyên nhân gây rối loạn vị giác và cách khắc phục

Ăn sữa chua buổi tối có tốt?
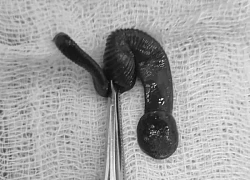
Gắp con vắt dài 8cm sống trong mũi người đàn ông

Ăn đậu nành có tốt cho trẻ em không?

Loại rau Việt được coi là 'vua thảo mộc', dược tính cực cao, ăn vào bổ đủ đường

Có nên dùng lá trầu không chữa đau mắt đỏ?
Cảnh báo biến chứng của cúm mùa: Ai dễ mắc bệnh?

Thường xuyên buồn ngủ có phải là dấu hiệu nguy hiểm?

Bạn có nhận đủ acid béo omega-3 trong chế độ ăn uống không?

Vì sao phải uống thuốc đúng thời điểm?

3 dấu hiệu ở mắt cảnh báo ung thư gan

Bài tập cho người bệnh lao thanh quản
Có thể bạn quan tâm

Trứng quý như vàng, dịch vụ cho thuê gà đẻ nở rộ tại Mỹ
Lạ vui
18:16:32 22/02/2025
Hành động của một đứa trẻ khiến người dân cả khu chung cư nửa đêm phải dậy khắc phục: Đi làm về mệt còn ôm "bụng" tức!
Netizen
18:16:11 22/02/2025
Sao nam Vbiz tiết lộ nguyên nhân ô tô rơi xuống vực 40m: "Nếu nước sâu, xe lật thêm 1 vòng nữa thì chết"
Sao việt
17:54:40 22/02/2025
Trúng độc đắc 2 ngày cuối tuần (22 và 23/2), 3 con giáp lộc lá xum xuê, làm ăn thịnh vượng
Trắc nghiệm
17:53:37 22/02/2025
"20 con tôm, 1kg thịt bò, 1 đĩa rau trộn, 1 lít sữa", không nhầm đâu, đó là một bữa của Ánh Viên
Sao thể thao
17:29:31 22/02/2025
Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương
Pháp luật
17:10:22 22/02/2025
Mỹ có thể cắt quyền truy cập Starlink, gây áp lực với Ukraine về thỏa thuận khoáng sản
Thế giới
16:28:48 22/02/2025
Rổ hint chứng minh Quan Hiểu Đồng - Lộc Hàm thật sự toang: Chiến tranh lạnh 10 tháng, nhà trai bê tha bệ rạc
Sao châu á
16:06:06 22/02/2025
Tai nạn 6 người tử vong ở Sơn La: Chuyển nhiều bệnh nhân nặng về Hà Nội
Tin nổi bật
15:57:48 22/02/2025
 Uống nước ép cần tây hàng ngày có thể ngăn ngừa ung thư
Uống nước ép cần tây hàng ngày có thể ngăn ngừa ung thư Tô hạp hương giúp long đờm, giảm ho
Tô hạp hương giúp long đờm, giảm ho

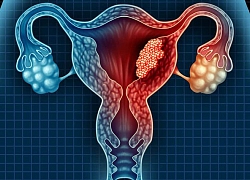 Sở hữu khối u lạ ở vùng bụng, cô gái trẻ đi khám được bác sĩ chẩn đoán khó sinh con sau này
Sở hữu khối u lạ ở vùng bụng, cô gái trẻ đi khám được bác sĩ chẩn đoán khó sinh con sau này Bệnh nhân gãy xương sườn bị... khoan chân : Quá tải hay quá ẩu?
Bệnh nhân gãy xương sườn bị... khoan chân : Quá tải hay quá ẩu? Vợ chồng sắp cưới nên khám tầm soát những bệnh gì?
Vợ chồng sắp cưới nên khám tầm soát những bệnh gì? Cụ bà 5 lần mổ bụng được robot giải thoát khỏi bướu thận
Cụ bà 5 lần mổ bụng được robot giải thoát khỏi bướu thận Du khách Úc bị nhồi máu cơ tim sau chuyến bay
Du khách Úc bị nhồi máu cơ tim sau chuyến bay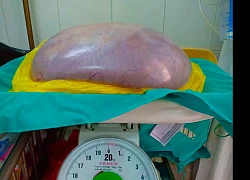 Phẫu thuật khối u buồng trứng khổng lồ nặng gần 8kg
Phẫu thuật khối u buồng trứng khổng lồ nặng gần 8kg Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào?
Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào? Ba không khi ăn đậu phụ
Ba không khi ăn đậu phụ PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp'
PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp' Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan
Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan 3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng
3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình
Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình Thời điểm tốt nhất trong ngày để uống nước
Thời điểm tốt nhất trong ngày để uống nước Nuôi sống thành công trẻ sinh non bị viêm ruột hoại tử
Nuôi sống thành công trẻ sinh non bị viêm ruột hoại tử Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn
Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi?
Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi? Ngoại hình gây sốc của 1 Chị Đẹp: Mặt xinh như thiên thần mà nhìn xuống body thì lạ lắm!
Ngoại hình gây sốc của 1 Chị Đẹp: Mặt xinh như thiên thần mà nhìn xuống body thì lạ lắm! Phim Hoa ngữ gây sốc vì có rating cao nhất lịch sử cả nước, nam chính hack tuổi quá đỉnh 20 năm trẻ mãi không già
Phim Hoa ngữ gây sốc vì có rating cao nhất lịch sử cả nước, nam chính hack tuổi quá đỉnh 20 năm trẻ mãi không già Khán giả thực sự nói gì về Nữ Tu Bóng Tối: Một cái tên diễn hay hơn cả Song Hye Kyo?
Khán giả thực sự nói gì về Nữ Tu Bóng Tối: Một cái tên diễn hay hơn cả Song Hye Kyo? NSƯT Kim Tử Long nợ Ngọc Huyền 10 tỷ
NSƯT Kim Tử Long nợ Ngọc Huyền 10 tỷ Lầu Năm Góc 'chấn động' khi Tổng thống Trump sa thải chỉ huy cao nhất của quân đội Mỹ
Lầu Năm Góc 'chấn động' khi Tổng thống Trump sa thải chỉ huy cao nhất của quân đội Mỹ Bức ảnh trích xuất camera khiến bà mẹ bị cư dân mạng chỉ trích dữ dội: Cô ăn mặc đẹp nhưng hành động lại quá xấu xí!
Bức ảnh trích xuất camera khiến bà mẹ bị cư dân mạng chỉ trích dữ dội: Cô ăn mặc đẹp nhưng hành động lại quá xấu xí! Thảm cảnh của ác nữ đẹp nhất màn ảnh: Nghèo túng đến nỗi phải nhặt đồ ăn thừa, nhan sắc tụt dốc thê thảm không nhận ra
Thảm cảnh của ác nữ đẹp nhất màn ảnh: Nghèo túng đến nỗi phải nhặt đồ ăn thừa, nhan sắc tụt dốc thê thảm không nhận ra 'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối'
'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối' Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện
Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La
Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!"
Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!" Một phụ nữ bị bố của người tình thuê côn đồ tạt axit, đánh gãy chân
Một phụ nữ bị bố của người tình thuê côn đồ tạt axit, đánh gãy chân Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng?
Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng? Giết vợ rồi phân xác làm 3 phần phi tang xuống biển
Giết vợ rồi phân xác làm 3 phần phi tang xuống biển Nóng: Lễ thụ táng Từ Hy Viên bị hoãn đột ngột vì hành động này của chồng người Hàn
Nóng: Lễ thụ táng Từ Hy Viên bị hoãn đột ngột vì hành động này của chồng người Hàn