Nhiễm trùng huyết là gì mà nhiều bệnh nhân Covid-19 tử vong đều bị?
Nghiên cứu mới phát hiện, cứ 5 người nhập viện điều trị Covid-19, thì có 1 người bị nhiễm trùng huyết đe dọa tính mạng, theo ITV.
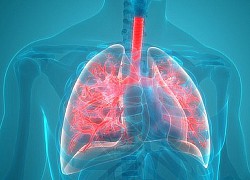
Hầu hết những người nhập viện điều trị Covid-19 đều bị viêm phổi, và hầu hết các hệ thống cơ quan khác đều có thể bị ảnh hưởng. – ẢNH MINH HỌA: SHUTTERSTOCK
Tổ chức về nhiễm trùng huyết của Anh Sepsis Trust dự báo trong số 100.000 bệnh nhân Covid-19 được xuất viện ở Anh, có tới 20.000 người có nguy cơ bị nhiễm trùng huyết trong 12 tháng đầu tiên.
Tổ chức về nhiễm trùng huyết toàn cầu Global Sepsis Alliance đã có thể tuyên bố chắc chắn rằng Covid-19 thực sự gây ra nhiễm trùng huyết.
Vậy làm thế nào để phát hiện ra các triệu chứng của kẻ giết người thầm lặng này? Và làm thế nào để ngăn chặn nó?
Nhiễm trùng huyết là gì?
Nhiễm trùng huyết xảy ra khi cơ thể phản ứng cực đoan quá mức với nhiễm trùng. Nhiễm trùng huyết xảy ra khi cơ thể đã bị nhiễm trùng – ở da, phổi, đường ruôt, đường tiết niệu hoặc ở một nơi nào khác – gây ra phản ứng dây chuyền khắp cơ thể, theo ITV.
Nó đe dọa đến tính mạng và nếu không được điều trị kịp thời, nhiễm trùng huyết có thể nhanh chóng dẫn đến tổn thương mô, suy nội tạng và tử vong.
Các triệu chứng nhiễm trùng huyết có thể mơ hồ và ban đầu có thể giống như cảm cúm, viêm dạ dày ruột hoặc viêm phổi, bắt đầu sốt trên 38 độ C hoặc thân nhiệt dưới 36 độ C, theo ITV.
Sau đây là một số triệu chứng khác cần chú ý:
Nói ngọng và nhầm lẫn
Đau cực kỳ ở cơ hoặc khớp
Không đi tiểu trong một ngày
Khó thở nghiêm trọng
Cảm giác như sắp chết
Da nổi ban, sau thành vết bầm tím, da tím tái
Nhiễm trùng huyết phát triển rất nhanh. Người bệnh nhanh chóng chuyển nặng, và có thể có các triệu chứng sau, theo NHSinform.
Chán ăn
Tim đập nhanh
Thở nhanh
Huyết áp thấp
Buồn nôn, nôn
Nhạy cảm với ánh sáng
Ớn lạnh, tay chân lạnh
Lờ đờ, lo lắng, bối rối hoặc kích động
Hôn mê và có thể tử vong
Viêm màng não
Nhiễm trùng huyết tiến triển thành sốc nhiễm trùng có tỷ lệ tử vong cao tới 50%, theo Global Sepsis Alliance.
Đây là một cấp cứu y tế khẩn cấp và cần được cấp cứu ngay lập tức.
Nếu không điều trị kịp thời, nhiễm trùng huyết có thể nhanh chóng dẫn đến tổn thương mô, suy nội tạng và bệnh nhân tử vong.
Bệnh nhân 430 có tiền sử nhiễm trùng huyết tử vong vào ngày 10.8
Ai có nguy cơ cao bị nhiễm trùng huyết?
Những người mắc bệnh mạn tính như tiểu đường, ung thư, bệnh phổi, suy giảm miễn dịch và bệnh thận, dễ bị nhiễm trùng huyết hơn cả.
Hầu hết những người nhập viện điều trị Covid-19 đều bị viêm phổi, và hầu hết các hệ thống cơ quan khác đều có thể bị ảnh hưởng. Điều này tạo điều kiện cho sự xâm nhập trực tiếp của virus và gây nhiễm trùng huyết, theo Global Sepsis Alliance.
Ví dụ, trong công bố gần đây về các trường hợp Covid-19 nghiêm trọng từ khu vực Seattle (Mỹ), hơn 30% bệnh nhân bị tổn thương gan, 75% bị miễn dịch suy giảm, và gần 20% bệnh nhân nằm phòng chăm sóc đặc biệt bị suy thận cấp.
Tất cả đều bị sốc nhiễm trùng máu nặng đến mức 70% bệnh nhân cần thuốc hỗ trợ tim và tuần hoàn máu, theo Global Sepsis Alliance.
Vì chưa có liệu pháp nào có hiệu quả chống lại virus, tốt nhất cần chăm sóc nhiễm trùng huyết tốt.
Điểm chung đáng ngờ của trăm người tử vong do Covid-19
Sáng 1-5, Sở Y tế TP HCM dẫn ra một công trình nghiên cứu đánh giá những đặc điểm lâm sàng và cận lâm sàng của nhóm bệnh nhân Covid-19 đã tử vong.
Công trình được thực hiện tại một bệnh viện được chính phủ Trung Quốc chỉ định chuyên tiếp nhận điều trị cho bệnh nhân nhiễm Covid-19 nặng hoặc nguy kịch - Bệnh viện Tongji tại Vũ Hán. Công trình này ít nhiều đã đóng góp dữ liệu quan trọng liên quan đến công tác điều trị Covid-19 khi đánh giá 113 trường hợp tử vong đã được mổ tử thi.
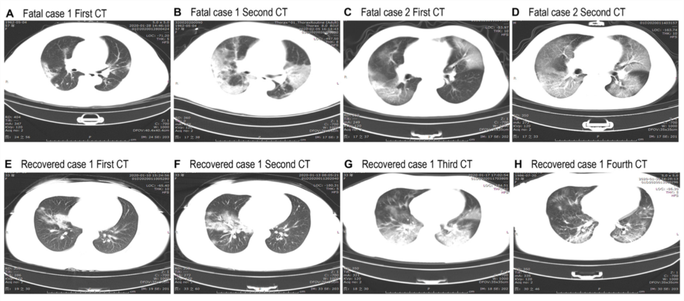
Hình ảnh CT ngực ở những bệnh nhân tử vong do nhiễm COVID-19 tại Bệnh viện Tongji ở Vũ Hán, Trung Quốc
Công trình nghiên cứu có tên "Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study" được đăng trên Tạp chí BMJ, ngày 26-3-2020.
Nhóm nghiên cứu đã đánh giá toàn diện các dữ liệu lâm sàng và cận lâm sàng của nhóm bệnh nhân tử vong và nhóm bệnh nhân hồi phục trong số những người đã được chẩn đoán xác định nhiễm Covid-19 và được chuyển về khu cách ly điều trị của Bệnh viện Tongji. Nhóm nghiên cứu đã so sánh các đặc điểm dịch tễ học, lâm sàng, xét nghiệm và X quang của bệnh nhân theo các kết quả điều trị khác nhau.
Dưới đây là tóm lược những kết quả chính của công trình nghiên cứu này:
Tuổi trung bình của nhóm bệnh nhân tử vong (68 tuổi) lớn hơn đáng kể so với nhóm hồi phục (51 tuổi). Giới tính nam chiếm ưu thế ở những bệnh nhân tử vong (83; 73%) so với những bệnh nhân hồi phục (88; 55%). Bệnh tăng huyết áp mạn tính và các bệnh tim mạch khác kèm theo được ghi nhận là thường gặp hơn ở những nhóm tử vong (54 (48%) và 16 (14%)) so với bệnh nhân hồi phục (39 (24%) và 7 (4%)). Khó thở, tức ngực và rối loạn ý thức là những dấu hiệu lâm sàng phổ biến hơn ở những bệnh nhân tử vong (70 (62%), 55 (49%) và 25 (22%)) so với những bệnh nhân hồi phục (50 (31%), 48 (30% ) và 1 (1%)).
Thời gian trung bình từ lúc khởi phát bệnh đến khi tử vong là 16 ngày (dao động từ 12 đến 20 ngày). Tăng bạch cầu ghi nhận ở 56 (50%) bệnh nhân tử vong và 6 (4%) hồi phục, giảm bạch cầu cũng được ghi nhận ở cả hai nhóm lần lượt là ở 103 (91%) và 76 (47%).
Các biến chứng thường gặp được ghi nhận khá phổ biến ở những bệnh nhân tử vong bao gồm: hội chứng suy hô hấp cấp tính (113; 100%), suy hô hấp type I (18/35; 51%), nhiễm trùng huyết (113; 100%), chấn thương tim cấp tính (72/94; 77 %), suy tim (41/83; 49%), kiềm máu (14/35; 40%), tăng kali máu (42; 37%), chấn thương thận cấp tính (28; 25%) và bệnh não do thiếu oxy (23; 20% ). Bệnh nhân mắc bệnh tim mạch có nhiều khả năng bị biến chứng tim. Bất kể tiền sử bệnh tim mạch, chấn thương tim cấp tính và suy tim là phổ biến hơn ở những bệnh nhân đã tử vong.
Sự xuất hiện các biến chứng về hô hấp, tim và thần kinh có liên quan mạnh mẽ đến tiên lượng xấu ở những bệnh nhân nhiễm Covid-19. Bệnh nhân mắc bệnh tim mạch có nhiều khả năng bị biến chứng tim, nhưng biến chứng tim mạch không chỉ xảy ra ở nhóm bệnh nhân tử vong có bệnh lý tim mạch trước đó mà cả ở những bệnh nhân không mắc bệnh tim mạch, do đó biến chứng tim ở nhóm bệnh nhân tử vong không thể hoàn toàn quy cho bệnh tim mạch đã có sẵn.
Thời gian trung bình từ khi xuất hiện triệu chứng đến lúc tử vong (nhóm tử vong) là 16 ngày và thời gian trung bình từ triệu chứng đầu tiên đến lúc xuất viện (nhóm hồi phục) là 26 ngày. Sự tiến triển của viêm phổi và viêm nhiễm toàn thân thường xảy ra trong hai tuần đầu tiên và có thể quyết định sự tiến triển của bệnh (bệnh tự phục hồi hoặc tiến triển nặng) và kết quả của bệnh (tử vong hoặc sống sót).
Có ít bệnh nhân hơn trong nhóm tử vong so với nhóm hồi phục được điều trị bằng một thuốc kháng virus (antiviral monotherapy) hoặc thuốc kháng virus kết hợp (combination antiviral therapy), cũng như hít interferon . Tình trạng viêm phổi nặng và cơn bão cytokine được quan sát thấy ở nhóm tử vong, trong đó có nhiều bệnh nhân đã được điều trị bằng glucocorticoid. Nhiều bệnh nhân trong nhóm tử vong được giúp thở do thiếu oxy máu nặng.
Tuy nhiên, nhóm tác giả khẳng định không thể kết luận từ nghiên cứu này về tác dụng của thuốc kháng virus, sử dụng steroid có lợi hay không, các tác giả đề nghị những vấn đề này cần được nghiên cứu thêm.
Cứ nghĩ mình bị cúm nên không đi khám ngay, người phụ nữ sửng sốt khi hay tin mắc căn bệnh nặng đến nỗi phải cắt cụt 10 đầu ngón chân  Chị đã phải nằm hôn mê trong 2 tuần, ở trung tâm phục hồi chức năng 7 tuần, nhưng cuối cùng vẫn không thể cứu được 10 ngón chân của mình. Vào tháng 6 năm 2014, chị Maria Papalia-Meier, đến từ Massachusetts (Mỹ) đột nhiên bị sốt, phát ban, đau nhức, chóng mặt và khó thở. Nghĩ mình bị cúm nên chị không...
Chị đã phải nằm hôn mê trong 2 tuần, ở trung tâm phục hồi chức năng 7 tuần, nhưng cuối cùng vẫn không thể cứu được 10 ngón chân của mình. Vào tháng 6 năm 2014, chị Maria Papalia-Meier, đến từ Massachusetts (Mỹ) đột nhiên bị sốt, phát ban, đau nhức, chóng mặt và khó thở. Nghĩ mình bị cúm nên chị không...
 Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29
Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29 Nội bộ Mỹ mâu thuẫn về Ukraine?08:24
Nội bộ Mỹ mâu thuẫn về Ukraine?08:24 Nga liên lạc với 'lực lượng mạnh nhất' ở Syria14:18
Nga liên lạc với 'lực lượng mạnh nhất' ở Syria14:18 Trăn khổng lồ xuất hiện trên đường ngập nước sau trận mưa lớn08:31
Trăn khổng lồ xuất hiện trên đường ngập nước sau trận mưa lớn08:31 Nga phóng gần 300 tên lửa và UAV, Ukraine điều F-16 ứng phó?08:24
Nga phóng gần 300 tên lửa và UAV, Ukraine điều F-16 ứng phó?08:24 Tàu chiến Mỹ quay lại căn cứ Ream ở Campuchia sau 8 năm08:24
Tàu chiến Mỹ quay lại căn cứ Ream ở Campuchia sau 8 năm08:24 Công an Đakrông xuyên đêm mưa rét bắt 2 đối tượng vận chuyển hàng cấm03:00
Công an Đakrông xuyên đêm mưa rét bắt 2 đối tượng vận chuyển hàng cấm03:00 Ông Trump đã mời ông Tập Cận Bình dự lễ nhậm chức?08:02
Ông Trump đã mời ông Tập Cận Bình dự lễ nhậm chức?08:02 Hạ viện Mỹ thông qua dự luật quốc phòng trị giá 883,7 tỉ USD09:43
Hạ viện Mỹ thông qua dự luật quốc phòng trị giá 883,7 tỉ USD09:43 Vụ cướp giả cảnh sát hình sự: Dàn dựng ly kỳ như phim hành động09:21
Vụ cướp giả cảnh sát hình sự: Dàn dựng ly kỳ như phim hành động09:21 Tổng thống Hàn Quốc quyết 'chiến đấu đến cùng'09:00
Tổng thống Hàn Quốc quyết 'chiến đấu đến cùng'09:00Tiêu điểm
Tin đang nóng
Tin mới nhất
Dấu hiệu cơ thể thiếu Omega-3

5 thói quen cần tránh trong mùa lạnh để không hại xương khớp

4 món canh rất tốt cho người bệnh tiểu đường
Bệnh nhiệt đới bị lãng quên?

Sự nguy hiểm của hút thuốc lá thụ động

7 chiến lược giữ sức khỏe vào mùa đông, ai cũng cần

Cách giảm triệu chứng bệnh cúm không dùng thuốc cho phụ nữ mang thai

Vaccine ung thư có giúp ngăn mắc bệnh?

Polyp dạ dày có nguy hiểm không?

7 lý do nên bổ sung quả bơ vào bữa sáng
Rối loạn đông máu do bị rắn cắn

Súp lơ - thuốc bổ rẻ tiền giúp khỏe thận mạnh gân cốt
Có thể bạn quan tâm

Bắt 3 thanh, thiếu niên truy đuổi đánh nhau trên phố khiến 1 người tử vong
Pháp luật
19:33:41 18/12/2024
Nga đang phát triển tên lửa ICBM mới, uy lực ngang ngửa Oreshnik và Avangard
Thế giới
19:28:24 18/12/2024
Cuộc sống của Nhật Kim Anh và chồng cũ sau 5 năm ly hôn
Sao việt
19:03:50 18/12/2024
Xôn xao hình ảnh người phụ nữ lớn tuổi với gương mặt sưng phù ngồi gào khóc trước cửa thẩm mỹ viện ở Nghệ An, nguồn cơn ra sao?
Netizen
18:33:05 18/12/2024
Quang Hải hút 2 triệu view với hành động lễ phép khi gặp bố vợ, rạng rỡ nắm tay Chu Thanh Huyền trên khán đài
Sao thể thao
18:26:37 18/12/2024
Người Trung Quốc tạo ra 'Cân đẩu vân', sản xuất máy bay siêu thanh chở khách
Lạ vui
18:20:55 18/12/2024
Chae Rim rơi nước mắt thừa nhận con trai đầu lòng chào đời là nhờ IVF
Sao châu á
18:06:11 18/12/2024
Cộng đồng Tiktok đang "sốt" vì bài hát chủ đề của game Thần ma Loạn Vũ - Vplay
Mọt game
16:43:24 18/12/2024
Hôm nay nấu gì: Cơm tối 4 món cực ngon, ai khó tính cũng phải khen tấm tắc
Ẩm thực
16:41:40 18/12/2024
 Thay đổi khó lường sau bình phục của bệnh nhân Covid-19
Thay đổi khó lường sau bình phục của bệnh nhân Covid-19 Bạn cần làm gì để kiểm soát cơn tức giận?
Bạn cần làm gì để kiểm soát cơn tức giận?
 Viêm phổi, viêm phế quản có phải là bệnh dễ lây?
Viêm phổi, viêm phế quản có phải là bệnh dễ lây? Người phụ nữ bị nhiễm trùng suýt chết chỉ vì... cái răng khôn
Người phụ nữ bị nhiễm trùng suýt chết chỉ vì... cái răng khôn Bé 5 tuổi bị bong vảy da do mắc hội chứng 4S
Bé 5 tuổi bị bong vảy da do mắc hội chứng 4S Những món ăn sáng tàn phá sức khỏe của con, mẹ cần loại bỏ ngay
Những món ăn sáng tàn phá sức khỏe của con, mẹ cần loại bỏ ngay Bé 10 tháng tuổi ở Đắk Lắk mắc viêm não Nhật Bản B
Bé 10 tháng tuổi ở Đắk Lắk mắc viêm não Nhật Bản B Hạnh phúc vỡ òa khi 2 mẹ con cùng thoát "cửa tử"
Hạnh phúc vỡ òa khi 2 mẹ con cùng thoát "cửa tử" CSGT dùng xe đặc chủng kịp thời đưa bé trai 2 tháng tuổi đi cấp cứu
CSGT dùng xe đặc chủng kịp thời đưa bé trai 2 tháng tuổi đi cấp cứu Viêm não tự miễn lại do khối u buồng trứng
Viêm não tự miễn lại do khối u buồng trứng Giảm cholesterol nhờ ăn nho thường xuyên
Giảm cholesterol nhờ ăn nho thường xuyên Phát hiện mới về lợi ích của cà phê với đường ruột
Phát hiện mới về lợi ích của cà phê với đường ruột Chớ dại hâm lại 3 loại đồ ăn này, nguy cơ rước độc vào người
Chớ dại hâm lại 3 loại đồ ăn này, nguy cơ rước độc vào người Ung thư đại trực tràng gia tăng ở người dưới 50 tuổi
Ung thư đại trực tràng gia tăng ở người dưới 50 tuổi Rau "cứu đói" ở quê, lên phố thành báu vật "hái ra tiền"
Rau "cứu đói" ở quê, lên phố thành báu vật "hái ra tiền" Yếu tố nguy cơ dễ bị đột quỵ mùa lạnh
Yếu tố nguy cơ dễ bị đột quỵ mùa lạnh Nhật Kim Anh lên tiếng trả lời "bố đứa bé là ai?" sau khi công bố mang bầu gần 9 tháng
Nhật Kim Anh lên tiếng trả lời "bố đứa bé là ai?" sau khi công bố mang bầu gần 9 tháng Diễn biến mới nhất vụ ca sĩ Đàm Vĩnh Hưng kiện tỉ phú Mỹ
Diễn biến mới nhất vụ ca sĩ Đàm Vĩnh Hưng kiện tỉ phú Mỹ Vợ cũ 1 sao Vbiz nhận "bão" chỉ trích khi tiếp tục đăng ảnh Hoa hậu Khánh Vân kèm lời lẽ thô thiển
Vợ cũ 1 sao Vbiz nhận "bão" chỉ trích khi tiếp tục đăng ảnh Hoa hậu Khánh Vân kèm lời lẽ thô thiển
 Camera tóm dính màn hình điện thoại của Hoa hậu Thiên Ân, để ảnh gì mà fan Kỳ Duyên rần rần?
Camera tóm dính màn hình điện thoại của Hoa hậu Thiên Ân, để ảnh gì mà fan Kỳ Duyên rần rần? Nam sinh giành 7,5 tỷ đồng học bổng Mỹ nhờ bài luận về mất kết nối
Nam sinh giành 7,5 tỷ đồng học bổng Mỹ nhờ bài luận về mất kết nối Sau ngày chồng mất, em chồng tìm đến gặp và đưa tôi 2 tỷ, đi kèm với số tiền là một bí mật khiến tôi uất nghẹn
Sau ngày chồng mất, em chồng tìm đến gặp và đưa tôi 2 tỷ, đi kèm với số tiền là một bí mật khiến tôi uất nghẹn Quá khứ khiến 2 triệu người sốc nặng của bác sĩ chuyển giới hot nhất lúc này
Quá khứ khiến 2 triệu người sốc nặng của bác sĩ chuyển giới hot nhất lúc này Thủ khoa đại học để lại tin nhắn rồi biến mất: 9 năm sau, khi bị ung thư, người mẹ mới biết sự thật
Thủ khoa đại học để lại tin nhắn rồi biến mất: 9 năm sau, khi bị ung thư, người mẹ mới biết sự thật Tranh cãi việc học sinh cởi áo khoác, ngồi ngoài trời lạnh 19 độ C
Tranh cãi việc học sinh cởi áo khoác, ngồi ngoài trời lạnh 19 độ C Sao nữ Vbiz bị gãy xương sườn số 10, nghe bác sĩ khuyến cáo mới càng sốc
Sao nữ Vbiz bị gãy xương sườn số 10, nghe bác sĩ khuyến cáo mới càng sốc Làm rõ nguyên nhân nữ sinh lớp 12 bị bố đẻ và chú ruột bạo lực
Làm rõ nguyên nhân nữ sinh lớp 12 bị bố đẻ và chú ruột bạo lực Phẫn nộ clip bé trai hơn 1 tháng tuổi ở Hà Nội bị giúp việc bạo hành nhiều lần, người mẹ trẻ chia sẻ thêm nhiều chi tiết xót xa
Phẫn nộ clip bé trai hơn 1 tháng tuổi ở Hà Nội bị giúp việc bạo hành nhiều lần, người mẹ trẻ chia sẻ thêm nhiều chi tiết xót xa 4 người sống "phông bạt" ồn ào nhất Việt Nam năm 2024, top 1 đang cố tẩy trắng
4 người sống "phông bạt" ồn ào nhất Việt Nam năm 2024, top 1 đang cố tẩy trắng Lộ thời điểm nghi Nhật Kim Anh được bạn trai mới cầu hôn
Lộ thời điểm nghi Nhật Kim Anh được bạn trai mới cầu hôn Drama căng đét: Dương Mịch - Lưu Thi Thi giành giật vị trí nảy lửa kế Lưu Diệc Phi, tạo nên 30 phút im lặng đáng sợ trên thảm đỏ?
Drama căng đét: Dương Mịch - Lưu Thi Thi giành giật vị trí nảy lửa kế Lưu Diệc Phi, tạo nên 30 phút im lặng đáng sợ trên thảm đỏ? Bạn trai mới của Nhật Kim Anh là ai?
Bạn trai mới của Nhật Kim Anh là ai? Mẹ chết lặng khi xem video con trai 1 tháng tuổi bị giúp việc quăng ném
Mẹ chết lặng khi xem video con trai 1 tháng tuổi bị giúp việc quăng ném