Nhận biết bệnh thận mạn để kịp thời chữa trị
Bệnh thận mạn ít là một bệnh rất nguy hiểm, tuy nhiên bệnh thường được phát hiện muộn khi bệnh đã nặng. Vì vậy, mọi người dân nên chủ động đi khám định kì đế có những phát hiện và chữa trị kịp thời.
16,8% người trưởng thành mắc bệnh
Theo PGS.TS Đỗ Gia Tuyển, Trưởng khoa Thận Tiết niệu Bệnh viện Bạch Mai cho biết, suy thận mạn là tình trạng suy giảm chức năng thận mạn tính không hồi phục theo thời gian nhiều tháng, nhiều năm, do tổn thương không hồi phục về số lượng và chức năng của các nephron.
Bệnh nhân cần phân biệt rõ bệnh thận mạn tính và suy thận mạn tính. Khái niệm bệnh thận mạn tính đã bao hàm cả suy thận mạn. Như vậy khi 1 người được chẩn đoán bệnh thận mạn tính không đồng nghĩa với suy thận mạn, mà cần biết mình ở giai đoạn nào. Bệnh nhân chỉ được coi là suy thận mạn khi mắc bệnh thận mạn có mức lọc cầu thận
Bệnh thận giai đoạn cuối hay bệnh thận mạn tính giai đoạn cuối là giai đoạn nặng nhất của bệnh thận mạn. Các biểu hiện gặp trên lâm sàng là do hậu quả của tình trạng tích tụ các độc chất, nước và điện giải trong máu. Các độc tố này khi thận bình thường được thải qua thận. Hậu quả cuối cùng biểu hiện trên lâm sàng là hội chứng urê máu cao. Suy thận mạn giai đoạn cuối tương ứng với bệnh thận mạn tính giai đoạn 5 (mức lọc cầu thận
Theo một báo cáo của Mỹ cho thấy, 16,8% người trưởng thành (từ 20 tuổi trở lên) mắc bệnh thận mạn, hơn 500.000 bệnh nhân (BN) điều trị thận suy bằng lọc máu và ghép thận .
Như vậy, tỉ lệ hiện hành của BN bệnh thận mạn giai đoạn cuối (ESRD) ở Mỹ đang tăng lên, trong khi tỉ lệ mắc mới khá ổn định, điều đó cho thấy lượng BN ESRD tăng lên chủ yếu do tuổi thọ của các BN này ngày càng cao.
Ở Việt Nam chưa có nghiên cứu trên toàn quốc, tuy nhiên nghiên cứu theo từng vùng địa lý cho thấy tỷ lệ người mắc bệnh thận mạn ngày càng tăng cao.
Video đang HOT
PGS.TS Đỗ Gia Tuyển, Trưởng khoa Thận Tiết niệu Bệnh viện Bạch Mai cho biết: “M ột người được coi là mắc bệnh thận mạn khi có 1 trong 2 tiêu chuẩn:
1. Là tổn thương cấu trúc hoặc chức năng thận kéo dài trên 3 tháng, có kèm hoặc không kèm giảm GFR (mức lọc máu cầu thận), bao gồm tổn thương bệnh học thận (trên sinh thiết) hoặc bất thường trong xét nghiệm nước tiểu hoặc máu, hoặc trên chẩn đoán hình ảnh.
2. GFR nhỏ hơn 60ml/phút/ 1.73m2 kéo dài trên 3 tháng, có kèm hoặc không kèm tổn thương thận “ .
Hệ thống lọc của thận. Ảnh: BV Bạch Mai
Nguyên nhân bệnh thận mạn
Theo TS Tuyển : “Ở Việt Nam nguyên nhân hàng đầu dẫn đến bệnh thận mạn tính là bệnh cầu thận mạn các thể loại khác nhau, sau đó đến viêm thận bể thận mạn do sỏi, đái tháo đường, tăng huyết áp… “ .
Ở Mỹ, đái tháo đường (chiếm 40% ca mắc mới ESRD), tăng huyết áp (25% ca mắc mới), viêm cầu thận (10%), và nguyên nhân khác: bệnh lý đường tiết niệu, thận đa nang, lupus, bệnh thận do thuốc giảm đau, không rõ nguyên nhân….
Bác sĩ Tuyển cho biết thêm: “N hững người có nguy cơ cao mắc bệnh thận mạn tính là các bệnh nhân đái tháo đường,tăng huyết áp, xơ vữa mạch, suy tim, bệnh tiết niệu: Bệnh thận-tiết niệu tắc nghẽn, bàng quang thần kinh, các bệnh dị dạng đường tiết niệu cần phẫu thuật, bệnh hệ thống gây tổn thương thận: Lupus ban đỏ hệ thống, viêm mạch, viêm khớp dạng thấp, đa u tủy xương…Những người dùng kéo dài những thuốc sau: Giảm đau chống viêm, thuốc ức chế calcineurin, lithium cacbonate, aminosalicylates… Những người có bố (mẹ) mắc bệnh thận mạn giai đoạn 3-5 và người trên 65 tuổi “ .
Nói chung người mắc bệnh thận mạn ít được phát hiện sớm, đa phần bệnh xuất hiện và tiến triển âm thầm ít có triệu chứng rầm rộ, thường khi được phát hiện đã ở giai đoạn nặng. Vì vậy, cần đi kiểm tra định kỳ để tầm soát bệnh này, phát hiện sớm sẽ giúp cho có biện pháp dự phòng và điều trị để làm chậm tiến triển của bệnh thận mạn tính.
Hà Thu
Theo phapluatplus
Lọc màng bụng giải pháp mới cho người suy thận
Theo thống kê của Hội thận học thế giới cũng như tại Việt Nam, tỉ lệ bệnh thận mạn trong cộng đồng là 13%. Hằng năm, phòng khám Nội thận Bệnh viện Đại học Y Dược TPHCM tiếp nhận hơn 30.000 lượt người đến khám và số lượng tăng 30% qua các năm.
BS Phương Thảo đang khám cho người bệnh
Khi thận suy yếu, không còn chức năng tạo nước tiểu và loại bỏ chất thải, nước dư thừa ra khỏi cơ thể, người bệnh diễn tiến đến suy thận giai đoạn cuối. Lúc này, người bệnh cần phải điều trị thay thế thận để có thể duy trì cuộc sống bình thường. Bên cạnh điều trị thay thế thận, ghép thận, chạy thận nhân tạo thì phương pháp lọc màng bụng là giải pháp tối ưu cho những người bệnh mới bắt đầu điều trị thay thế thận.
Gần đây, Việt Nam đã đưa vào sử dụng máy lọc màng bụng tự động, giúp người bệnh dễ hòa nhập với cuộc sống. Với máy lọc màng bụng tự động, người bệnh kết nối với máy một lần trước khi ngủ, sau đó máy tự thay dịch suốt đêm, đến sáng hôm sau, người bệnh có thể ngắt kết nối và sinh hoạt bình thường.
Mới đây, khoa Nội thận - Thận nhân tạo đã tiếp nhận điều trị thành công cho trường hợp anh H.Q.V (40 tuổi, ngụ tại Tiền Giang) được chẩn đoán suy thận giai đoạn cuối với mức lọc cầu thận chỉ có 5 mL/phút/1,73m2 da, kèm suy tim nặng. Trường hợp này, nếu chạy thận nhân tạo sẽ có nhiều biến chứng.
Qua thăm khám sơ bộ và tiến hành các cận lâm sàng cần thiết, khoa Nội thận - Thận nhân tạo đã tư vấn phương pháp lọc màng bụng bằng máy tự động cho anh V. Sau 2 tuần điều trị và chăm sóc kỹ lưỡng, anh V. được xuất viện và tiếp tục thực hiện lọc màng bụng tại nhà.
ThS BS. Huỳnh Ngọc Phương Thảo, Trưởng khoa Nội thận - Thận nhân tạo Bệnh viện ĐH Y dược cho biết: "So với các phương pháp điều trị thay thế thận trước đây, lọc màng bụng được đánh giá là có nhiều ưu điểm. Nếu tiến hành chạy thận, người bệnh phải vào bệnh viện 3 lần/tuần thì khi tiến hành lọc màng bụng, người bệnh chỉ cần thay dịch màng bụng tại nhà.
Phương pháp ghép thận tuy có ưu điểm vượt trội, giúp người bệnh có chất lượng cuộc sống tốt nhất, nhưng điều nan giải là phải tìm được thận phù hợp với người bệnh để ghép. Trong khi đó, lọc màng bụng có ưu thế hơn, đặc biệt đối với những người bệnh mới bắt đầu điều trị thay thế thận.
Phương pháp lọc màng bụng giúp máu được lọc liên tục nên gần giống với chức năng thận tự nhiên hơn, ít bị xáo trộn môi trường bên trong cơ thể. Bên cạnh đó, chế độ ăn kiêng cũng ít nghiêm ngặt hơn, người bệnh duy trì được nước tiểu, ít biến động huyết áp, ít bị nhiễm trùng máu và viêm gan siêu vi hơn so với các phương pháp khác".
Theo infonet
7 bộ phận cơ thể nếu thiếu con người vẫn sống 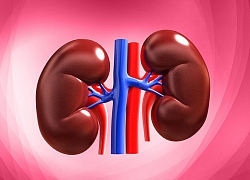 Cơ thể mất đi thận, lá lách, ruột thừa, đại tràng, túi mật, dạ dày, cơ quan sinh sản vẫn không ảnh hưởng tính mạng. Cơ thể con người có khả năng phục hồi rất tuyệt vời. Khi bạn hiến một lượng máu, cơ thể sẽ mất khoảng 3,5 nghìn tỷ hồng cầu nhưng chúng sẽ sớm được thay thế. Thậm chí, bạn...
Cơ thể mất đi thận, lá lách, ruột thừa, đại tràng, túi mật, dạ dày, cơ quan sinh sản vẫn không ảnh hưởng tính mạng. Cơ thể con người có khả năng phục hồi rất tuyệt vời. Khi bạn hiến một lượng máu, cơ thể sẽ mất khoảng 3,5 nghìn tỷ hồng cầu nhưng chúng sẽ sớm được thay thế. Thậm chí, bạn...
 Tình huống pháp lý vụ cô gái hạ gục thanh niên xăm trổ xôn xao dư luận16:36
Tình huống pháp lý vụ cô gái hạ gục thanh niên xăm trổ xôn xao dư luận16:36 Tướng công an thông tin bất ngờ về quốc tịch kẻ cướp tiệm vàng PNJ tại Đà Nẵng00:55
Tướng công an thông tin bất ngờ về quốc tịch kẻ cướp tiệm vàng PNJ tại Đà Nẵng00:55 Bảo vệ kể lý do cô gái Hà Nội phản đòn, khống chế nam thanh niên xăm trổ12:06
Bảo vệ kể lý do cô gái Hà Nội phản đòn, khống chế nam thanh niên xăm trổ12:06 Thêm một vụ thanh niên phóng xe máy 'thông chốt' đường sắt, 2 người bị thương00:59
Thêm một vụ thanh niên phóng xe máy 'thông chốt' đường sắt, 2 người bị thương00:59 Chế tài xử lý người nước ngoài cướp trang sức hơn 800 triệu tại Đà Nẵng00:53
Chế tài xử lý người nước ngoài cướp trang sức hơn 800 triệu tại Đà Nẵng00:53 Nữ chủ trại nói sự thật về thông tin cả chục người nhảy xuống bể 'hôi của' cá tầm00:49
Nữ chủ trại nói sự thật về thông tin cả chục người nhảy xuống bể 'hôi của' cá tầm00:49 Công an Quảng Trị khởi tố 39 đối tượng về tội "Tổ chức sử dụng trái phép chất ma túy"01:59
Công an Quảng Trị khởi tố 39 đối tượng về tội "Tổ chức sử dụng trái phép chất ma túy"01:59 Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01
Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01 Ấn Độ thử lửa mạng lưới "Vòm sắt": Đòn đánh hạ gục tên lửa, UAV03:03
Ấn Độ thử lửa mạng lưới "Vòm sắt": Đòn đánh hạ gục tên lửa, UAV03:03 Thót tim cảnh cứu vớt một người dân bị lũ cuốn trôi ở Thanh Hóa01:10
Thót tim cảnh cứu vớt một người dân bị lũ cuốn trôi ở Thanh Hóa01:10 'Lá bài' của Nhà Trắng với Trung Quốc08:33
'Lá bài' của Nhà Trắng với Trung Quốc08:33Tiêu điểm
Tin đang nóng
Tin mới nhất

Loại thuốc có thể 'thay đổi cuộc chơi' trong điều trị cao huyết áp?

6 nhóm người không nên ăn nghệ hàng ngày

Thịt chim bồ câu - Món ăn bổ dưỡng, nhiều công dụng cho sức khỏe

Bí quyết dinh dưỡng cho đôi mắt sáng khỏe
Tại sao phụ nữ mang thai nên tiêm vaccine cúm?

Phát hiện sớm bệnh ngoài da mùa mưa lũ
Vaccine phòng bệnh zona thần kinh có thể giảm nguy cơ đau tim và đột quỵ

Dấu hiệu sớm cảnh báo bệnh phổi tắc nghẽn mạn tính
Phát hiện ung thư muộn vì chủ quan với dấu hiệu lạ khi tiểu

6 tác dụng và 5 không khi dùng hoa đu đủ đực

Biện pháp kiểm soát đau nửa đầu thời kỳ mãn kinh

3 bộ phận của cá nên hạn chế ăn để tránh nhiễm độc tố
Có thể bạn quan tâm

Nam sinh đang đi xe đạp bất ngờ bị đánh vào đầu, gáy tới khi co giật trên đường
Pháp luật
01:09:00 01/09/2025
Sao nam Vbiz cầu hôn bạn trai ngoài ngành sau 12 năm hẹn hò?
Sao việt
00:30:25 01/09/2025
Không cứu nổi Ngu Thư Hân: Nghi cố ý gây scandal cho đồng nghiệp, giờ cả showbiz thi nhau hủy job chạy nạn
Sao châu á
00:26:27 01/09/2025
Lan tỏa tinh thần yêu nước từ ẩm thực dịp Quốc khánh
Ẩm thực
23:56:37 31/08/2025
Trên trời rơi xuống nàng Tiểu Long Nữ đẹp chấn động 2025, nhan sắc này đến Lưu Diệc Phi cũng phải nể
Hậu trường phim
23:49:47 31/08/2025
10 phim cổ trang tiên hiệp Trung Quốc hay nhất thập kỷ, nghe tên thôi là đã muốn cày cả chục lần
Phim châu á
23:40:57 31/08/2025
Hàn Quốc kỷ luật nhiều người trong vụ máy bay quân sự xâm nhập ADIZ Nhật Bản
Thế giới
23:36:25 31/08/2025
Kỹ sư U.40 chinh phục được nữ KOL xinh như hoa hậu trên show hẹn hò
Tv show
23:00:58 31/08/2025
Sau khi mẹ chồng mất, tôi lật tấm đệm thì phát hiện bí mật chấn động
Góc tâm tình
22:42:22 31/08/2025
Nkunku, ngôi sao Milan đặt cược để đổi vận
Sao thể thao
21:33:30 31/08/2025
 Dịch sốt xuất huyết vẫn diễn biến phức tạp
Dịch sốt xuất huyết vẫn diễn biến phức tạp Bác sĩ 93 tuổi vẫn đi dạy phẫu thuật
Bác sĩ 93 tuổi vẫn đi dạy phẫu thuật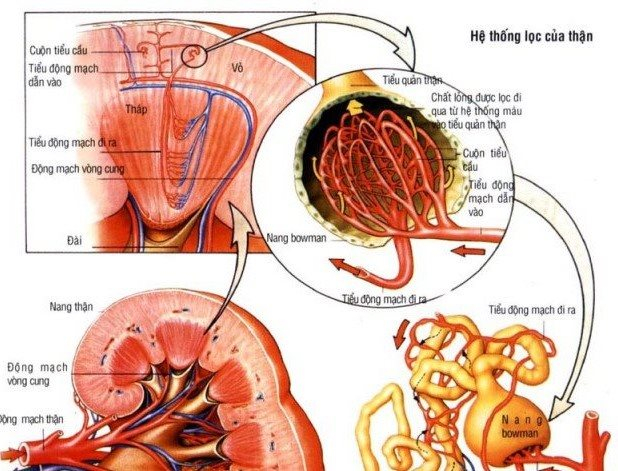

 Hạnh phúc nhân đôi của người phụ nữ ghép thận sinh con
Hạnh phúc nhân đôi của người phụ nữ ghép thận sinh con Ca ghép thận đầu tiên ở Việt Nam cho người đàn ông mắc bệnh hiếm
Ca ghép thận đầu tiên ở Việt Nam cho người đàn ông mắc bệnh hiếm Thông tin mới nhất của Sở Y tế Nghệ An về tình hình 3 bệnh nhân nặng trong sự cố chạy thận
Thông tin mới nhất của Sở Y tế Nghệ An về tình hình 3 bệnh nhân nặng trong sự cố chạy thận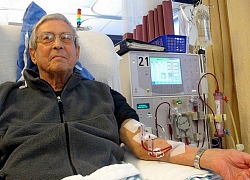 Những biến chứng nguy hiểm thường gặp khi chạy thận nhân tạo
Những biến chứng nguy hiểm thường gặp khi chạy thận nhân tạo Được cứu sống nhờ bạn chơi golf tặng cho quả thận
Được cứu sống nhờ bạn chơi golf tặng cho quả thận Bác sĩ ơi: Phát hiện sớm và tầm soát ung thư thận như thế nào?
Bác sĩ ơi: Phát hiện sớm và tầm soát ung thư thận như thế nào? Chồng 38 tuổi suy thận, phải lọc máu suốt đời vì uống thứ này 'chiều' vợ
Chồng 38 tuổi suy thận, phải lọc máu suốt đời vì uống thứ này 'chiều' vợ 5 trợ thủ đắc lực bảo vệ gan bạn nên biết
5 trợ thủ đắc lực bảo vệ gan bạn nên biết Cách phát hiện suy thận mạn ở trẻ
Cách phát hiện suy thận mạn ở trẻ Cứu sống một bệnh nhân sốc nhiễm trùng, suy đa tạng suýt chết
Cứu sống một bệnh nhân sốc nhiễm trùng, suy đa tạng suýt chết Bệnh nhân bị chân tay miệng độ IV được cứu sống thần kỳ
Bệnh nhân bị chân tay miệng độ IV được cứu sống thần kỳ Nhiều người nguy kịch vì dùng viên giảm cân
Nhiều người nguy kịch vì dùng viên giảm cân Sợ mổ, uống thuốc nam: Khối u lớn gấp 3, di căn
Sợ mổ, uống thuốc nam: Khối u lớn gấp 3, di căn Người phụ nữ mắc bệnh hiểm, nguy cơ tử vong trên bàn mổ
Người phụ nữ mắc bệnh hiểm, nguy cơ tử vong trên bàn mổ Nhiều phụ huynh sợ "tập gym làm con bị lùn": Bác sĩ tiết lộ sự thật
Nhiều phụ huynh sợ "tập gym làm con bị lùn": Bác sĩ tiết lộ sự thật Dinh dưỡng hợp lý phòng bệnh không lây nhiễm cho trẻ miền núi
Dinh dưỡng hợp lý phòng bệnh không lây nhiễm cho trẻ miền núi Vì sao cúm dễ có nguy cơ tăng khi trẻ quay lại trường học?
Vì sao cúm dễ có nguy cơ tăng khi trẻ quay lại trường học? Người mắc bệnh xoang mũi cần làm gì để phòng ngừa tái phát?
Người mắc bệnh xoang mũi cần làm gì để phòng ngừa tái phát? Dấu hiệu cảnh báo bạn đang ăn quá nhiều đường
Dấu hiệu cảnh báo bạn đang ăn quá nhiều đường 6 nhóm thực phẩm giúp trẻ vị thành niên phát triển chiều cao
6 nhóm thực phẩm giúp trẻ vị thành niên phát triển chiều cao Bất ngờ trước hôn nhân của sao nữ đình đám: 6 giờ dậy nấu ăn, phải nuôi chồng nợ nần
Bất ngờ trước hôn nhân của sao nữ đình đám: 6 giờ dậy nấu ăn, phải nuôi chồng nợ nần Xác minh clip DJ Ngân 98 phản ánh bị đuổi khỏi Nhà thờ Lớn Hà Nội
Xác minh clip DJ Ngân 98 phản ánh bị đuổi khỏi Nhà thờ Lớn Hà Nội Giỏi giang tự mua nhà trước cưới, tôi không ngờ bị bạn trai "phán" một câu
Giỏi giang tự mua nhà trước cưới, tôi không ngờ bị bạn trai "phán" một câu Phường Ba Đình bố trí 5 điểm cho người dân ngủ qua đêm đợi xem diễu binh
Phường Ba Đình bố trí 5 điểm cho người dân ngủ qua đêm đợi xem diễu binh Con gái nữ diễn viên Vbiz bị bại não: Nhiễm khuẩn từ trong bụng mẹ, 14 tuổi như bé sơ sinh
Con gái nữ diễn viên Vbiz bị bại não: Nhiễm khuẩn từ trong bụng mẹ, 14 tuổi như bé sơ sinh
 Được mời dự tiệc, chị gái nhận ra bạn nhậu của em là kẻ trộm xe Kawasaki 300
Được mời dự tiệc, chị gái nhận ra bạn nhậu của em là kẻ trộm xe Kawasaki 300 40 giờ mới tới lễ diễu binh: Cả nghìn người dựng lều, trải chiếu nhận chỗ
40 giờ mới tới lễ diễu binh: Cả nghìn người dựng lều, trải chiếu nhận chỗ
 Viral nhất TikTok: Ngôi nhà "bất khả xâm phạm" giữa biển nước Hà Nội nhờ cửa chống ngập 200 triệu, chủ nhà là ông trùm chuỗi Nhậu Tự Do cực hot!
Viral nhất TikTok: Ngôi nhà "bất khả xâm phạm" giữa biển nước Hà Nội nhờ cửa chống ngập 200 triệu, chủ nhà là ông trùm chuỗi Nhậu Tự Do cực hot! Nam thần Running Man sạt nghiệp vì 1 mình nuôi 8 miệng ăn, bị nhà vợ "hút máu" đến cùng cực
Nam thần Running Man sạt nghiệp vì 1 mình nuôi 8 miệng ăn, bị nhà vợ "hút máu" đến cùng cực Ai sẽ tiếp quản Đền thờ Tổ trăm tỷ rộng 7.000m2 của Hoài Linh?
Ai sẽ tiếp quản Đền thờ Tổ trăm tỷ rộng 7.000m2 của Hoài Linh? "Quốc bảo nhan sắc" Son Ye Jin làm sao thế này?
"Quốc bảo nhan sắc" Son Ye Jin làm sao thế này? Trong bữa cơm, bố chồng bất ngờ hỏi một câu khiến tôi nghẹn ngào không nuốt nổi
Trong bữa cơm, bố chồng bất ngờ hỏi một câu khiến tôi nghẹn ngào không nuốt nổi Ly hôn đã 6 năm, mẹ chồng cũ bỗng tìm tôi nhờ một chuyện lạ lùng
Ly hôn đã 6 năm, mẹ chồng cũ bỗng tìm tôi nhờ một chuyện lạ lùng Thông tin về 2 mỹ nhân đứng trên xe bọc thép, thần thái vượt xa điện ảnh
Thông tin về 2 mỹ nhân đứng trên xe bọc thép, thần thái vượt xa điện ảnh
 Sự thật clip cựu chiến binh 90 tuổi bị ngăn cản xem diễu binh trên phố Nguyễn Thái Học
Sự thật clip cựu chiến binh 90 tuổi bị ngăn cản xem diễu binh trên phố Nguyễn Thái Học