Làm gì để phát hiện sớm căn bệnh gây tử vong thứ 2 ở nữ giới?
Ung thư cổ tử cung là bệnh nguy hiểm tuy nhiên có thể chữa khỏi nếu được phát hiện sớm và điều trị ở giai đoạn đầu.
Theo các chuyên gia, ung thư cổ tử cung là một trong những ung thư hay gặp ở nữ giới, đặc biệt từ độ tuổi 30 trở lên, chiếm khoảng 12% của tất cả các ung thư ở nữ giới và là nguyên nhân gây tử vong thứ hai sau ung thư vú.
Theo CLOBOCAN, năm 2018, Việt Nam có khoảng gần 4.200 ca mắc mới và có hơn 2.400 ca tử vong vì căn bệnh này. Phần lớn người bệnh đến khám và điều trị khi bệnh đã ở giai đoạn muộn. Những con số trên như hồi chuông cảnh báo để chị em phụ nữ quan tâm hơn đến sức khỏe của mình.
Ung thư cổ tử cung là bệnh nguy hiểm tuy nhiên có thể chữa khỏi nếu được phát hiện sớm và điều trị ở giai đoạn đầu. Ảnh minh họa
Các bác sĩ Bệnh viện K cho biết, có nhiều nguyên nhân gây ung thư cổ tử cung, trong đó, virus HPV là thủ phạm chính, chiếm 99,7%. Virus này lây truyền qua đường tình dục. Bình thường, HPV có hơn 100 type nhưng 14 type có nguy cơ cao gây ra loại ung thư này. Chủng HPV 16 và HPV 18 là 2 chủng có khả năng gây ung thư cổ tử cung cao nhất, chúng được tìm thấy ở 70% trong tất cả các trường hợp ung thư cổ tử cung.
Bên cạnh đó, một số yếu tố khác gây ung thư cổ tử cung như: Tuổi càng cao thì nguy cơ mắc bệnh càng tăng, đặc biệt là trên 35 tuổi; sinh con quá sớm (dưới 17 tuổi) khi cơ quan sinh sản chưa phát triển hết sẽ làm tăng nguy cơ ung thư cổ tử cung.
Hơn nữa, phụ nữ sinh đẻ nhiều lần (từ 3 lần trở lên) thì tỷ lệ mắc bệnh cao gấp hai lần so với những phụ nữ sinh 1 – 2 con; một số trường hợp béo phì, sử dụng thuốc lá, quan hệ tình dục bừa bãi, sử dụng thuốc tránh thai trong thời gian dài cũng khiến nguy cơ mắc bệnh gia tăng.
Khi mắc ung thư cổ tử cung, chị em sẽ có một số dấu hiệu điển hình như: Ra máu âm đạo bất thường; ra máu âm đạo sau quan hệ tình dục; ra khí hư âm đạo màu vàng, có mùi khó chịu hoặc khí hư có nhầy máu.
Video đang HOT
Đau tức vùng bụng dưới, tiểu nhiều lần, khó chịu khi đi tiểu; đi tiểu, đi ngoài ra máu khi ung thư xâm lấn bàng quang, trực tràng. Ngoài ra, nhiều chị em sẽ có chu kỳ kinh nguyệt kéo dài, không đều; mệt mỏi và sút cân không rõ nguyên nhân.
Các bác sĩ nhận định, ung thư cổ tử cung là bệnh nguy hiểm tuy nhiên có thể chữa khỏi nếu được phát hiện sớm và điều trị ở giai đoạn đầu. Việc phát hiện sớm ung thư cổ tử cung là rất cần thiết cho điều trị căn bệnh này, đem lại hiệu quả điều trị và chất lượng cuộc sống cho bệnh nhân. Phát hiện sớm ung thư cổ tử cung sẽ giúp tiết kiệm chi phí, giảm thời gian điều trị, giảm thiểu rủi ro.
Do đó, các bác sĩ Bệnh viện K khuyến cáo, sàng lọc, phát hiện sớm ung thư cổ tử cung là phương pháp tốt nhất giúp phát hiện những bất thường, dấu hiệu tiền ung thư, hoặc ung thư giai đoạn sớm, trước khi bệnh gây ra các triệu chứng và cơ hội điều trị thành công cao.
Chị em phụ nữ nên đi khám phụ khoa định kỳ và làm xét nghiệm sàng lọc ung thư cổ tử cung theo chỉ định của bác sĩ, cùng với tiêm phòng vaccine cho trẻ em gái, đây là cách phòng tránh và phát hiện sớm nhất bệnh ung thư cổ tử cung
Để giảm thiểu số ca mắc mới cũng như huy động các tổ chức, doanh nghiệp, cá nhân cùng chung tay giảm gánh nặng do ung thư cổ tử cung gây ra, Bộ Y tế đã đưa dự phòng ung thư cổ tử cung là một trong những nội dung triển khai thuộc Đề án tiếp tục đẩy mạnh, mở rộng xã hội hoá cung cấp phương tiện tránh thai, hàng hoá và dịch vụ kế hoạch hoá gia đình, sức khoẻ sinh sản đến năm 2030 (Đề án 818 mở rộng) và Dự án thử nghiệm mô hình xã hội hóa cung cấp sản phẩm, dịch vụ dự phòng và sàng lọc ung thư vú, ung thư cổ tử cung tại cộng đồng đến năm 2030.
Mục tiêu của Dự án hướng tới ít nhất 90% người dân có nhu cầu được cung cấp kiến thức về nguy cơ và dự phòng ung thư cổ tử cung; ít nhất 30% phụ nữ từ 30-54 tuổi có nhu cầu được tư vấn, cung cấp sản phẩm và dịch vụ sàng lọc, dự phòng ung thư cổ tử cung phù hợp với khả năng chi trả theo phân khúc thị trường.
Phòng ngừa bệnh cho trẻ từ bào thai
Nếu được can thiệp bằng xét nghiệm sàng lọc sớm trong thai kỳ, điều trị thuốc dự phòng kịp thời, đầy đủ có thể giảm tỉ lệ lây truyền các bệnh từ mẹ sang con như giang mai, HIV, viêm gan B xuống dưới 2%
Ba bệnh lây truyền từ mẹ sang con là HIV, viêm gan B, giang mai hoàn toàn có thể phòng tránh được thông qua các can thiệp sẵn có và đơn giản như xét nghiệm sàng lọc, quản lý điều trị phụ nữ có thai và tiêm chủng cho trẻ ngay sau sinh. Tuy nhiên, từ đầu năm 2022 đến nay, Bệnh viện Nhi Đồng 1 (TP HCM) tiếp nhận đến 20 ca giang mai, trong khi trước đó gần như không có trẻ mắc bệnh này nhập viện.
Trẻ mắc giang mai bẩm sinh tăng bất thường
Theo bác sĩ chuyên khoa II Dư Tuấn Quy, Trưởng Khoa Nhiễm - Thần kinh Bệnh viện Nhi Đồng 1, 20 ca bệnh tập trung ở trẻ sơ sinh và trẻ lớn hơn 1 tháng tuổi và chủ yếu từ các tỉnh ĐBSCL chuyển lên. "Dù bệnh giang mai có thể kiểm soát trong quá trình trước và trong khi mang thai nhưng do sự chủ quan của gia đình đã khiến trẻ mắc bệnh và chịu hậu quả nặng nề. Đây là điều rất đáng tiếc" - bác sĩ Quy lo ngại.
Điển hình, một bé trai nhập viện trong tình trạng hủy xương cánh tay, xương chày, xương đùi do mắc bệnh giang mai. Khai thác bệnh sử, gia đình cho biết quá trình mang thai, người mẹ được xét nghiệm dương tính với giang mai. Tuy nhiên, do người mẹ không nghĩ mình mắc bệnh nên không điều trị để dự phòng lây truyền sang con. Do đó, khi bé trai sinh ra đã mắc bệnh giang mai bẩm sinh và biến chứng hủy xương.
Trường hợp thứ 2 là bé bị viêm màng não do giang mai, khi nhập viện phải điều trị kháng sinh lâu dài. Nguyên nhân cũng do trẻ mắc giang mai khi còn trong bụng mẹ nhưng không được điều trị dự phòng.
Nếu được can thiệp bằng xét nghiệm sàng lọc sớm trong thai kỳ, trẻ sinh ra sẽ tránh được các bệnh lý nguy hiểm. (Ảnh có tính minh họa)
Không chỉ trẻ nhập viện vì mắc bệnh giang mai mà Bệnh viện Nhi Đồng 1 cũng từng tiếp nhận 2 ca viêm gan nặng. Dù đã nỗ lực cứu chữa nhưng do tình trạng nguy kịch nên 2 bé đã tử vong.
"Trước đây, việc dự phòng lây nhiễm HIV, viêm gan B và giang mai được thực hiện tốt. Tuy nhiên, thời gian qua, do ảnh hưởng dịch COVID-19 cũng như sự chủ quan của nhiều thai phụ đã khiến căn bệnh giang mai ở trẻ em tưởng chừng bị xóa sổ thì nay đã xuất hiện trở lại. "Chúng tôi đang có nghiên cứu tại Khoa Sơ sinh của bệnh viện để lý giải nguyên nhân khách quan vì sao trẻ mắc bệnh giang mai tăng" - bác sĩ Quy cho biết.
Giang mai là một trong những bệnh có đường truyền từ mẹ sang con, vì vậy mắc bệnh giang mai trong thời kỳ mang thai có thể gây những biến chứng nguy hiểm đến thai kỳ và trẻ sơ sinh như sinh non, đa ối, tử vong thai nhi và giang mai bẩm sinh. Mắc bệnh giang mai bẩm sinh có thể gây tử vong cho thai nhi hoặc dị dạng thai nhi.
Theo bác sĩ Quy, khi trẻ mắc bệnh giang mai bẩm sinh có các dấu hiệu như da bông trắng, sốt, thậm chí co giật. Bệnh giang mai bẩm sinh sẽ gây biến chứng toàn thân, suy đa cơ quan. Nếu trẻ mắc giang mai biến chứng sang não sẽ gây mủ tụ dịch hoặc chậm phát triển tâm thần vận động, biến chứng ở xương sẽ bị hủy xương, biến chứng sang mắt, tai sẽ khiến trẻ giảm thị lực, điếc...
Bác sĩ Quy cho biết giang mai là bệnh điều trị được bằng kháng sinh. Mức độ điều trị tùy thuộc tình trạng nhiễm trùng, tình hình sức khỏe của trẻ. Đối với một số trẻ sơ sinh, bệnh giang mai bẩm sinh có thể được chữa khỏi hoàn toàn, một số phải điều trị triệu chứng trong thời gian dài.
Tầm soát các bệnh để can thiệp sớm
Theo Vụ Sức khỏe bà mẹ và trẻ em - Bộ Y tế, hằng năm, Việt Nam có gần 2 triệu phụ nữ mang thai, trong đó có hơn 3.800 người nhiễm HIV. Nếu không có can thiệp thì với tỉ lệ lây truyền HIV từ mẹ sang con khoảng 30%-40%, mỗi năm Việt Nam có khoảng 1.140-1.520 trẻ sinh ra nhiễm HIV từ mẹ.
Đối với viêm gan B, kết quả của một số nghiên cứu cho thấy Việt Nam nằm trong vùng lưu hành dịch tễ cao của virus viêm gan B. Do đó, tỉ lệ lưu hành virus viêm gan B trên phụ nữ mang thai cũng rất cao - từ 9,5%-13%.
Riêng với giang mai, năm 2016, Bộ Y tế đã đưa việc xét nghiệm sàng lọc bệnh này vào nội dung khám thai định kỳ.
Nhằm hướng tới loại trừ HIV, viêm gan B và giang mai lây truyền từ mẹ sang con, Việt Nam đã xây dựng kế hoạch hành động quốc gia tiến tới loại trừ 3 bệnh trên giai đoạn 2018-2030. Mục tiêu đến năm 2030 sẽ không còn trẻ mắc 3 bệnh trên do lây truyền từ mẹ.
PGS-TS-BS Huỳnh Nguyễn Khánh Trang, Trưởng Khoa Sản bệnh Bệnh viện Hùng Vương (TP HCM), cho biết thai nhi có thể mắc các bệnh nhiễm trùng do virus, siêu vi, vi khuẩn... Em bé có thể nhiễm các tác nhân này trước, trong khi mang thai và sau khi sinh. Vì vậy, để phòng ngừa cần thực hiện các biện pháp theo 3 giai đoạn trên bằng tiêm vắc-xin, thực hiện các xét nghiệm thường quy khi mang thai, tiêm phòng cho trẻ sau sinh.
Bác sĩ Trang nhấn mạnh trong quá trình mang thai, không chỉ siêu âm, đo tim thai mà người mẹ phải thực hiện xét nghiệm, tầm soát các bệnh có thể điều trị để sớm có biện pháp can thiệp, tránh nguy cơ lây truyền từ mẹ sang con.
Bác sĩ Dư Tuấn Quy cũng cho biết các bệnh HIV, viêm gan B, giang mai có thể điều trị dự phòng và hoàn toàn miễn phí, thai phụ cần tuân thủ đúng phác đồ điều trị để con sinh ra khỏe mạnh.
Trẻ mắc cúm, khi nào nên đưa đi bệnh viện?  Trẻ bị cúm, nếu xuất hiện một trong số các dấu hiệu này thì cha mẹ cần đưa trẻ đến bệnh viện để được cấp cứu kịp thời. Gần đây, số bệnh nhi mắc cúm tại các bệnh viện đang gia tăng. Theo các chuyên gia y tế, thời gian qua, việc tiêm phòng vaccine cúm không được chú trọng đã tạo ra...
Trẻ bị cúm, nếu xuất hiện một trong số các dấu hiệu này thì cha mẹ cần đưa trẻ đến bệnh viện để được cấp cứu kịp thời. Gần đây, số bệnh nhi mắc cúm tại các bệnh viện đang gia tăng. Theo các chuyên gia y tế, thời gian qua, việc tiêm phòng vaccine cúm không được chú trọng đã tạo ra...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42
Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03
Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03 Vụ tấn công chết người đầu tiên ở Israel kể từ thỏa thuận ngừng bắn Gaza08:52
Vụ tấn công chết người đầu tiên ở Israel kể từ thỏa thuận ngừng bắn Gaza08:52 Thời điểm then chốt cho chiến sự Ukraine08:41
Thời điểm then chốt cho chiến sự Ukraine08:41Tiêu điểm
Tin đang nóng
Tin mới nhất

Cứu sống bệnh nhân người Lào bị sốc nhiễm khuẩn, suy đa tạng
Những cách phòng tránh bệnh lý xương khớp dễ gặp vào mùa xuân

Thời điểm cần nhập viện khi bị sốt do cúm A

8 loại thực phẩm giàu chất xơ từ tự nhiên

Tiếp sức người mắc bệnh hiếm

Ngộ độc thực phẩm, xử trí thế nào?

Ăn nhiều loại rau này sẽ hỗ trợ phòng ung thư

Cách sử dụng mướp đắng khi bị bệnh đái tháo đường

Ăn cá bổ dưỡng nhưng tránh 4 loại có thể gây ung thư

Những thuốc nào cần uống sau khi bị đột quỵ?

Nguyên nhân khiến da thường xuyên bị khô, ngứa
Hà Nội: Bé 4 tuổi thoát nguy cơ thủng thực quản do nuốt phải pin cúc áo
Có thể bạn quan tâm

Tổ Tiên căn dặn: "Đặt tủ lạnh ở 3 vị trí này hao tốn tiền của, làm mãi vẫn nghèo"
Trắc nghiệm
23:28:19 11/03/2025
Cặp sao Vbiz bị đồn "phim giả tình thật" tái hợp sau 10 năm: Nhà gái vừa đẹp vừa giàu, nhà trai trẻ mãi không già
Hậu trường phim
23:27:06 11/03/2025
Quá đau đớn trước lời cầu xin của mẹ Kim Sae Ron, chính Kim Soo Hyun đã phá nát danh dự một kiếp người
Sao châu á
23:20:53 11/03/2025
Nữ idol từng đóng vai chính Lật Mặt bị mỉa mai là "rắn độc Châu Á", nhiều scandal tới nỗi flop không thể vực dậy
Nhạc quốc tế
23:17:30 11/03/2025
6 bí quyết làm bánh xèo giòn rụm, không bị ướt bột
Ẩm thực
22:57:20 11/03/2025
Hoa hậu Thùy Tiên xuất hiện giữa ồn ào, Chi Bảo và vợ kém 16 tuổi mặn nồng
Sao việt
22:39:52 11/03/2025
Cận cảnh cây hoa sưa hot nhất Hà Nội khiến người người xếp hàng dài, chen chân từng mét để có bức ảnh "sống ảo"
Netizen
21:59:02 11/03/2025
Ronaldo U40 đánh bại bản thân trước tuổi 30
Sao thể thao
21:57:47 11/03/2025
Thủ tướng Phạm Minh Chính: Dự kiến giảm khoảng 50% số tỉnh, 60-70% số xã
Tin nổi bật
21:49:37 11/03/2025
Chủ quán karaoke "bật đèn xanh" cho nhân viên bán ma túy để thu hút khách
Pháp luật
21:39:05 11/03/2025
 Bệnh nhân thoái hóa đốt sống cổ ngày càng trẻ hóa
Bệnh nhân thoái hóa đốt sống cổ ngày càng trẻ hóa Ăn thịt bò hay thịt lợn tốt hơn: Câu trả lời đơn giản nhưng nhiều người sai
Ăn thịt bò hay thịt lợn tốt hơn: Câu trả lời đơn giản nhưng nhiều người sai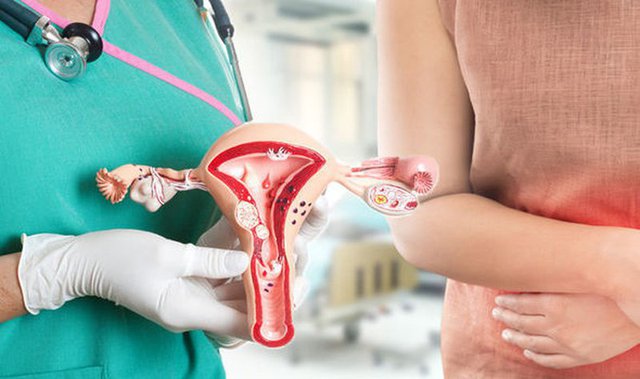
 Mỹ: California cân nhắc bắt buộc đeo khẩu trang trở lại để phòng dịch COVID-19
Mỹ: California cân nhắc bắt buộc đeo khẩu trang trở lại để phòng dịch COVID-19 Sở Y tế TP.HCM: Sẵn sàng kích hoạt lại bệnh viện dã chiến nếu F0 tăng cao
Sở Y tế TP.HCM: Sẵn sàng kích hoạt lại bệnh viện dã chiến nếu F0 tăng cao 'Rơi đúng' chu kỳ sốt xuất huyết, phân biệt với sốt do COVID ở trẻ thế nào?
'Rơi đúng' chu kỳ sốt xuất huyết, phân biệt với sốt do COVID ở trẻ thế nào? Đắk Nông: 53 cán bộ, công chức, viên chức mắc Covid-19 sau kỳ nghỉ Tết
Đắk Nông: 53 cán bộ, công chức, viên chức mắc Covid-19 sau kỳ nghỉ Tết Bệnh nhân COVID-19 uống thuốc nuốt luôn cả vỏ
Bệnh nhân COVID-19 uống thuốc nuốt luôn cả vỏ Lào Cai ghi nhận nhiều trường hợp dương tính qua xét nghiệm sàng lọc
Lào Cai ghi nhận nhiều trường hợp dương tính qua xét nghiệm sàng lọc Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối
Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính
Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính Viêm tuyến giáp Hashimoto có biểu hiện như thế nào?
Viêm tuyến giáp Hashimoto có biểu hiện như thế nào? Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh
Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng?
Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng? U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh
U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ
Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình
Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
 Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai?
Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai? Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ
Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ Hoá ra Kim Sae Ron công khai ủng hộ Kim Soo Hyun khi mới 13 tuổi, bắt đầu bị thao túng từ đây?
Hoá ra Kim Sae Ron công khai ủng hộ Kim Soo Hyun khi mới 13 tuổi, bắt đầu bị thao túng từ đây? Nghi vấn Kim Sae Ron bị ép tiếp khách vào ngày xảy ra vụ say rượu lái xe?
Nghi vấn Kim Sae Ron bị ép tiếp khách vào ngày xảy ra vụ say rượu lái xe? Hôn nhân hạnh phúc của vợ chồng diễn viên Chi Bảo
Hôn nhân hạnh phúc của vợ chồng diễn viên Chi Bảo Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
 Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng

 Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên
Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên 'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư
'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý
Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý