Khối u chiếm gần hết gan bé gái 2 tuổi
Khối u ác tính sarcoma mạch máu khiến bụng bé gái ngày càng lớn nhanh.
Bác sĩ Vũ Trường Nhân , trưởng nhóm phẫu thuật ung bướu Bệnh viện Nhi đồng 2 (TP HCM) cho biết bé gái nhập viện vì tình trạng bụng lớn nhanh. Phim chụp CT Scan vùng bụng cho thấy khối u lớn, tăng tưới máu rất nhiều, chiếm gần hết thể tích gan . Kết quả sinh thiết thấy đây là một khối u ác tính sarcoma mạch máu.
Theo bác sĩ Nhân, sarcoma mạch máu là một khối u vô cùng hiếm gặp ở gan, chỉ chiếm 1-2% trong các loại u gan ác tính ở trẻ. Y văn thế giới hiện chỉ ghi nhận khoảng 50 trường hợp. Khối u loại này thường có tiên lượng rất xấu do kém đáp ứng hóa trị. Một số báo cáo gần đây cho thấy, hóa trị với hóa chất mạnh kết hợp phẫu thuật cắt gan rộng hoặc ghép gan để loại bỏ khối u có thể giúp bệnh nhân có kết quả điều trị tốt.
“Trường hợp này chúng tôi đã tính đến phương án ghép gan cho bệnh nhi trước khi hóa trị vì khối u quá lớn không thể cắt bỏ được”, bác sĩ Nhân chia sẻ. May mắn sau 9 tuần hóa trị với các hóa chất mạnh, khối u có biểu hiện nhỏ lại, bệnh nhi cũng không bị các biến chứng do thuốc.
Hình ảnh khối u ở gan bệnh nhi. Ảnh bệnh viện cung cấp.
Bác sĩ Nguyễn Trần Việt Tánh, Khoa Ngoại Tổng hợp Bệnh viện Nhi đồng 2 cho biết mặc dù trên hình ảnh, khối u vẫn còn dấu hiệu chèn ép nhiều vào cả hai nhánh tĩnh mạch cửa của gan nhưng các bác sĩ vẫn quyết định phẫu thuật. Kíp mổ đã tính tới phương án tạo hình tĩnh mạch cửa mới bằng mảnh ghép vì lo sợ nếu hóa trị tiếp sẽ đánh mất cơ hội phẫu thuật do khối u thông thường đáp ứng kém với hóa trị.
Video đang HOT
Cuộc mổ thành công sau 3 giờ căng thẳng. Các bác sĩ đã cắt gan trái mở rộng lấy trọn toàn bộ khối u kèm đường mật bị u xâm lấn. Kíp phẫu thuật đã bảo tồn được nhánh tĩnh mạch cửa nuôi phần gan còn lại mà không làm vỡ u và tái tạo lại đường mật mới bằng quai ruột. Sau mổ bệnh nhi hồi phục nhanh chóng, ăn uống tốt và vừa xuất viện sau mổ 7 ngày.
Bác sĩ Trịnh Hữu Tùng, Giám đốc Bệnh viện Nhi đồng 2 đánh giá, sự thành công của trường hợp này là một minh chứng cho hiệu quả phối hợp đa mô thức trong điều trị ung bướu ở trẻ em. Kết quả giải phẫu bệnh sau mổ cho thấy bờ mặt cắt gan không còn tế bào u. Bệnh nhi sẽ tiếp tục được hóa trị theo đúng phác đồ để đảm kết quả điều trị lâu dài và tốt nhất.
Lê Phương
Theo vnexpress.net
Bấm sinh thiết u phế quản, bệnh nhân bị chảy máu ồ ạt và tử vong
Bệnh nhân được gia đình đưa đến BV Bạch Mai khám do có những dấu hiệu bất thường về hô hấp. Trong quá trình nội soi phế quản, bác sĩ phát hiện khối u đã tiến hành sinh thiết, gây biến chứng chảy máu nặng và bệnh nhân tử vong dù đã được cấp cứu, hồi sức tích cực.
Ngày 14/6, BV Bạch Mai đã thông tin chính thức về ca tử vong sau khi tiến hành nội soi phế quản tại Bệnh viện.
Trước đó một ngày, bà Nguyễn Thị Bích (SN 1961, quê ở thị xã Sơn Tây, Hà Nội) được gia đình đưa đến Bệnh viện Bạch Mai do có dấu hiệu bất thường về hô hấp.
Tại đây, bệnh nhân được chỉ định chụp CT ngực, phát hiện có xẹp thùy giữa phổi phải - giãn phế quản thùy giữa nên đã được chỉ định nội soi phế quản tại Trung tâm Hô hấp để tìm nguyên nhân.
Sau khi tiến hành làm đầy đủ các xét nghiệm cần thiết, bệnh nhân được tiến hành nội soi phế quản.
Sáng 14/6, kíp nội soi đã thực hiện thủ thuật nội soi cho bệnh nhân theo đúng quy định. Trong quá trình thực hiện nội soi, kíp nội soi phát hiện thấy có khối u phế quản, đã tiến hành sinh thiết cho bệnh nhân. Lúc này, biến chứng chảy máu đã xảy ra gây ra tình trạng chảy máu nặng trong lòng phế quản.
Ảnh minh họa
Bệnh nhân nhanh chóng rơi vào tình trạng suy hô hấp nặng, ngừng tuần hoàn. Ngay lập tức bệnh nhân đã được được xử trí cấp cứu ngừng tuần hoàn, đặt nội khí quản tích cực, tim đã đập trở lại và được chuyển đến khoa Hồi sức tích cực lúc 11h50 phút cùng ngày, tổ chức hội chẩn toàn viện để tìm ra phương án tối ưu nhất tiếp tục cứu chữa người bệnh.
Tuy nhiên, bệnh nhân lại xuất hiện ngừng tuần hoàn. Các bác sĩ khoa Hồi sức tích cực đã nỗ lực cấp cứu, hồi sức bệnh nhân trong gần 3 tiếng đồng hồ nhưng tim bệnh nhân đã không đập trở lại, bệnh nhân tử vong.
TS Dương Đức Hùng, Trưởng phòng Kế hoạch - Tổng hợp (Bệnh viện Bạch Mai) chia sẻ thêm, đây là 1 tai biến đáng tiếc có thể xảy ra khi thực hiện các thủ thuật xâm lấn.
Trên thực tế, trước khi thực hiện thủ thuật, các bác sĩ đã thông báo rõ tới gia đình bệnh nhân về sự hiện diện của khối u, sự cần thiết tiến hành thủ thuật để xác định nguyên nhân và điều trị cũng như giải thích rõ những nguy cơ, tai biến, thậm chí có thể tử vong ngay trong quá trình thực hiện. Gia đình cũng đã hiểu và chấp nhận ký cam kết đồng ý trước khi thực hiện thủ thuật.
Tuy nhiên, ngay sau khi bệnh nhân tử vong, lãnh đạo Bệnh viện cũng chỉ đạo tổ chức 1 cuộc họp hội đồng chuyên môn sớm nhất, để xem xét đánh giá việc thực hiện tuân thủ các quy trình chuyên môn, nguyên nhân tử vong của bệnh nhân. Trong trường hợp nếu có sai xót chuyên môn sẽ xử lý nghiêm.
TS Hùng cũng chia sẻ, sau nỗ lực của toàn viện để cấp cứu người bệnh không thành công, đại diện Lãnh đạo hai khoa liên quan đã trực tiếp gặp gỡ, chia sẻ và động viên gia đình. Kết quả họp hội đồng chuyên môn đánh giá về nguyên nhân tử vong, quy trình thực hiện thủ thuật sẽ được công bố ngay sau khi hội đồng chuyên môn đưa ra đánh giá.
Hồng Hải
Theo Dân trí
Người phụ nữ đau đầu suốt 2 năm được chẩn đoán là trầm cảm, vụ tai nạn ô tô lại giúp cô khám phá ra sự thật đáng sợ về căn bệnh của mình  Những tưởng vụ tai nạn thật là điều xui xẻo nhưng không ngờ nó lại giúp người phụ nữ này khám phá ra căn bệnh đáng sợ của mình. Trong 2 năm gần đây, chị Lauren Neville (30 tuổi), sống tại Burnley, hạt Lancashire (Vương quốc Anh) phải trải qua những cơn đau đầu dữ dội, rồi cả chóng mặt, thị lực của...
Những tưởng vụ tai nạn thật là điều xui xẻo nhưng không ngờ nó lại giúp người phụ nữ này khám phá ra căn bệnh đáng sợ của mình. Trong 2 năm gần đây, chị Lauren Neville (30 tuổi), sống tại Burnley, hạt Lancashire (Vương quốc Anh) phải trải qua những cơn đau đầu dữ dội, rồi cả chóng mặt, thị lực của...
 Tổng tài đến quán cà phê xin lỗi, mẹ nhân viên nói 1 câu phải ngậm miệng02:47
Tổng tài đến quán cà phê xin lỗi, mẹ nhân viên nói 1 câu phải ngậm miệng02:47 SpaceX phóng tàu chở hàng 4,99 tấn lên Trạm Vũ trụ Quốc tế21:34
SpaceX phóng tàu chở hàng 4,99 tấn lên Trạm Vũ trụ Quốc tế21:34 Xe tải mất lái đâm vào chợ chuối ở Quảng Trị, ít nhất 3 người tử vong01:07
Xe tải mất lái đâm vào chợ chuối ở Quảng Trị, ít nhất 3 người tử vong01:07 Danh tính nạn nhân vụ xe tải lao vào chợ chuối ở Quảng Trị, có 3 người quốc tịch Lào09:32
Danh tính nạn nhân vụ xe tải lao vào chợ chuối ở Quảng Trị, có 3 người quốc tịch Lào09:32 Tổng thống Vladimir Putin mặc quân phục, thị sát thao trường tập trận03:27
Tổng thống Vladimir Putin mặc quân phục, thị sát thao trường tập trận03:27 Bão số 8 đổ bộ Trung Quốc, gây mưa lớn ở Việt Nam08:52
Bão số 8 đổ bộ Trung Quốc, gây mưa lớn ở Việt Nam08:52 Thuê người đứng tên thành lập công ty để buôn lậu00:40
Thuê người đứng tên thành lập công ty để buôn lậu00:40 Vụ nhân viên quán cà phê bị hành hung ở Hà Nội: 'Tổng tài' đến xin lỗi và cái kết khó ngờ11:50
Vụ nhân viên quán cà phê bị hành hung ở Hà Nội: 'Tổng tài' đến xin lỗi và cái kết khó ngờ11:50 Bên trong hang ổ lừa đảo trực tuyến ở Campuchia qua lời kể người trong cuộc06:39
Bên trong hang ổ lừa đảo trực tuyến ở Campuchia qua lời kể người trong cuộc06:39 Venezuela điều tàu chiến, máy bay tập trận rầm rộ giữa căng thẳng08:15
Venezuela điều tàu chiến, máy bay tập trận rầm rộ giữa căng thẳng08:15 Bộ trưởng Israel hứa hẹn có 'sốt bất động sản' ở Gaza sau chiến sự08:11
Bộ trưởng Israel hứa hẹn có 'sốt bất động sản' ở Gaza sau chiến sự08:11Tiêu điểm
Tin đang nóng
Tin mới nhất

10 loại trái cây giúp trái tim khỏe mạnh

Lợi ích sức khỏe kỳ diệu khi đi chân trần ở nhà

Ăn ốc: Lợi ích, tác hại và nguyên tắc an toàn

Ăn ít thịt và những lợi ích cho sức khỏe
Báo động hoại tử chỏm xương đùi ở người trẻ
Thuốc lá là 'con đường tắt' dẫn đến bệnh phổi mãn tính và các loại ung thư nguy hiểm

7 mẹo để làm sạch trái cây, rau quả an toàn

Những tác hại của kỳ thị đối với trẻ nhiễm HIV

Chạy bộ buổi sáng hay tối giúp phụ nữ trung niên giảm mỡ tốt hơn?

Những người có tuổi thọ ngắn ngủi thường có 2 'to'

Một dạng vitamin có thể giúp ngừa ung thư da

Vì sao càng ăn cải bó xôi càng giúp sống lâu và khỏe mạnh?
Có thể bạn quan tâm

Trong tháng tới, 3 con giáp này dễ nhận tiền lớn từ người thân cơ hội bứt phá tài chính mạnh mẽ
Trắc nghiệm
12:14:20 23/09/2025
Mắt siêu bão Ragasa nhìn từ vũ trụ: Hình ảnh khiến cả thế giới lo lắng
Tin nổi bật
12:12:19 23/09/2025
Trùm giang hồ Bình 'Kiểm' bị Viện kiểm sát đề nghị từ 13 - 15 năm tù
Pháp luật
12:06:03 23/09/2025
Váy áo họa tiết là nốt nhạc rực rỡ trong tủ đồ
Thời trang
11:53:32 23/09/2025
Rắn hổ mang dài 1,5m chui vào bồn cầu khách sạn Ấn Độ, du khách hoảng loạn
Thế giới
11:41:20 23/09/2025
Thần đồng Lamine Yamal cầm iPhone 17 trên tay gây sốt, lương 1 tuần đủ sắm cả trăm chiếc điện thoại
Sao thể thao
11:36:07 23/09/2025
One UI 8 cập bến dòng Galaxy S24
Thế giới số
11:31:13 23/09/2025
'Nàng Mơ' Trà My liên tục trúng tủ, gây chú ý tại show thực tế người mẫu
Phong cách sao
11:28:32 23/09/2025
Hot girl Diệp Phương Linh là ai mà nóng bỏng cỡ này?
Netizen
11:21:30 23/09/2025
Chưa có xe giao, Yamaha PG-1 2025 đã "kênh" giá tại một số đại lý
Xe máy
11:05:04 23/09/2025
 Không phải tại trời nóng bức đâu, nếu bạn đổ mồ hôi nhiều tại những vị trí này trên cơ thể thì phải xem lại sức khỏe của mình
Không phải tại trời nóng bức đâu, nếu bạn đổ mồ hôi nhiều tại những vị trí này trên cơ thể thì phải xem lại sức khỏe của mình 4 loại rau bà bầu phải kiêng cữ bởi có hại cho thai nhi
4 loại rau bà bầu phải kiêng cữ bởi có hại cho thai nhi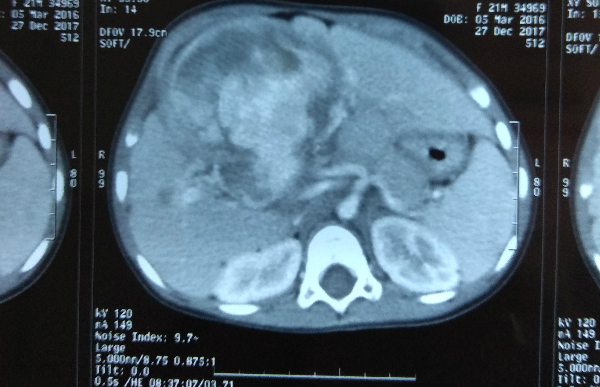

 Thấy con có khối u nhỏ ở háng nhưng mẹ không bận tâm, đưa con đi khám nghe bác sĩ nói mẹ mới hốt hoảng
Thấy con có khối u nhỏ ở háng nhưng mẹ không bận tâm, đưa con đi khám nghe bác sĩ nói mẹ mới hốt hoảng Giải cứu cô gái trẻ có khối u to như quả mít ở ngực
Giải cứu cô gái trẻ có khối u to như quả mít ở ngực Thuốc mới có thể ngăn ngừa ung thư di căn
Thuốc mới có thể ngăn ngừa ung thư di căn Thấy mặt mọc cục u nhỏ tưởng vô hại, người phụ nữ phát hoảng khi biết sự thật kinh dị đằng sau nó
Thấy mặt mọc cục u nhỏ tưởng vô hại, người phụ nữ phát hoảng khi biết sự thật kinh dị đằng sau nó Cắt buồng trứng ảnh hưởng đến cơ thể như thế nào?
Cắt buồng trứng ảnh hưởng đến cơ thể như thế nào? Người lạ giúp bé ung thư hoàn thành di nguyện ngắm bờ biển
Người lạ giúp bé ung thư hoàn thành di nguyện ngắm bờ biển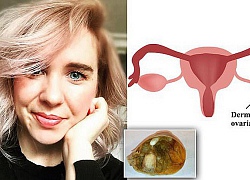 Tưởng là cơn đau kinh nguyệt thông thường, nữ nhà văn không ngờ trong cơ thể mình lại có một khối u quái
Tưởng là cơn đau kinh nguyệt thông thường, nữ nhà văn không ngờ trong cơ thể mình lại có một khối u quái Ngỡ đau khớp hoá khối u hiếm gặp
Ngỡ đau khớp hoá khối u hiếm gặp Những điều "hoang đường" về nốt ruồi, cứ hiểu sai có ngày hối hận
Những điều "hoang đường" về nốt ruồi, cứ hiểu sai có ngày hối hận Phẫu thuật ngăn bệnh ung thư vú, tỉnh dậy người phụ nữ ngỡ ngàng với cặp ngực mới và trải qua những ngày tháng đau đớn sau đó
Phẫu thuật ngăn bệnh ung thư vú, tỉnh dậy người phụ nữ ngỡ ngàng với cặp ngực mới và trải qua những ngày tháng đau đớn sau đó Cẩn trọng không lại rước vào thân những bệnh ung thư đường tiêu hóa từ chính chuyện ăn uống của bạn
Cẩn trọng không lại rước vào thân những bệnh ung thư đường tiêu hóa từ chính chuyện ăn uống của bạn Nghĩ rằng con bị viêm phế quản đã qua khỏi, bố mẹ vừa thở phào nhẹ nhõm thì nhận tin dữ rằng con nằm trong số 88 người "đặc biệt" trên thế giới
Nghĩ rằng con bị viêm phế quản đã qua khỏi, bố mẹ vừa thở phào nhẹ nhõm thì nhận tin dữ rằng con nằm trong số 88 người "đặc biệt" trên thế giới Bé gái sơ sinh bị bỏ ở trạm điện cùng tờ giấy ghi tên và 15 triệu đồng
Bé gái sơ sinh bị bỏ ở trạm điện cùng tờ giấy ghi tên và 15 triệu đồng Hai vợ chồng mắc loại ung thư giống nhau, phát hiện nhờ 1 thói quen
Hai vợ chồng mắc loại ung thư giống nhau, phát hiện nhờ 1 thói quen Khám phá công dụng của rau kinh giới
Khám phá công dụng của rau kinh giới Giảm cân bằng trứng luộc: Thực hư ra sao?
Giảm cân bằng trứng luộc: Thực hư ra sao? 5 lợi ích ít biết của cà phê đen đối với việc kiểm soát cân nặng
5 lợi ích ít biết của cà phê đen đối với việc kiểm soát cân nặng Dầu quả bơ và dầu ô liu, loại nào tốt hơn cho sức khỏe?
Dầu quả bơ và dầu ô liu, loại nào tốt hơn cho sức khỏe? Bố mẹ đắp lá theo cách dân gian khiến trẻ bị khuyết xương
Bố mẹ đắp lá theo cách dân gian khiến trẻ bị khuyết xương Mật ong bổ dưỡng, nhưng kết hợp sai thực phẩm có thể gây hại
Mật ong bổ dưỡng, nhưng kết hợp sai thực phẩm có thể gây hại Hyun Bin không hề rung động với Son Ye Jin?
Hyun Bin không hề rung động với Son Ye Jin? Tranh cãi vì giá mì tôm, gã đàn ông xăm trổ đạp người phụ nữ mang thai 4 tháng
Tranh cãi vì giá mì tôm, gã đàn ông xăm trổ đạp người phụ nữ mang thai 4 tháng Nữ nghệ sĩ là đại gia có biệt thự TP.HCM 20 tỷ, 40 tuổi tự sinh con, bế con riêng về thăm nhà chồng cũ
Nữ nghệ sĩ là đại gia có biệt thự TP.HCM 20 tỷ, 40 tuổi tự sinh con, bế con riêng về thăm nhà chồng cũ Ca khúc cứu vớt cuộc đời nữ ca sĩ xinh đẹp quê Bắc Ninh, năm 2018 tuyên bố rời showbiz nếu không có 1 thứ
Ca khúc cứu vớt cuộc đời nữ ca sĩ xinh đẹp quê Bắc Ninh, năm 2018 tuyên bố rời showbiz nếu không có 1 thứ Ưng Hoàng Phúc đã có mặt để làm việc với Công an TP.HCM theo thư triệu tập
Ưng Hoàng Phúc đã có mặt để làm việc với Công an TP.HCM theo thư triệu tập Siêu bão số 9 Ragasa vẫn mạnh cực đại, Quảng Ninh - Nghệ An sắp mưa lớn dữ dội
Siêu bão số 9 Ragasa vẫn mạnh cực đại, Quảng Ninh - Nghệ An sắp mưa lớn dữ dội Ca khúc giúp nữ ca sĩ xinh đẹp quê Hà Nội mua được 3 căn nhà, 30 tuổi chưa lấy chồng
Ca khúc giúp nữ ca sĩ xinh đẹp quê Hà Nội mua được 3 căn nhà, 30 tuổi chưa lấy chồng Bạn gái quá tham ăn, tôi muốn cưới nhưng mẹ lại ra sức ngăn cản
Bạn gái quá tham ăn, tôi muốn cưới nhưng mẹ lại ra sức ngăn cản Hồ Hoài Anh tiết lộ bí mật đằng sau chiến thắng của Đức Phúc ở Intervision 2025
Hồ Hoài Anh tiết lộ bí mật đằng sau chiến thắng của Đức Phúc ở Intervision 2025 Thông tin mới vụ anh họ sát hại bé gái 8 tuổi rồi cho vào bao tải phi tang
Thông tin mới vụ anh họ sát hại bé gái 8 tuổi rồi cho vào bao tải phi tang Nam diễn viên Trần Quang Tiền tử vong tại nhà
Nam diễn viên Trần Quang Tiền tử vong tại nhà Diễn viên bí ẩn nhất Tử Chiến Trên Không: Google bó tay không tìm ra danh tính, từng xuất hiện ở LHP Cannes mới tài
Diễn viên bí ẩn nhất Tử Chiến Trên Không: Google bó tay không tìm ra danh tính, từng xuất hiện ở LHP Cannes mới tài 1 nam diễn viên qua đời thảm và bí ẩn ở tuổi 28: Bị thiếu gia tra tấn đến chết, thi thể không nguyên vẹn?
1 nam diễn viên qua đời thảm và bí ẩn ở tuổi 28: Bị thiếu gia tra tấn đến chết, thi thể không nguyên vẹn? Em bé hot nhất sân Hàng Đẫy ngồi ghế VIP, là con của chủ tịch CLB Hà Nội và "Hoa hậu nghèo nhất Việt Nam"
Em bé hot nhất sân Hàng Đẫy ngồi ghế VIP, là con của chủ tịch CLB Hà Nội và "Hoa hậu nghèo nhất Việt Nam" Nam đạo diễn thu nhập mỗi tháng 1 tỷ đồng, có dãy nhà trọ 500m2: Xin bố vợ từng trái ớt, nước mắm, bột giặt
Nam đạo diễn thu nhập mỗi tháng 1 tỷ đồng, có dãy nhà trọ 500m2: Xin bố vợ từng trái ớt, nước mắm, bột giặt Tin nóng vụ "mỹ nam Trung Quốc" ngã lầu tử vong: Cảnh sát chính thức lên tiếng, 3 nhân vật bị triệu tập xử lý!
Tin nóng vụ "mỹ nam Trung Quốc" ngã lầu tử vong: Cảnh sát chính thức lên tiếng, 3 nhân vật bị triệu tập xử lý! Anh họ sát hại bé gái 8 tuổi rồi nhét vào bao tải phi tang ở góc vườn
Anh họ sát hại bé gái 8 tuổi rồi nhét vào bao tải phi tang ở góc vườn Diễn biến tội ác của người đàn bà đầu độc chồng và 3 cháu ruột bằng xyanua
Diễn biến tội ác của người đàn bà đầu độc chồng và 3 cháu ruột bằng xyanua