Khởi động dịch vụ điều trị dự phòng trước phơi nhiễm HIV
Dịch vụ điều trị dự phòng trước phơi nhiễm HIV (PrEP) chính thức được khởi động chiều 16/4 tại Hà Nội, với sự hỗ trợ của Cục Phòng, chống HIV/AIDS (Bộ Y tế), Văn phòng CDC Hoa Kỳ tại Việt Nam.
Thuốc ARV điều trị HIV. (Ảnh: Đinh Hằng/TTXVN)
Dịch vụ điều trị dự phòng trước phơi nhiễm HIV (Pre-Exposure Prophylaxis – PrEP) chính thức được khởi động chiều 16/4 tại Hà Nội, với sự hỗ trợ của Cục Phòng, chống HIV/AIDS (Bộ Y tế), Văn phòng CDC Hoa Kỳ tại Việt Nam.
Tại sự kiện, Phó Giáo sư, Tiến sỹ Hoàng Đức Hạnh, Phó Giám đốc Sở Y tế Hà Nội cho biết đây là dấu mốc quan trọng trong việc cung ứng dịch vụ toàn diện, đáp ứng nhu cầu cho người dân thành phố, nhất là các bạn trẻ.
Từ đây, các cơ sở điều trị không còn phụ thuộc hoàn toàn vào các biện pháp cơ học để dự phòng lây nhiễm HIV như dùng bao cao su, dùng bơm kim tiêm sạch, mà còn có thể sử dụng các biện pháp y sinh học để dự phòng rộng rãi.
Dịch vụ điều trị dự phòng trước phơi nhiễm là một biện pháp mang lại hiệu quả dự phòng hữu hiệu. Trước mắt, dịch vụ sẽ được cung cấp tại Trung tâm y tế Đống Đa, Trung tâm y tế Long Biên, Trường Đại học Y Hà Nội. Trong tương lai, Hà Nội sẽ mở rộng dịch vụ này.
Phó Giáo sư, Tiến sỹ Phan Thị Thu Hương, Phó Cục trưởng Cục Phòng, chống HIV/AIDS (Bộ Y tế) cho biết điều trị dự phòng trước phơi nhiễm là biện pháp dự phòng nhiễm HIV bằng cách uống thuốc kháng virus ARV đều đặn hàng ngày, trước khi phơi nhiễm HIV.
Tuân thủ tốt có thể giảm nguy cơ lây nhiễm HIV qua quan hệ tình dục lên 90%, qua tiêm chích ma túy tới 70%. Điều trị dự phòng trước phơi nhiễm an toàn cho người dùng, kể cả phụ nữ mang thai và cho con bú.
Năm 2016, điều trị dự phòng trước phơi nhiễm được thí điểm đầu tiên tại Hà Nội và Thành phố Hồ Chí Minh.
Video đang HOT
Năm 2017, Bộ Y tế đã đưa nội dung điều trị dự phòng trước phơi nhiễm vào hướng dẫn điều trị và chăm sóc HIV/AIDS tại Quyết định số 5418/QĐ-BYT ngày 1/12/2017. Năm 2018, Bộ Y tế đã phê duyệt Kế hoạch triển khai dự phòng trước phơi nhiễm HIV, giai đoạn 2018-2020.
Đặc biệt, giai đoạn 2018-2020, điều trị dự phòng trước phơi nhiễm được mở rộng, thuốc kháng HIV cho điều trị được cung cấp miễn phí. Đây cũng là cơ hội, điều kiện thuận lợi đển nhóm có nguy cơ cao dễ dàng tiếp cận dịch vụ dự phòng với chi phí thấp và hiệu quả cao.
Trong giai đoạn mở rộng hiện nay, Cục Phòng, chống HIV/AIDS phối hợp với các dự án/tổ chức triển khai dịch vụ điều trị dự phòng trước phơi nhiễm tại 11 tỉnh, thành phố với 43 cơ sở y tế tư nhân và nhà nước. Hiện đã có hơn 2.000 khách hàng đang sử dụng dịch vụ.
Những bệnh nhân HIV/AIDS đang điều trị tại trung tâm Y tế quận Nam Từ Liêm (Hà Nội) được khám, cấp thuốc ARV từ nguồn Quỹ Bảo hiểm Y tế. (Ảnh: Dương Ngọc/TTXVN)
Trong thời gian tới, Cục sẽ làm việc với các đối tác để tiếp tục mở rộng các địa bàn triển khai dịch vụ, giúp khách hàng có nhu cầu có thể tiếp cận dễ dàng, thuận tiện hơn. Hà Nội là đơn vị tiên phong triển khai thí điểm chương trình từ năm 2016.
Đến nay, dịch vụ được cung cấp tại 8 cơ sở y tế, trong đó có Phòng khám đa khoa số 3 – Trung tâm Y tế Đống Đa.
Theo báo cáo của chương trình phối hợp Liên hợp quốc về HIV/AIDS, dù dịch HIV đã có xu hướng giảm nhưng vẫn có khoảng 2 triệu người phát hiện nhiễm HIV mới mỗi năm.
Tại Việt Nam, đến hết năm 2018, ước tính số người nhiễm HIV hiện còn sống là 250.000 người, trong đó hàng năm trung bình khoảng 10.000 người phát hiện nhiễm HIV mới.
Theo kết quả giám sát tại các tỉnh, thành phố, năm 2018 trong khi tỷ lệ nhiễm HIV ở hầu hết các nhóm có hành vi nguy cơ cao như người nghiện chích ma túy, phụ nữ bán dâm có xu hướng giảm nhanh thì tỷ lệ nhiễm HIV trong nhóm nam quan hệ tình dục đồng giới, người chuyển giới lại tăng.
Cụ thể, trước đây tỷ lệ nhiễm HIV nhóm nghiện chích ma túy chiếm 29-30% thì nay giảm còn 9-10%, ở phụ nữ bán dâm cũng giảm từ 5% xuống 3,4%. Riêng tỷ lệ nhiễm HIV trong nhóm nam quan hệ đồng giới tăng cao, từ 7,4% năm 2016 lên 11,4% năm 2018.
Theo ước tính, cả nước có khoảng 174.000 nam quan hệ tình dục đồng giới (MSM) trong độ tuổi 15-49 và riêng Hà Nội có tới hơn 30.000 MSM (chiếm khoảng 17,5% số MSM cả nước).
Với mục tiêu hướng tới không còn người nhiễm HIV năm 2030, Tổ chức Y tế Thế giới khuyến cáo bên cạnh các biện pháp can thiệp giúp giảm tỷ lệ lây nhiễm HIV đối với những người nhiễm HIV, thì điều trị dự phòng trước phơi nhiễm là một biện pháp can thiệp có hiệu quả nhất để dự phòng lây nhiễm HIV cho nhóm nguy cơ cao như MSM, người chuyển giới nữ, người tiêm chích ma túy, vợ/chồng/bạn tình của người nhiễm HIV.
Hiện nay, dịch vụ điều trị dự phòng trước phơi nhiễm là một phần trong chiến lược dự phòng HIV toàn diện, bao gồm cả việc sử dụng bao cao su…/.
Mỹ Bình
Theo TTXVN
Khi nào cần điều trị dự phòng phơi nhiễm HIV và điều trị như thế nào?
Những đối tượng nào cần phải điều trị dự phòng phơi nhiễm HIV và điều trị như thế nào nhất là sau khi 10 người dân tại TPHCM bị một đối tượng dùng vật nhọn đâm vào người phải điều trị dự phòng bằng thuốc ARV, Cục Phòng chống HIV/AIDS (Bộ Y tế) đã có những hướng dẫn cụ thể.
Ảnh minh họa
Theo đó, phơi nhiễm với HIV là tình huống rất thường gặp trong đời sống hàng ngày. Mặc dù không phải tất cả các trường hợp tiếp xúc trực tiếp với máu và dịch cơ thể người nhiễm HIV hoặc nghi ngờ nhiễm HIV đều dẫn đến bị nhiễm HIV. Tuy vậy do thông tin hoặc hiểu biết không đầy đủ nên một số người quá lo lắng trong khi một số khác lại không biết nên bỏ qua "khoảng thời gian vàng" không điều trị dự phòng kịp thời.
Phơi nhiễm với HIV (exposure) là tình huống có tiếp xúc trực tiếp với máu hoặc các dịch cơ thể của người nhiễm HIV hoặc nghi ngờ nhiễm HIV dẫn đến nguy cơ lây nhiễm HIV. Dựa vào tính chất thường gặp hoặc nghề nghiệp người ta chia ra 2 loại phơi nhiễm nghề nghiệp và ngoài môi trường nghề nghiệp (tại cộng đồng).
Phơi nhiễm với HIV do tai nạn nghề nghiệp thường xảy ra ở những người làm nghề y do bị kim đâm khi làm thủ thuật, tiêm truyền, lấy máu xét nghiệm, vết thương do dao mổ và các dụng cụ y tế sắc nhọn khác có dính máu hoặc dịch cơ thể của người bệnh gây tổn thương. Phơi nhiễm do tai nạn nghề nghiệp cũng còn gặp ở trong một số ngành như công an, quân đội v.v..khi làm nhiệm vụ trấn áp tội phạm v.v..
Phơi nhiễm với HIV không do nghề nghiệp là những trường hợp phơi nhiễm với máu, dịch cơ thể có khả năng làm lây nhiễm HIV không liên quan đến nghề nghiệp. Thường gặp ngoài cộng đồng như quan hệ giao hợp không sử dụng bao cao su hoặc bao cao su bị vỡ, rách hoặc bị cưỡng dâm; Sử dụng chung bơm kim tiêm đối với người nghiện chích ma túy; Vết thương do đâm phải kim hoặc các vật sắc nhọn vứt ra các khu vực công cộng và có dính máu nhìn thấy được thậm chí là vết thương do người nghi nhiễm HIV cắn gây ra máu. v.v...
Với người phơi nhiễm HIV cần xử lý vết thương tại chỗ bằng cách rửa ngay vết thương dưới vòi nước, nếu vết thương ra máu, để vết thương tự ra máu trong một thời gian ngắn, không nặn bóp vết thương. Rửa kỹ bằng xà phòng và nước sạch.
Người bị phơi nhiễm HIV ngoài cộng đồng cần đến ngay các cơ sở tư vấn HIV/AIDS (khoa truyền nhiễm của các bệnh viện cấp tỉnh) để được đánh giá về tình trạng nhiễm HIV; phạm vi, tần suất và thời gian có nguy cơ phơi nhiễm; nhiễm HIV của nguồn lây nhiễm; Tư vấn trước xét nghiệm HIV; Tiến hành các xét nghiệm ban đầu như: HIV, viêm gan vi rút B, C; xét nghiệm đánh giá tình trạng mang thai và nếu có thể xét nghiệm tình trạng HIV của người gây phơi nhiễm
Dù là phơi nhiễm HIV do nghề nghiệp hay ngoài môi trường nghề nghiệp thì việc điều trị ARV cho người bị phơi nhiễm HIV cũng cần theo nguyên tắc:
- Chỉ điều trị ARV khi có chỉ định của thày thuốc sau khi đã được tư vấn về nguy cơ lây nhiễm HIV và có nguy cơ lây nhiễm HIV. Không tự mua thuốc để dùng theo người không có chuyên môn mách bảo.
- Điều trị dự phòng sau phơi nhiễm nên được bắt đầu càng sớm càng tốt cho tất cả đối tượng có nguy cơ lây nhiễm HIV, tối ưu nhất trong vòng 72 giờ.
- Sử dụng phác đồ ba thuốc uống hàng ngày và điều trị dự phòng 28 ngày cho tất cả các trường hợp phơi nhiễm có nguy cơ. Ngừng thuốc khi xác định nguồn phơi nhiễm âm tính với HIV.
- Theo dõi trong và sau điều trị như theo dõi và xử trí tác dụng phụ của ARV; tư vấn và hỗ trợ tâm lý cũng như xét nghiệm lại HIV sau 3 tháng.v.v..
- Không điều trị dự phòng bằng ARV sau phơi nhiễm cho các trường hợp: Người bị phơi nhiễm đã nhiễm HIV; Nguồn gây phơi nhiễm được khẳng định là HIV âm tính; Phơi nhiễm với các dịch cơ thể không có nguy cơ lây nhiễm đáng kể như nước mắt, dịch nước bọt không dính máu, nước tiểu và mồ hôi và cũng không điều trị ARV với người phơi nhiễm liên tục với HIV như quan hệ giao hợp thường xuyên với người nhiễm HIV hoặc gái mại dâm nhưng hiếm khi sử dụng bao cao su; người nghiện chích ma túy thường xuyên sử dụng chung bơm kim tiêm.
Theo infonet
Cần 600 tỷ đồng/năm cho bệnh nhân HIV/AIDS  Theo ông Lê Văn Phúc - Trưởng Ban Dược - Vật tư y tế (BHXH Việt Nam), chi phí cho người nhiễm HIV (thuốc ARV và các xét nghiệm) khoảng 6 triệu đồng/người/năm. Ông Lê Văn Phúc - Trưởng Ban Dược - Vật tư y tế (BHXH Việt Nam). Ông nhận định thế nào về việc đưa thuốc ARV vào danh mục thuốc...
Theo ông Lê Văn Phúc - Trưởng Ban Dược - Vật tư y tế (BHXH Việt Nam), chi phí cho người nhiễm HIV (thuốc ARV và các xét nghiệm) khoảng 6 triệu đồng/người/năm. Ông Lê Văn Phúc - Trưởng Ban Dược - Vật tư y tế (BHXH Việt Nam). Ông nhận định thế nào về việc đưa thuốc ARV vào danh mục thuốc...
 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01
Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52
Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43
Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43 Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14
Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14 500 ngày xung đột khốc liệt cày nát Dải Gaza01:49
500 ngày xung đột khốc liệt cày nát Dải Gaza01:49 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24Tiêu điểm
Tin đang nóng
Tin mới nhất

Phát hiện về hiệu quả diệt côn trùng của caffeine

Nổi hứng thi ăn, người phụ nữ nhập viện 5 ngày vì dạ dày quá tải
Thiếu hụt nhân lực và cơ sở phục hồi chức năng

Rau dại khiến rắn cũng phải né, có người hái bán mà kiếm bộn

Đặt máy tạo nhịp tim vĩnh viễn cứu sống cụ ông 97 tuổi
8 loại thực phẩm cần tránh khi bị bệnh gout

Phát hiện thêm công dụng y khoa độc đáo của quả ớt

Tình trạng 'chết người' sau những bữa ăn uống quá độ

Nguyên nhân gây rối loạn vị giác và cách khắc phục

Ăn sữa chua buổi tối có tốt?
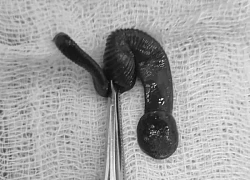
Gắp con vắt dài 8cm sống trong mũi người đàn ông

Ăn đậu nành có tốt cho trẻ em không?
Có thể bạn quan tâm

'Bạn trai' Mỹ Tâm khoe body săn chắc, NSND Mỹ Uyên trẻ đẹp tuổi U50
Sao việt
23:57:41 22/02/2025
Trung Tâm Chăm Sóc Chấn Thương: Phim y khoa Hàn Quốc một lần nữa thắng lớn!
Phim châu á
23:50:58 22/02/2025
Đây là Lan Ngọc hay Bạch Lộc?
Hậu trường phim
23:42:16 22/02/2025
G-Dragon phát hành teaser MV mới gây phấn khích
Nhạc quốc tế
23:35:35 22/02/2025
Tân Sơn Nhất chật kín fan vì cặp đôi bách hợp hot nhất Thái Lan, nhìn đến nhan sắc mà "sốc visual"!
Sao châu á
23:29:46 22/02/2025
Hồ Quang Hiếu tiết lộ cuộc sống sau khi lấy vợ, có con
Tv show
22:47:26 22/02/2025
Bóc profile hệ tư tưởng "F4 Vũng Tàu" đang ầm ầm cõi mạng, đu trend này chưa các người đẹp?
Netizen
22:23:09 22/02/2025
Hamas thả thêm 5 con tin tại Gaza
Thế giới
22:14:27 22/02/2025
Kim Kardashian hậu ly hôn Kanye West: Là tỷ phú USD, ngày càng quyến rũ
Sao âu mỹ
22:05:38 22/02/2025
Lý do tiền vệ kỳ cựu Kevin De Bruyne chia tay Man City
Sao thể thao
22:04:18 22/02/2025
 Quả đào nhân – hoạt huyết, nhuận tràng
Quả đào nhân – hoạt huyết, nhuận tràng Những kiểu ăn uống xấu đang ngầm tàn phá các cơ quan nội tạng mà bạn không hay biết
Những kiểu ăn uống xấu đang ngầm tàn phá các cơ quan nội tạng mà bạn không hay biết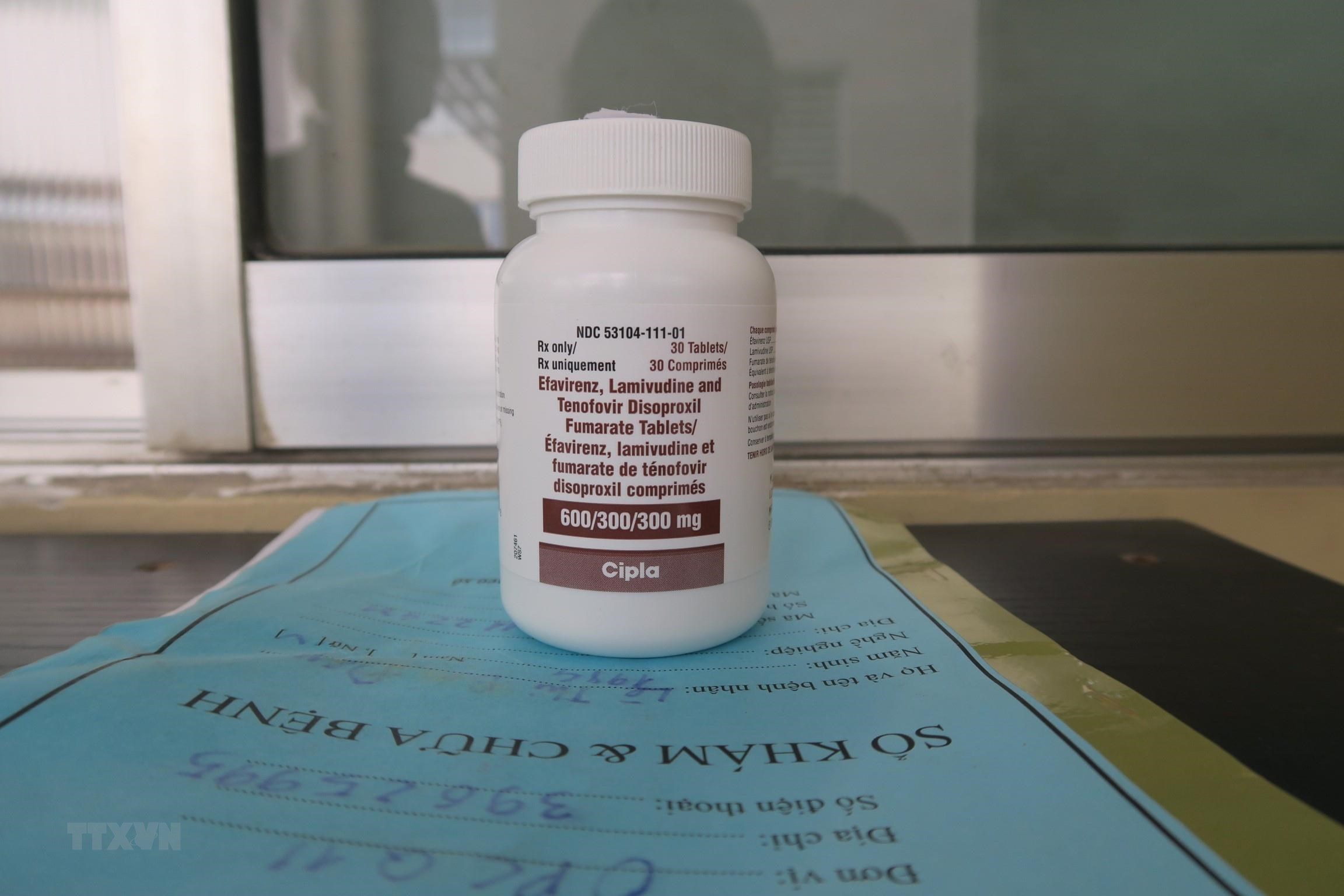

 Người nhiễm HIV nhận thuốc ARV qua bảo hiểm y tế từ ngày 8/3
Người nhiễm HIV nhận thuốc ARV qua bảo hiểm y tế từ ngày 8/3 Venezuela: Bệnh nhân HIV chữa bệnh bằng... lá cây
Venezuela: Bệnh nhân HIV chữa bệnh bằng... lá cây 45.000 người nhiễm HIV chưa được điều trị kháng virus
45.000 người nhiễm HIV chưa được điều trị kháng virus Tháng hành động quốc gia phòng, chống HIV/AIDS: Hướng tới mục tiêu 90-90-90
Tháng hành động quốc gia phòng, chống HIV/AIDS: Hướng tới mục tiêu 90-90-90 10 người bị kẻ lạ đâm tại quận 5 phải điều trị phơi nhiễm HIV
10 người bị kẻ lạ đâm tại quận 5 phải điều trị phơi nhiễm HIV 1.200 trẻ em Mỹ có thể phơi nhiễm HIV và viêm gan vì khám nha khoa
1.200 trẻ em Mỹ có thể phơi nhiễm HIV và viêm gan vì khám nha khoa Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào?
Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào? Ba không khi ăn đậu phụ
Ba không khi ăn đậu phụ Thời điểm tốt nhất trong ngày để uống nước
Thời điểm tốt nhất trong ngày để uống nước Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận
Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp'
PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp' Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan
Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan 3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng
3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình
Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình

 Nam thần "ma ca rồng" của showbiz bất ngờ thông báo hủy cưới, chia tay bạn gái diễn viên kém 19 tuổi
Nam thần "ma ca rồng" của showbiz bất ngờ thông báo hủy cưới, chia tay bạn gái diễn viên kém 19 tuổi Lại thêm drama: Xuất hiện 1 nhân vật đặc biệt vội bay từ Hàn Quốc đến "cứu" chồng Từ Hy Viên
Lại thêm drama: Xuất hiện 1 nhân vật đặc biệt vội bay từ Hàn Quốc đến "cứu" chồng Từ Hy Viên "Thần đồng" học xong chương trình tiểu học trong 1,5 ngày, 10 tuổi thi đỗ ĐH nhưng nhanh chóng lâm vào bi kịch: Chuyện gì đã xảy ra?
"Thần đồng" học xong chương trình tiểu học trong 1,5 ngày, 10 tuổi thi đỗ ĐH nhưng nhanh chóng lâm vào bi kịch: Chuyện gì đã xảy ra?
 Cuối cùng, nỗi lo sợ của MC Quyền Linh với Lọ Lem - Hạt Dẻ đã xảy đến!
Cuối cùng, nỗi lo sợ của MC Quyền Linh với Lọ Lem - Hạt Dẻ đã xảy đến! Quách Phú Thành rời quê vợ trong đêm vì bị khán giả vây kín
Quách Phú Thành rời quê vợ trong đêm vì bị khán giả vây kín Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
 Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện
Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La
Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn
Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương
Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng?
Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng? Một phụ nữ bị bố của người tình thuê côn đồ tạt axit, đánh gãy chân
Một phụ nữ bị bố của người tình thuê côn đồ tạt axit, đánh gãy chân MXH tràn ngập clip Hoàng Cảnh Du đưa gái lạ du lịch Phú Quốc, chuyện tình với Địch Lệ Nhiệt Ba nghi đã "toang"
MXH tràn ngập clip Hoàng Cảnh Du đưa gái lạ du lịch Phú Quốc, chuyện tình với Địch Lệ Nhiệt Ba nghi đã "toang" Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi?
Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi?