Khi một bệnh nhân được xác định chết não, họ đã thực sự chết hay chưa?
Sẽ là một thảm họa y tế nếu bệnh nhân được chẩn đoán chết não, trong khi, thực tế họ vẫn có thể hồi phục và tỉnh lại.
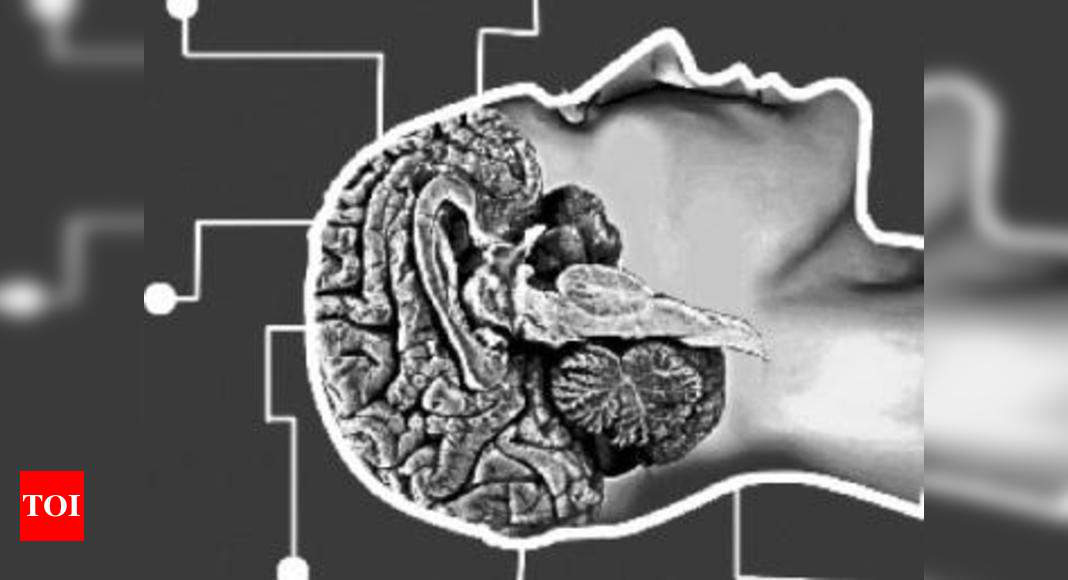
Khi bộ não của bạn ngừng hoạt động hoàn toàn và không thể phục hồi – bạn được định nghĩa là đã chết. Nhưng ranh giới giữa sự sống và cái chết trong não bộ – giữa việc có thể hay không thể phục hồi một bộ não đã ngừng hoạt động – đến nay vẫn là một chủ đề gây tranh cãi trong y học.
Điển hình cho ví dụ này là chúng ta lúc nào cũng có những bệnh nhân “chết não” trong bệnh viện. Họ nằm trên giường với tứ chi hồng hào và mềm mại, thận vẫn bài tiết nước tiểu và tim vẫn còn đập như thể đang ngủ.
Nhưng không một ai trong số các bệnh nhân này có thể nghe thấy người thân của mình đang gọi. Họ cũng không thể mở mắt hay mấp máy môi. Điện não đồ của họ chỉ là một đường phẳng lỳ, không còn bất kỳ một sóng não nào cả.
Gia đình của bệnh nhân lúc đó sẽ phải đối mặt với một quyết định hết sức khó khăn: Rút ống thở hay không rút ống thở? Họ lúc nào cũng phân vân không biết người nhà mình có thực sự còn sống hay không?
Chết não đã là một khái niệm đã được thừa nhận trong y học từ nhiều thập kỷ. Nhưng định nghĩa về nó hiện vẫn còn chưa thống nhất, Gene Sung, một bác sĩ chăm sóc thần kinh tại Đại học Nam California, Mỹ cho biết. “ Chúng ta cần phải có một số hiểu biết và sự đồng thuận nhất định trên toàn thế giới ở thời điểm này. Điều đó sẽ giúp giảm thiểu những sự hiểu nhầm bấy lâu về chết não”.
Hãy tưởng tượng điều gì có thể xảy ra khi một bác sĩ nói rằng bệnh nhân đã chết não trong khi bộ não của anh hoặc cô ấy vẫn có thể phục hồi. Quyết định rút ống thở khi đó liệu có được coi là giết người hay không?
Để có thể xây dựng được một sự đồng thuận, bác sĩ Sung và các đồng nghiệp của mình đã mời các bác sĩ từ khắp thế giới tham gia vào một dự án có tên gọi là World Brain Death Project (WBDP). Họ gồm có các chuyên gia chăm sóc ICU, các bác sĩ thần kinh, bác sĩ phẫu thuật thần kinh, những nhà nghiên cứu não bộ.
Áp dụng chuyên môn của mỗi lĩnh vực và qua các trao đổi liên ngành này, WBDP đã viết lại một khuyến nghị đánh giá tình trạng chết não và đăng trên tạp chí JAMA số tháng 8.
Video đang HOT
Ngoài các hướng dẫn chính, bài báo của họ còn bao gồm 17 phần bổ sung, giải quyết các khía cạnh pháp lý và tôn giáo, cung cấp danh sách kiểm tra và sơ đồ, thậm chí theo dõi lịch sử của các tiến bộ y tế liên quan đến bệnh nhân chết nào.
“Về cơ bản, chúng tôi đã viết một cuốn sách”, bác sĩ Sung nói. Đó là một cẩm nang giúp tất cả các bác sĩ trên thế giới không mắc phải sai lầm chết người khi kết luận một bệnh nhân nào đó đã chết não.
Một buổi tập huấn thực hành kiểm tra phản ứng não bộ của bệnh nhân chết não.
Yêu cầu tối thiểu để xác định chết não là “ một cuộc kiểm tra lâm sàng tốt, kỹ lưỡng“, bác sĩ Sung nói. Trước khi cuộc kiểm tra diễn ra, các bác sĩ phải xác minh bệnh nhân của mình có nguy cơ chết não trong tình trạng nào, họ trải qua chấn thương thần kinh hay một điều gì khác?
Kế đó, các bác sĩ lâm sàng cần loại trừ mọi nguyên nhân khác có thể dẫn đến tình trạng bệnh nhân sống thực vật, gần giống với chết não nhưng thực sự không phải. Nghĩa là bệnh nhân này có thể hồi phục được.
Chẳng hạn, báo cáo của WBDP chỉ ra quá trình hạ nhiệt cơ thể trong phẫu thuật tim, một số loại thuốc, rượu hoặc chất độc có thể khiến chức năng não bộ tạm thời biến mất, nhưng sau đó có thể quay trở lại.
Sau khi loại trừ được các khả năng này, đánh giá tử vong của não tiếp tục phải được thực hiện với một loạt các bài kiểm tra phản ứng thể chất. Đây là các kiểm tra đòi hỏi một bộ não phải hoạt động, chẳng hạn như chuyển động của mắt, phản ứng đau và phản ứng nôn.
Các bác sĩ cũng phải xem liệu bệnh nhân của họ có đang cố gắng thở độc lập hay không. Nếu họ còn cố thở độc lập, chứng tỏ thân não của họ vẫn hoạt động được. Chỉ khi bệnh nhân không còn bất kể dấu hiệu phản ứng nào, họ mới được xác nhận là chết não.
Các mô hình sóng não của bệnh nhân chết não cũng khác nhau.
Ngày nay, có rất nhiều bác sĩ chỉ dựa chủ yếu vào các xét nghiệm như lưu lượng máu hoặc đo điện não để xác định chết não, nhưng bác sĩ Sung cảnh báo các bài kiểm tra này không phải lúc nào cũng đúng.
Đặc biệt, trẻ em có não bộ rất linh hoạt. Một đứa trẻ được xác nhận là chết não vẫn có thể hồi phục sau một khoảng thời gian. Do đó, nhóm chuyên gia của WBDP khuyến cáo những đứa trẻ nên được kiểm tra y tế ít nhất hai lần, so với chỉ 1 lần ở người lớn.
“ Khác với người trưởng thành, trẻ em có thể phục hồi sau rất nhiều chấn thương nghiêm trọng”, bác sĩ Sung nói. “ Chúng tôi chỉ muốn thực sự chắc chắn”.
Việc xác định chắc chắn được tình trạng chết não ở một bệnh nhân không chỉ giúp các bác sĩ hoàn thành nhiệm vụ chăm sóc của mình, mà còn giúp gia đình bệnh nhân nhẹ nhõm hơn trong các quyết định, chẳng hạn như họ muốn người nhà mình sẽ tiếp tục sống thực vật hay sẽ giải thoát cho phần cơ thể còn lại hoặc hiến tạng.
Sự đồng thuận giữa các chẩn đoán cũng vô cùng quan trọng. Chẳng hạn như ngay giữa các tiểu bang của Mỹ, một bệnh nhân được coi là chết não bởi các bác sĩ ở tiểu bang này nhưng khi mang sang tiểu bang khác thì quyết định lại được trao về cho gia đình dựa trên niềm tin hoặc tôn giáo của họ.
Quy trình xác định chết não cần được đồng thuận trên toàn cầu.
Sự mất đồng thuận này dẫn đến rất nhiều rắc rối mang tính đạo đức và pháp lý. Các bệnh viện khác nhau và các quốc gia khác nhau hiện cũng đang có các quy trình xác định chết não khác nhau.
Vì vậy, dự án của WBDP mong muốn họ có thể đồng bộ tất cả các quy trình này về làm một và nó sẽ liên tục được cập nhật từ các dữ liệu khoa học mới nhất trong các lĩnh vực liên ngành liên quan.
“ Chúng tôi luôn muốn học hỏi thêm”, bác sĩ Sung nói. “ Khi chúng tôi tìm hiểu được thêm điều gì đó mới, chúng tôi sẽ thay đổi các đề xuất của mình. Nhưng hiện tại thì đây là những khuyến cáo tốt nhất mà chúng tôi có”.
Sau 5 năm ca ghép gan đầu tiên từ người chết não, bệnh nhân có thể sinh hoạt bình thường
Sau 5 năm, sức khỏe bệnh nhân đầu tiên được ghép gan từ người cho chết não tại Bệnh viện Chợ Rẫy đã có nhiều ổn định, các chức năng gan hồi phục và có thể sinh hoạt như người bình thường.
Gia đình ông Võ Quốc Hùng đến thăm và cảm ơn Bệnh viện Chợ Rẫy sau 5 năm được ghép gan từ người cho chết não
Ngày 23/7, gia đình ông Võ Văn Hùng - bệnh nhân đầu tiên được ghép gan từ người cho chết não tại Bệnh viện Chợ Rẫy - đã đến thăm và cảm ơn Bệnh viện vì đã thực hiện thành công ca ghép gan cho ông vào 5 năm trước.
Trước đó, khi ông Hùng bị ung thư gan và có chỉ định ghép gan, con gái của ông Hùng đã tiến hành các xét nghiệm để hiến tặng gan cho cha. Tuy nhiên, một tuần trước ghép, Bệnh viện Chợ Rẫy nhận được thông tin có 1 bệnh nhân bị tai nạn chết não và gia đình bệnh nhân đồng ý hiến tạng cứu người.
Ông Võ Quang Hùng đã được ghép gan từ quà tặng của bệnh nhân này. Sau 5 năm được ghép gan, sức khỏe ông Hùng đã có nhiều ổn định.
Cùng ngày, bệnh nhân N.M.H - người được ghép gan từ người cho sống trong mùa dịch Covid - 19 tại Bệnh viện Chợ Rẫy cũng đã tái khám sau 1 tuần xuất viện.
Bệnh nhân H. bị suy gan cấp và điều trị một thời gian ở bệnh viện khác. Sau 48 giờ được chuyển đến Bệnh viện Chợ Rẫy trong tình trạng nặng, bệnh nhân rơi vào hôn mê cần phải lọc máu, thay huyết tương, đồng thời có chỉ định ghép gan khẩn cấp.
Hai ngày sau đó, trước các kết quả xét nghiệm về mức độ tương thích của lá gan người hiến, bệnh nhân đã được ghép gan từ chính người thân của mình. Đây là ca ghép gan đầu tiên do Bệnh viện Chợ Rẫy trực tiếp thực hiện trong mùa dịch Covid-19 mà không có sự hỗ trợ từ các chuyên gia nước ngoài.
Tính đến nay, sau gần 5 năm ghép gan, Bệnh viện Chợ Rẫy đã thực hiện cho 28 trường hợp, trong đó có 6 ca ghép gan từ người cho chết não.
Phụ nữ ở gần nơi sản xuất khí đốt có thể làm gia tăng nguy cơ sinh non  Phân tích hơn 23.000 ca sinh đẻ cho thấy phụ nữ sống ở trong bán kính 5km tính từ lòng chảo đá phiến sét Eagle Ford ở bang Texas có nguy cơ sinh non cao hơn 50% so với phụ nữ sống ở khu vực xa hơn. Ảnh minh họa. (Nguồn: americanpregnancy.org) Một nhóm nhà nghiên cứu ở bang California (Mỹ) ngày 15/7...
Phân tích hơn 23.000 ca sinh đẻ cho thấy phụ nữ sống ở trong bán kính 5km tính từ lòng chảo đá phiến sét Eagle Ford ở bang Texas có nguy cơ sinh non cao hơn 50% so với phụ nữ sống ở khu vực xa hơn. Ảnh minh họa. (Nguồn: americanpregnancy.org) Một nhóm nhà nghiên cứu ở bang California (Mỹ) ngày 15/7...
 Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01
Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01 Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53
Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53 Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36
Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36 Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39
Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39 Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39
Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39 11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27
11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27 CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10
CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10 Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31
Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31 Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41
Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41 'Chiến thắng' đầu tiên của Tổng thống Trump trong cuộc chiến trục xuất di dân lậu09:26
'Chiến thắng' đầu tiên của Tổng thống Trump trong cuộc chiến trục xuất di dân lậu09:26 Lãnh đạo nước ngoài đầu tiên được ông Trump mời đến Nhà Trắng08:45
Lãnh đạo nước ngoài đầu tiên được ông Trump mời đến Nhà Trắng08:45Tiêu điểm
Tin đang nóng
Tin mới nhất

Ba không khi ăn hạt bí
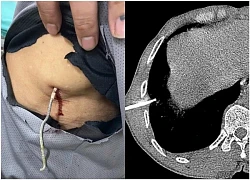
Người đàn ông bị dây kẽm dài 20cm xuyên vào lồng ngực

Dấu hiệu và cách xử trí ngộ độc rượu

Ăn uống đúng cách giúp phòng ngừa rối loạn tiêu hóa dịp Tết

Vì sao không nên uống thuốc với trà?

Những loại hạt nào được dùng trong ngày tết có dinh dưỡng cao?
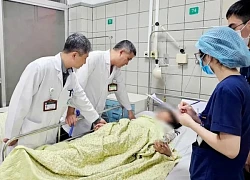
8 ngày nghỉ Tết, hơn 24.000 người cấp cứu liên quan đến tai nạn giao thông
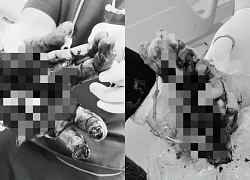
Người đàn ông dập nát 2 bàn tay nghi do pháo tự chế

Nguy cơ bùng phát viêm loét đại tràng dịp lễ Tết và cách giảm đau nhanh
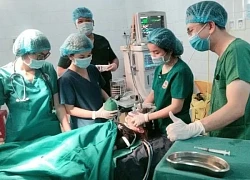
Bác sĩ cảnh báo nguy cơ dị vật đường thở ở trẻ dịp tết

Bí quyết giữ gìn sức khỏe, tránh tăng cân trong kỳ nghỉ Tết

10 lợi ích sức khỏe tuyệt vời khi ăn dưa lưới
Có thể bạn quan tâm

Mùng 3 Tết, vừa nghe bạn nhậu gọi, chồng tôi vội vàng đánh xe đi theo tiếng gọi của anh em bất chấp người vẫn đang nồng nặc mùi rượu
Góc tâm tình
07:17:35 03/02/2025
Tài xế ô tô chờ 7 tiếng chưa qua được phà Cát Lái tối mùng 5 Tết
Tin nổi bật
07:16:43 03/02/2025
Vấn nạn doanh nghiệp 'ma': Thách thức đối với kinh tế và pháp luật
Pháp luật
07:13:25 03/02/2025
Bận đi công tác xuyên Tết, mẹ gửi con về quê nhờ ông bà chăm, sau vài ngày đón về mà ngã ngửa
Netizen
07:08:25 03/02/2025
Hàn Quốc thành lập bộ tư lệnh hạm đội mới đối phó với Triều Tiên
Thế giới
07:06:49 03/02/2025
Sao Việt là bạn thân Trấn Thành: "Tôi xem phim thấy dở thì tôi nói là 'dở', chứ mắc gì tôi phải khen nó hay?"
Sao việt
07:00:07 03/02/2025
Triệu Lộ Tư lộ diện với tình trạng bất ngờ giữa lúc hàng triệu người đuổi khỏi showbiz vì marketing lố bệnh tật
Sao châu á
06:52:28 03/02/2025
Ngắm vịnh Bái Tử Long kỳ ảo khi xuân về
Du lịch
06:46:44 03/02/2025
Pep Guardiola tiết lộ Busquets từ chối cơ hội thay thế Rodri
Sao thể thao
06:40:29 03/02/2025
Con gái nuôi Phi Nhung trở lại 'Solo cùng bolero' khiến Quang Lê phấn khích
Tv show
06:30:30 03/02/2025
 Những hiểm họa sức khỏe bị lãng quên thời Covid-19
Những hiểm họa sức khỏe bị lãng quên thời Covid-19 Những bệnh có thể truyền sang con trong quá trình mang thai?
Những bệnh có thể truyền sang con trong quá trình mang thai?

 Tư thế và tốc độ đi bộ của 1 người sẽ phản ánh trực tiếp tình trạng sức khỏe: Có những vấn đề mà chính bạn không hề nhận ra!
Tư thế và tốc độ đi bộ của 1 người sẽ phản ánh trực tiếp tình trạng sức khỏe: Có những vấn đề mà chính bạn không hề nhận ra!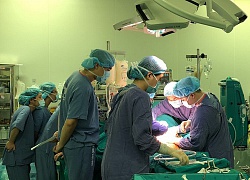
 Thiếu niên 18 tuổi suýt mất mạng vì đột quỵ, nguyên nhân là do hành động mà nhiều người trẻ vẫn hay làm hàng đêm
Thiếu niên 18 tuổi suýt mất mạng vì đột quỵ, nguyên nhân là do hành động mà nhiều người trẻ vẫn hay làm hàng đêm Sơ cứu đuối nước chậm 4 phút có thể chết não: Những điều ai cũng phải biết phòng khi cần
Sơ cứu đuối nước chậm 4 phút có thể chết não: Những điều ai cũng phải biết phòng khi cần 4 âm thanh thai nhi thích nhất, yêu con mẹ nhớ cho bé nghe thường xuyên!
4 âm thanh thai nhi thích nhất, yêu con mẹ nhớ cho bé nghe thường xuyên! Người phụ nữ 34 tuổi tử vong vì uống 2 lít nước ngọt mỗi ngày
Người phụ nữ 34 tuổi tử vong vì uống 2 lít nước ngọt mỗi ngày Uống cà phê thường xuyên có hại hay lợi cho gan?
Uống cà phê thường xuyên có hại hay lợi cho gan? 6 đồ uống giúp hơi thở thơm tho, giảm hôi miệng ngày Tết
6 đồ uống giúp hơi thở thơm tho, giảm hôi miệng ngày Tết Rối loạn mỡ máu ở người cao tuổi nên ăn gì?
Rối loạn mỡ máu ở người cao tuổi nên ăn gì? Hai chị em nguy kịch sau khi uống lọ dung dịch màu hồng vứt ngoài ruộng
Hai chị em nguy kịch sau khi uống lọ dung dịch màu hồng vứt ngoài ruộng Chế độ dinh dưỡng, tập luyện hợp lý cho phụ nữ giảm cân dịp Tết
Chế độ dinh dưỡng, tập luyện hợp lý cho phụ nữ giảm cân dịp Tết 7 bài tập giảm đầy bụng, khó tiêu
7 bài tập giảm đầy bụng, khó tiêu Các bước đơn giản nhất để bắt đầu thiền định
Các bước đơn giản nhất để bắt đầu thiền định Loại quả 'báu vật' ngày Tết, cực tốt cho sức khỏe nhiều người lại chỉ để ngắm
Loại quả 'báu vật' ngày Tết, cực tốt cho sức khỏe nhiều người lại chỉ để ngắm Chấn động vụ đánh ghen ngay tại rạp Việt dịp Tết, tình tiết y hệt phim Trấn Thành khiến 3,6 triệu người quá sốc
Chấn động vụ đánh ghen ngay tại rạp Việt dịp Tết, tình tiết y hệt phim Trấn Thành khiến 3,6 triệu người quá sốc Chê phim Tết nhạt, Quốc Thuận bị đào lại phát ngôn về đàn em sao hạng A, "nói nhiều miệng không kịp kéo da non"
Chê phim Tết nhạt, Quốc Thuận bị đào lại phát ngôn về đàn em sao hạng A, "nói nhiều miệng không kịp kéo da non" Ảnh hiếm của diễn viên Việt bên chồng ngoại quốc, vẫn giữ 1 nguyên tắc dù từng vướng nghi vấn làm vợ 2
Ảnh hiếm của diễn viên Việt bên chồng ngoại quốc, vẫn giữ 1 nguyên tắc dù từng vướng nghi vấn làm vợ 2 Diễn viên Xuân Nghị gầy sọp sau biến cố, tìm tới Phật pháp và ăn chay
Diễn viên Xuân Nghị gầy sọp sau biến cố, tìm tới Phật pháp và ăn chay Lê Giang lộ diện sau ồn ào Quốc Thuận chê Bộ Tứ Báo Thủ, Trấn Thành nói đúng 1 câu
Lê Giang lộ diện sau ồn ào Quốc Thuận chê Bộ Tứ Báo Thủ, Trấn Thành nói đúng 1 câu
 Vợ chồng Việt Hương - Hoài Phương đón tết trong căn biệt thự 'khủng'
Vợ chồng Việt Hương - Hoài Phương đón tết trong căn biệt thự 'khủng' Độc lạ có thật 100%: Sao nam Vbiz đi bộ hơn 100km, suốt 20 tiếng về diện kiến gia đình bạn gái!
Độc lạ có thật 100%: Sao nam Vbiz đi bộ hơn 100km, suốt 20 tiếng về diện kiến gia đình bạn gái! Tai nạn giao thông, cô gái vừa tốt nghiệp đại học ở Hải Dương tử vong tối mồng 3 Tết
Tai nạn giao thông, cô gái vừa tốt nghiệp đại học ở Hải Dương tử vong tối mồng 3 Tết Đạo diễn Nguyễn Ngọc Quyền đột ngột qua đời ở tuổi 36, đồng nghiệp tiết lộ nguyên nhân
Đạo diễn Nguyễn Ngọc Quyền đột ngột qua đời ở tuổi 36, đồng nghiệp tiết lộ nguyên nhân Thêm 1 sao nam lên tiếng về drama chê phim Trấn Thành, đứng ra giảng hoà nhưng bị Lê Giang đáp trả đến câm nín
Thêm 1 sao nam lên tiếng về drama chê phim Trấn Thành, đứng ra giảng hoà nhưng bị Lê Giang đáp trả đến câm nín Hoa hậu hạng A Vbiz công bố 7 bức ảnh chưa từng thấy sau khi quay lại với bạn trai cũ
Hoa hậu hạng A Vbiz công bố 7 bức ảnh chưa từng thấy sau khi quay lại với bạn trai cũ Đoàn Văn Hậu đưa vợ con về Hà Nội tết ngoại, thái độ của em trai Doãn Hải My với anh rể gây chú ý
Đoàn Văn Hậu đưa vợ con về Hà Nội tết ngoại, thái độ của em trai Doãn Hải My với anh rể gây chú ý 4 chị em sinh tư tuổi Tỵ - con gái của nguyên Phó giám đốc bệnh viện ĐH Y Dược TP.HCM: Tết đi đến đâu là rộn ràng, niềm vui như nhân 3
4 chị em sinh tư tuổi Tỵ - con gái của nguyên Phó giám đốc bệnh viện ĐH Y Dược TP.HCM: Tết đi đến đâu là rộn ràng, niềm vui như nhân 3 Mỹ nam Việt đẹp tới mức không một ai chê nổi: Nhìn tưởng siêu sao xứ Hàn lại hao hao Hứa Quang Hán mới tài
Mỹ nam Việt đẹp tới mức không một ai chê nổi: Nhìn tưởng siêu sao xứ Hàn lại hao hao Hứa Quang Hán mới tài
 Tình trạng đáng lo của Khả Ngân ngày đầu năm mới
Tình trạng đáng lo của Khả Ngân ngày đầu năm mới