Điều gì quyết định tình trạng nặng – nhẹ của bệnh nhân mắc Covid-19?
Các nghiên cứu cho thấy có tới 80% bệnh nhân Covid-19 hoặc nhiều hơn là những người mang “ mầm bệnh thầm lặng”, không có hoặc có triệu chứng rất nhẹ.
Virus SARS-CoV-2 gây dịch bệnh Covid-19 đã làm lây nhiễm hơn 2,5 triệu người trên toàn thế giới và cướp đi mạng sống của trên 170.000 người. Tuy nhiên, nhiều người trong số các ca mắc bệnh không xuất hiện triệu chứng. Các nghiên cứu thời gian gần đây cho thấy có tới 80% bệnh nhân hoặc nhiều hơn là những người mang “mầm bệnh thầm lặng”, không có hoặc có triệu chứng rất nhẹ.
Trẻ em và những người trẻ khỏe có vẻ như không xuất hiện hoặc ít xuất hiện triệu chứng. Nhưng để tính toán tỉ lệ thực sự từ những người không có triệu chứng đến những người bị nặng cần phải xét nghiệm mở rộng toàn bộ dân số và điều này vẫn chưa khả thi.
Điều gì xảy ra khi virus xâm nhập cơ thể?
Giống như tất cả các loại virus khác, virus SARS-CoV-2 cần phải vào được bên trong tế bào của người để sinh sôi và tồn tại. Để thực hiện điều này, virus sử dụng những gai chìa ra để bám vào các thụ thể ACE2. Các thụ thể này thường được tìm thấy trong tim, phổi, thận và ruột.
Khi một người bị nhiễm virus, có thể mất 14 ngày để xuất hiện triệu chứng, đây gọi là thời gian ủ bệnh. Con đường dẫn tới nhiễm trùng có thể rất khác nhau. Hệ thống miễn dịch của cơ thể đóng vai trò quan trọng trong xác định điều này. Có hệ thống miễn dịch mạnh mẽ trong thời gian ủ bệnh có thể giúp ngăn chặn nhiễm trùng, giảm số lượng virus trong cơ thể và ngăn nó xâm nhập vào phổi.
Hệ thống miễn dịch cung cấp cho chúng ta 2 tuyến phòng thủ chống lại virus. Đầu tiên là “rào chắn bẩm sinh” bao gồm các rào cản vật lý như da, niêm mạc (niêm mạc họng và niêm mạc mũi), các protein và phân tử tìm trong tế bào, cùng nhiều tế bào bạch cầu tấn công virus xâm nhập. Phản ứng miễn dịch này mang tính phổ biến, không đặc thù và diễn ra nhanh chóng.
Trẻ em có hệ thống miễn dịch phát triển chưa đầy đủ nhưng có giả thiết giải thích lý do tại sao trẻ em không dễ tổn thương trước Covid-19 là bởi phản ứng miễn dịch bẩm sinh của trẻ đối với virus SARS-CoV-2 mạnh hơn ở người lớn. Điều này giúp trẻ em loại bỏ virus nhanh hơn.
Tuyến phòng thủ thứ 2 là phản ứng miễn dịch thích nghi. Điều này phải mất nhiều thời gian để hình thành nhưng một khi được thiết lập sẽ hiệu quả hơn trong việc chống lại một căn bệnh nhiễm trùng riêng biệt khi gặp lại nó. Bằng cách tạo ra phản ứng miễn dịch thích nghi sớm, cơ thể có thể phát hiện virus trong thời gian ủ bệnh và chống lại nó.
Sau thời gian ủ bệnh, điều gì quyết định đến mức độ nặng nhẹ?
Nếu virus SARS-CoV-2 sống sót sau khi xâm nhập vào cơ thể (qua mắt, mũi, họng) thì nó có thể đi xuống đường hô hấp dưới và vào phổi. Trong phổi, virus bám vào các thụ thể ACE2 và tiếp tục sao chép, sinh sản. Điều này lại càng kích hoạt phản ứng miễn dịch để làm sạch các tế bào bị nhiễm virus.
Khi cuộc chiến giữa virus và phản ứng miễn dịch diễn ra, biểu mô hô hấp ở đường thở tạo ra lượng lớn chất dịch lấp đầy túi khí trong phổi, khiến oxy khó đi vào máu và khó loại bỏ CO2. Đối với một số người, phản ứng miễn dịch quá mức hoặc kéo dài gây ra triệu chứng gọi là “cơn bão cytokine”. Cytokine là một nhóm các protein gửi tín hiệu đến các tế bào trong hệ thống miễn dịch, giúp định hướng phản ứng.
“Cơn bão cytokine” là một phản ứng quá mạnh đến mức gây ra tình trạng nhiễm trùng và tổn thương nội tạng nghiêm trọng, có thể gây ra tử vong.
Video đang HOT
Ở những người mắc Covid-19, điều này gây ra hội chứng hô hấp cấp tính (ARDS) khi chất lỏng tích tụ trong phổi. Đây là nguyên nhân gây tử vong phổ biến nhất do SARS-CoV-2. Người cao tuổi và những người bị rối loạn chức năng phổi mãn tính sẽ có nhiều khả năng phát triển hội chứng ARDS và có thể tử vong. Điều này được cho là do họ có ít thụ thể ACE2 trong phổi. Nghe có vẻ trái ngược vì virus SARS-CoV-2 bám vào các thụ thể này. Tuy nhiên, thụ thể ACE2 có vai trò quan trọng trong việc điều chỉnh phản ứng miễn dịch, đặc biệt là kiểm soát mức độ viêm nhiễm.
Vì thế, việc giảm mức độ thụ thể ACE2 ở người cao tuổi sẽ khiến họ dễ có nguy cơ bị “bão cytokine và mắc bệnh viêm phổi nghiêm trọng”. Ngược lại trẻ em có nhiều thụ thể ACE2 hơn trong phổi, do đó thường ít hoặc không có triệu chứng.
Trong một số trường hợp, các loại thuốc có tác dụng ức chế hệ thống miễn dịch đã giúp giảm bớt tình trạng phản ứng miễn dịch quá mức ở những người mắc Covid-19./.
Hồng Anh
Bệnh nhân COVID-19 dương tính trở lại có thể lây cho người khác?
Hiện tượng bệnh nhân COVID-19 có kết quả xét nghiệm dương tính với virus corona sau khi bình phục đặt ra thêm nhiều câu hỏi cho các nhà khoa học.
Nguy cơ tái nhiễm
Các chuyên gia y tế Hàn Quốc đang tìm cách lý giải lí do vì sao 163 bệnh nhân COVID-19 được chữa khỏi sau đó có kết quả xét nghiệm dương tính. Hiện tượng tương tự cũng xảy ra ở Trung Quốc, dù chưa có số liệu chính thức.
Điều này đặt ra vấn đề rằng liệu người khỏi bệnh có nguy cơ tái nhiễm SARS-CoV-2 hay không.
COVID-19 là mầm bệnh nhiều thách thức nhất trong vài thập kỷ qua.
Theo số liệu của Trung tâm kiểm soát dịch bệnh (KCDC), ở Hàn Quốc, tỉ lệ "tái dương tính" rất thấp, chỉ ở mức 2,1% trên tổng số 7.829 ca bình phục. Tuy nhiên, Hàn Quốc chưa công bố có bao nhiêu trường hợp được xét nghiệm lại.
Hiện tượng người khỏi bệnh xét nghiệm dương tính là điều đáng lo ngại, kể cả với những nước kiểm soát tốt dịch bệnh như Hàn Quốc.
Theo Phó Giám đốc KCDC Kwon Joon-wook, 44% các bệnh nhân "tái dương tính" có triệu chứng nhẹ. Tuy nhiên, chưa có dấu hiệu nào cho thấy các bệnh nhân "tái dương tính" có thể tiếp tục lây nhiễm.
Dù vậy, ông vẫn cảnh báo rằng các nhà khoa học vẫn còn rất nhiều điều chưa biết về loại virus này, bao gồm cả năng lực miễn dịch tự nhiên.
"COVID-19 là mầm bệnh nhiều thách thức nhất mà chúng ta phải đối mặt trong vài thập kỷ qua", ông Kwon nói.
Tái dương tính khó lây nhiễm cho người khác
Theo Phó Giám đốc KCDC, không có dấu hiệu nào cho thấy bệnh nhân "tái dương tính" có thể lây nhiễm tiếp cho người khác.
" Ở thời điểm hiện tại, chúng tôi cho rằng không có mối đe dọa truyền nhiễm lần hai hoặc lần ba", ông Kwon nói. Theo khuyến cáo của KCDC, các bệnh nhân sau khi được chữa khỏi vẫn phải cách ly thêm 2 tuần để đảm bảo không tái nhiễm.
Tuy vậy, khả năng truyền nhiễm của bệnh nhân "tái dương tính" cũng là điều mà các nhà khoa học ở Mỹ phải đau đầu.
" Đây là câu hỏi chưa có lời giải, theo những nghiên cứu tính đến thời điểm hiện tại", Tiến sĩ Deborah Birx, chuyên gia hàng đầu thuộc đội phản ứng chống COVID-19 của Nhà Trắng cho biết.
Bệnh nhân "tái dương tính" khó có thể lây nhiễm tiếp cho người khác.
Ở thời điểm hiện tại, cách giải thích hợp lý nhất cho hiện tượng "tái dương tính" là mẫu xét nghiệm lấy đúng lượng virus còn tồn đọng trong cơ thể.
KCDC kiểm tra 3 trường hợp xét nghiệm dương tính sau khi khỏi bệnh, trong cùng một gia đình. Các nhà khoa học đã thử "nuôi" lại các mẫu virus của từng người, nhưng không thành công. Điều này cho thấy chúng là những virus bất hoạt.
Giống như nhiều nước khác, các chuyên gia của Hàn Quốc đang sử dụng phương pháp Phản ứng chuỗi polymerase phiên mã ngược (RT-PCR) để xét nghiệm virus. RT-PCR hoạt động bằng cách xác định dấu hiệu gen của virus, hay RNA, trong mẫu thử lấy từ bệnh nhân.
Theo ông Kwon, những xét nghiệm kiểu này quá nhạy đến mức vẫn nhận diện RNA kể cả khi bệnh nhân đã được chữa khỏi.
"Đó là một cách giải thích hợp lý và có cơ sở vững chắc", ông nói.
Giả thuyết tương tự cũng được ông Chung Nam Sơn (Zhong Nanshan), một trong những chuyên gia đầu ngành của Trung Quốc đưa ra. Trong buổi họp báo tuần trước, ông này cho biết, một bệnh nhân COVID-19 được chữa khỏi vẫn có thể xét nghiệm dương tính vì dư lượng virus trong cơ thể, nhưng điều này không đáng lo ngại.
Một số giả thuyết khác về nguyên nhân "tái dương tính" cũng được nhắc tới. Trong đó có khả năng virus hoạt động trở lại hoặc xét nghiệm bị lỗi.
Sai số trong xét nghiệm dẫn đến tình trạng dương tính giả và âm tính giả. Điều này xảy ra do một vài nguyên nhân, có thể liên quan đến chất chỉ thị được sử dụng hoặc virus đã biến đổi và không bị nhận diện.
Trong buổi họp báo, ông Kwon nói rằng khả năng xét nghiệm lỗi ít xảy ra. Dù vậy, các bệnh nhân "tái dương tính" vẫn được cách ly đề phòng.
" Chúng ta cần phân tích rõ hơn", Phó Giám đốc KCDC nói. Trung tâm kiểm soát dịch bệnh của Hàn Quốc đang nghiên cứu các trường hợp còn lại để tìm ra câu trả lời.
Hiện tượng tái nhiễm có thể là ngoại lệ
Khi bệnh nhân bình phục, cơ thể sẽ sản sinh ra kháng thể chống lại virus. Kháng thể này rất quan trọng vì chúng sẽ ngăn chặn chính loại virus đó quay trở lại, khi cơ thể đã biết cách đối phó.
Hiện tượng "tái dương tính" đặt ra những nghi vấn về tính hiệu quả của kháng thể trong việc phòng chống và điều trị COVID-19.
Có nhiều nghi vấn về tính hiệu quả của kháng thể trong việc phòng chống và điều trị COVID-19.
KCDC sẽ xét nghiệm 400 mẫu bệnh phẩm từ những bệnh nhân COVID-19 đã bình phục để đánh giá khả năng miễn dịch. Quá trình này có thể mất đến vài tuần.
Khi được hỏi về khả năng tái nhiễm SARS-CoV-2, Tiến si Birx trả lời: "Trong sinh học, chúng ta không bao giờ muốn nói đến sự bất khả thi".
Theo chuyên gia này, có những trường hợp bệnh nhân hồi phục, sinh ra kháng thể nhưng vẫn khả năng những trường hợp cá biệt không như vậy vẫn có thể xảy ra.
"Ngoại lệ luôn xuất hiện, nhưng lúc này chúng tôi chưa có dấu hiệu nào cho thấy, đây là hiện tượng phổ biến", Tiến sĩ Birx nói.
MINH NGỌC
Bí ẩn người đàn ông tái nhiễm Covid-19 tới 3 lần  Người đàn ông 68 tuổi ở Trung Quốc đã mắc Covid-19 theo một cách tồi tệ hơn bất cứ ai, khi tái nhiễm căn bệnh chết người này tới 3 lần, theo tờ The Age của Úc. Lấy mẫu xét nghiệm Covid-19. Cụ thể, người đàn ông 68 tuổi ở Trung Quốc không được nêu tên đã nhiễm chủng virus corona mới (SARS-CoV-2)...
Người đàn ông 68 tuổi ở Trung Quốc đã mắc Covid-19 theo một cách tồi tệ hơn bất cứ ai, khi tái nhiễm căn bệnh chết người này tới 3 lần, theo tờ The Age của Úc. Lấy mẫu xét nghiệm Covid-19. Cụ thể, người đàn ông 68 tuổi ở Trung Quốc không được nêu tên đã nhiễm chủng virus corona mới (SARS-CoV-2)...
 Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43
Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Xung đột Nga - Ukraine trước bước ngoặt08:59
Xung đột Nga - Ukraine trước bước ngoặt08:59 Lãnh đạo Mỹ - Ukraine khẩu chiến kịch liệt08:41
Lãnh đạo Mỹ - Ukraine khẩu chiến kịch liệt08:41 'Ông Trump rất thất vọng về ông Zelensky, muốn Ukraine thỏa thuận khoáng sản 500 tỉ USD'09:08
'Ông Trump rất thất vọng về ông Zelensky, muốn Ukraine thỏa thuận khoáng sản 500 tỉ USD'09:08 Ông Trump sẽ đích thân kiểm kê kho vàng trị giá 425 tỉ USD của Mỹ09:43
Ông Trump sẽ đích thân kiểm kê kho vàng trị giá 425 tỉ USD của Mỹ09:43 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Đặc phái viên Mỹ hé lộ điều Nga - Ukraine phải làm để đạt thỏa thuận hòa bình07:56
Đặc phái viên Mỹ hé lộ điều Nga - Ukraine phải làm để đạt thỏa thuận hòa bình07:56 Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08
Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08 Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07
Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07 Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14
Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14Tiêu điểm
Tin đang nóng
Tin mới nhất

Nga đánh giá vòng đàm phán mới với Mỹ thiết thực và thực chất

Hiệu ứng TikTok phá vỡ bình yên ở vương quốc chim cánh cụt Nam Cực

Nga, Trung Quốc nhấn mạnh mối quan hệ đối thoại đặc biệt

TikTok mạnh tay đầu tư 8,8 tỷ USD vào Thái Lan

Israel triển khai các hạn chế tại 'Núi Đền' trong tháng lễ Ramadan

Hàn Quốc hạn chế du khách thăm làng cổ Bukchon

Iraq và Liên hợp quốc thảo luận về việc rút phái bộ UNAMI

Hàn Quốc đẩy mạnh hoạt động tiếp xúc cấp chính phủ với Mỹ

Canada điều tra mạng X sử dụng dữ liệu cá nhân trái phép

Tín hiệu tích cực tại biên giới Mỹ - Mexico

Hé lộ 'bệnh lạ' gây chết người ở CHDC Congo

'Gió đổi chiều' với các sàn giao dịch tiền điện tử ở Mỹ
Có thể bạn quan tâm

Mỹ nhân Việt đóng phim nào flop thảm phim đó, tiếc cho nhan sắc đẹp ngất ngây lòng người
Hậu trường phim
23:59:38 28/02/2025
Nam Thư đã bí mật sinh con?
Sao việt
23:56:58 28/02/2025
Drama bủa vây 2 mỹ nam đình đám hậu chia tay: 1 người liên tục "đu bám" người cũ, fan phát hiện chi tiết dối trá
Sao châu á
23:46:08 28/02/2025
Công bố cuộc gọi cầu cứu ám ảnh trong vụ vợ chồng nam diễn viên hàng đầu tử vong bất thường cùng chú chó cưng
Sao âu mỹ
23:04:55 28/02/2025
Lộ bằng chứng Lisa (BLACKPINK) được biểu diễn tại Oscar nhờ bạn trai tỷ phú?
Nhạc quốc tế
22:09:43 28/02/2025
RHYDER lần đầu làm 1 chuyện gây sốc
Nhạc việt
22:05:23 28/02/2025
Thấy người đàn ông bị mắc kẹt dưới gầm ô tô, hàng chục người dân Đắk Lắk có hành động bất ngờ
Netizen
22:05:17 28/02/2025
 8 bé nhiễm nCoV ở nhà trẻ Nhật Bản
8 bé nhiễm nCoV ở nhà trẻ Nhật Bản Romania bắt đầu nới lỏng các biện pháp phong tỏa sau ngày 15/5
Romania bắt đầu nới lỏng các biện pháp phong tỏa sau ngày 15/5

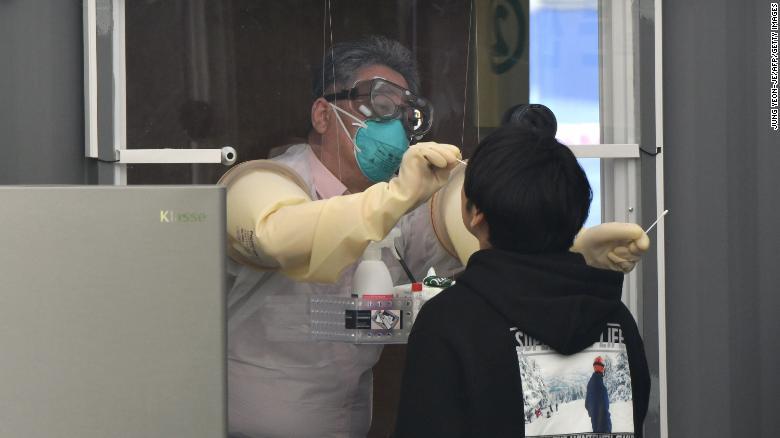

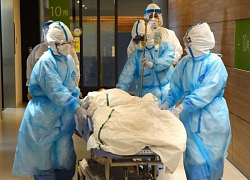 Nhật Bản tăng vọt số ca mắc Covid-19 do chọn sai chiến lược?
Nhật Bản tăng vọt số ca mắc Covid-19 do chọn sai chiến lược? Phát hiện chủng virus corona mới trên dơi ở Ấn Độ
Phát hiện chủng virus corona mới trên dơi ở Ấn Độ Nga: Thuốc tẩy giun Ivermectin có hiệu quả tốt trong điều trị COVID-19
Nga: Thuốc tẩy giun Ivermectin có hiệu quả tốt trong điều trị COVID-19 Bệnh nhân người Pháp: 'Tôi cảm kích các bác sĩ Việt Nam'
Bệnh nhân người Pháp: 'Tôi cảm kích các bác sĩ Việt Nam' Cuộc chiến với Covid-19 qua lời kể của bệnh nhân đầu tiên ở Philippines
Cuộc chiến với Covid-19 qua lời kể của bệnh nhân đầu tiên ở Philippines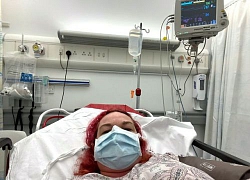 Bệnh nhân Covid-19 ở Anh cảm thấy như "nuốt phải thủy tinh" và "đang bốc cháy"
Bệnh nhân Covid-19 ở Anh cảm thấy như "nuốt phải thủy tinh" và "đang bốc cháy" Phẫu thuật không gây mê, bác sĩ khiến người phụ nữ tử vong
Phẫu thuật không gây mê, bác sĩ khiến người phụ nữ tử vong
 CNN: Tổng thống Trump sắp được trao quyền lực lớn để trục xuất người nhập cư bất hợp pháp
CNN: Tổng thống Trump sắp được trao quyền lực lớn để trục xuất người nhập cư bất hợp pháp
 Kỳ thú hiện tượng "Thất tinh liên châu" - 7 hành tinh hội tụ hiếm gặp, ở Việt Nam quan sát được không?
Kỳ thú hiện tượng "Thất tinh liên châu" - 7 hành tinh hội tụ hiếm gặp, ở Việt Nam quan sát được không? Ầm ĩ nhất MXH: Thiều Bảo Trâm bị hội chị em "quay lưng", Hải Tú chỉ là nạn nhân?
Ầm ĩ nhất MXH: Thiều Bảo Trâm bị hội chị em "quay lưng", Hải Tú chỉ là nạn nhân? Đình chỉ cô giáo đang giờ thi viết đáp án lên bảng cho học sinh chép
Đình chỉ cô giáo đang giờ thi viết đáp án lên bảng cho học sinh chép Bài văn tả ông hàng xóm của học sinh lớp 5 bị cô giáo chấm 4 điểm kèm lời phê "phụ huynh cần xem lại", dân mạng cãi nhau ầm ĩ
Bài văn tả ông hàng xóm của học sinh lớp 5 bị cô giáo chấm 4 điểm kèm lời phê "phụ huynh cần xem lại", dân mạng cãi nhau ầm ĩ Quá khứ xấu hổ của Doãn Hải My bị công khai, Đoàn Văn Hậu nhận hình phạt lạnh lẽo từ bà xã
Quá khứ xấu hổ của Doãn Hải My bị công khai, Đoàn Văn Hậu nhận hình phạt lạnh lẽo từ bà xã Tình trạng hiện tại của chồng Hàn Từ Hy Viên gây sốc
Tình trạng hiện tại của chồng Hàn Từ Hy Viên gây sốc Mẹ nuôi tiết lộ bí mật, cô gái Pháp tìm thấy bố mẹ Việt sau 6 ngày
Mẹ nuôi tiết lộ bí mật, cô gái Pháp tìm thấy bố mẹ Việt sau 6 ngày Bạn gái Bạch Kính Đình được nhắc tên liên tục khi phim "Khó dỗ dành" gây sốt
Bạn gái Bạch Kính Đình được nhắc tên liên tục khi phim "Khó dỗ dành" gây sốt Nữ nghệ sĩ đình đám đã bán nốt biệt thự 70 tỷ ở Việt Nam
Nữ nghệ sĩ đình đám đã bán nốt biệt thự 70 tỷ ở Việt Nam Nửa đêm, mẹ Bắp bất ngờ tung "sao kê online", nói rõ lý do không thể về Việt Nam trong 4 tháng tới
Nửa đêm, mẹ Bắp bất ngờ tung "sao kê online", nói rõ lý do không thể về Việt Nam trong 4 tháng tới Người mẹ nguy kịch vì bị con trai tạt xăng dã man: "Tôi không bao giờ giận con..."
Người mẹ nguy kịch vì bị con trai tạt xăng dã man: "Tôi không bao giờ giận con..."
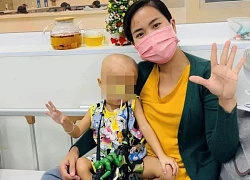 Mẹ Bắp lên tiếng về chiến dịch gây quỹ trên Give.Asia và mối quan hệ với gia đình chồng cũ
Mẹ Bắp lên tiếng về chiến dịch gây quỹ trên Give.Asia và mối quan hệ với gia đình chồng cũ Mẹ bé Bắp: 'Ba mẹ ở quê đi chợ mua đồ nhưng không ai bán, nhà có gì ăn nấy'
Mẹ bé Bắp: 'Ba mẹ ở quê đi chợ mua đồ nhưng không ai bán, nhà có gì ăn nấy' Tình thế hiện tại của vợ chồng Công Vinh - Thuỷ Tiên
Tình thế hiện tại của vợ chồng Công Vinh - Thuỷ Tiên Chồng H'Hen Niê có 1 hành động chứng minh nàng Hậu là cô gái số hưởng của Vbiz!
Chồng H'Hen Niê có 1 hành động chứng minh nàng Hậu là cô gái số hưởng của Vbiz! Nóng: Báo Hàn "bắt gọn" Lee Jong Suk hẹn hò Moon Ga Young, chuyện tình với IU đã toang?
Nóng: Báo Hàn "bắt gọn" Lee Jong Suk hẹn hò Moon Ga Young, chuyện tình với IU đã toang? Mỹ nhân Việt đổi đời chỉ nhờ 1 cái bĩu môi, cả body lẫn nhan sắc đều thăng hạng đỉnh cao sau 8 năm
Mỹ nhân Việt đổi đời chỉ nhờ 1 cái bĩu môi, cả body lẫn nhan sắc đều thăng hạng đỉnh cao sau 8 năm