Cuộc sống hiện tại của bệnh nhi Việt Nam đầu tiên được ghép phổi
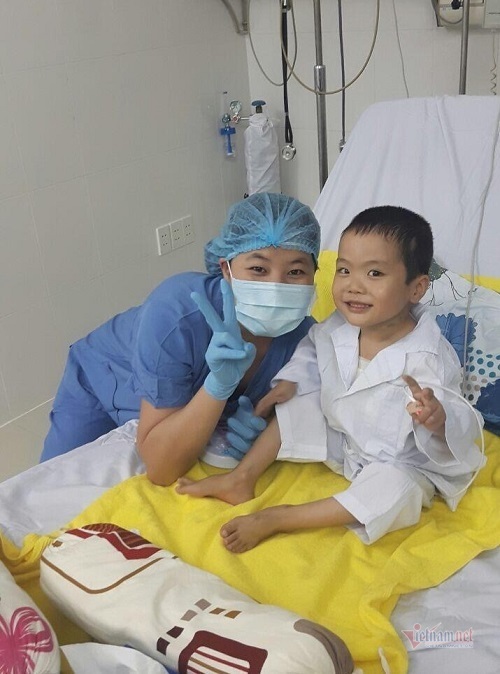
Gần 4 năm kể từ khi ca ghép phổi được tiến hành, cháu Bình hiện đã khỏe mạnh, đi lại, sinh hoạt như những đứa trẻ bình thường khác.
Bình tíu tít, cười nói rộn cả một góc phòng tại Trung tâm Nội hô hấp, Bệnh viện Quân y 103. Cậu bé 10 tuổi dõng dạc chào từng bác sĩ, điều dưỡng có mặt tại Trung tâm, không nhầm tên một ai.
Điều dưỡng Trần Hoài Nam vừa trở về từ chuyến công tác nơi đảo xa, đã không gặp Bình trong gần 4 năm. Thế mà cậu bé vẫn chạy lại ôm chầm, líu ríu: “Con chào bác Nam”.
Mỗi khi rảnh rỗi, Bình đều cùng mẹ quay trở lại Trung tâm Nội hô hấp để gặp các cô chú y bác sĩ. Với cậu bé, nơi đây như mái nhà thứ 2 của mình. Từ một đứa trẻ gầy gò, tím tái, không còn nhiều cơ hội sống, cậu bé đã hồi sinh diệu kỳ. Mẹ Bình bảo, cả gia đình chị như đang có một cuộc đời mới.
Bình rất thân với các cô chú bác sĩ tại Trung tâm Nội hô hấp
Cháu Ly Chương Bình (sinh năm 2010, quê huyện Quản Bạ, Hà Giang), từng mắc bệnh phổi mãn tính giai đoạn cuối, là bệnh nhi đầu tiên tại Việt Nam được ghép phổi, cũng là trường hợp đầu tiên nhận thùy phổi từ người cho sống.
Gần 4 năm kể từ tháng 2/2017, khi ca ghép phổi được tiến hành, cháu Bình hiện đã khỏe mạnh, đi lại, sinh hoạt như những đứa trẻ bình thường khác.
Sau khi hồi phục, Bình và mẹ được các bác sĩ tạo điều kiện cho ở tại khu nhà tập thể của Học viện Quân y để tiện cho việc cấp thuốc và khám định kỳ. Mẹ của Bình được nhận vào làm công nhân tại Trung tâm sản xuất thuốc của Bệnh viện, trong khi đó cháu Bình cũng được gửi gắm theo học ở một trường tiểu học cách đó không xa.
Bác sĩ Phạm Thị Kim Nhung, Trung tâm Nội hô hấp, Bệnh viện Quân y 103 cho biết, hiện tại cứ 3 tháng 1 lần, Bình sẽ được tái khám để kiểm tra lại chức năng hô hấp, chiều cao, cân nặng; tiến hành các xét nghiệm công thức máu, sinh hóa máu, chụp X quang phổi và định lượng nồng độ thuốc ức chế miễn dịch để điều chỉnh nếu cần.
Ngoài ra, hàng ngày, cháu vẫn phải duy trì 2 loại thuốc ức chế miễn dịch. Thuốc thường cấp theo tháng và điều chỉnh liều tùy vào sự cải thiện của cháu.
Bác sĩ Nhung chụp hình cùng cháu Bình
Đến tận thời điểm hiện tại, chị Phàn Thị Tâm (dân tộc Dao, sinh năm 1993) vẫn không thể giấu được sự xúc động khi nhắc lại quãng hành trình đã trải qua cùng con.
Chị Tâm chia sẻ, ngay từ thời điểm Bình được 1 tháng, cháu đã thường xuyên có biểu hiện ho, thở khò khè. Theo kinh nghiệm truyền miệng, gia đình đi hái thuốc Nam cho con uống, nhưng không thấy cải thiện.
Đến khi Bình được 3 tuổi, các triệu chứng nặng dần, chị Tâm đưa con đi khám mới biết cháu bị giãn phế quản bẩm sinh. Từ thời điểm ấy, người mẹ trẻ ôm con chạy chữa khắp các bệnh viện.
4 năm liên tiếp sau đó, cuộc sống của cháu Bình gắn với phòng bệnh. Người chồng ở quê ở nhà làm nương rẫy lo kinh tế, chỉ có chị Tâm ở viện chăm con. Theo thời gian, bệnh tình của cháu ngày một nặng.
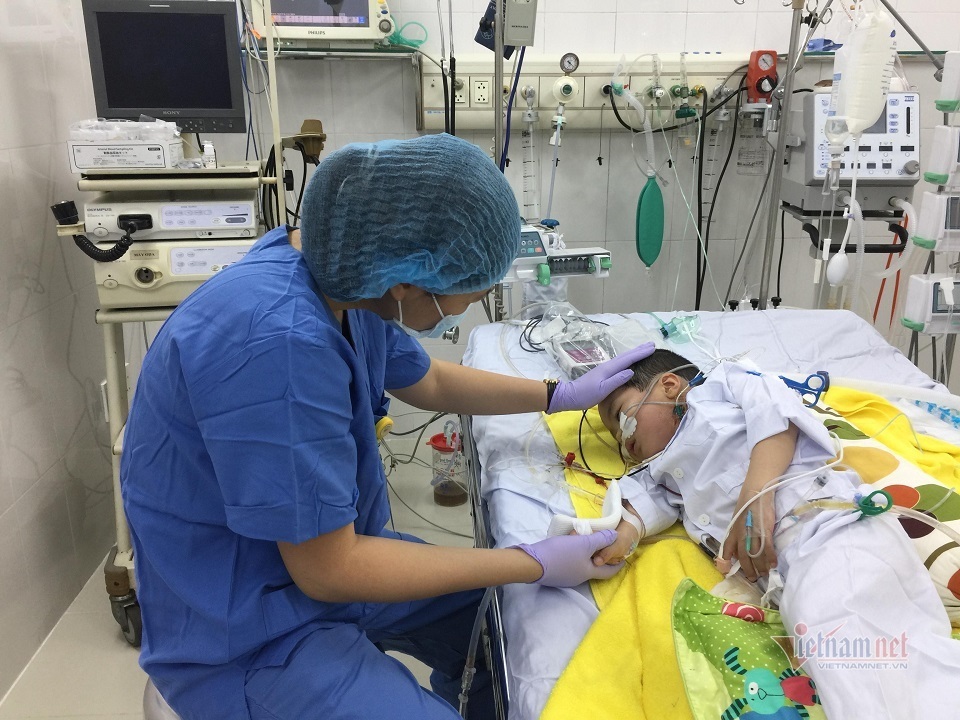
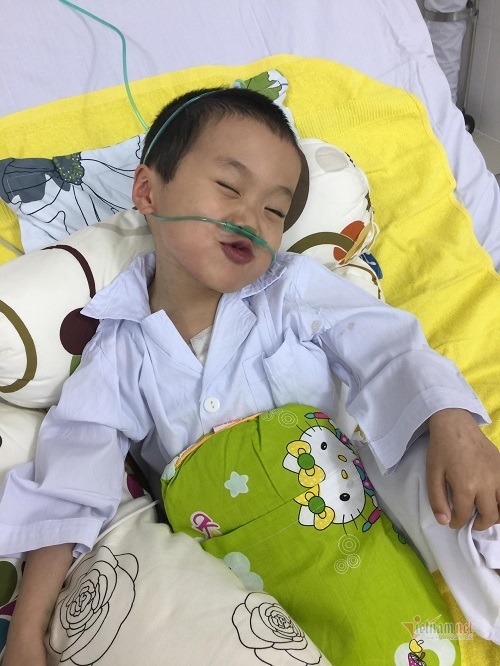
Cuối năm 2016, Bình đã ở giai đoạn cuối của bệnh. Cháu gầy gò, xanh xao, môi tím tái, hầu như chỉ có thể ngồi trên giường vì đi lại vài bước lại thấy khó thở, rút lõm lồng ngực.
Video đang HOT
Chị Tâm không giấu được những giọt nước mắt khi nhắc lại những khó khăn đã trải qua
“Mẹ ơi đừng khóc”, Bình thủ thỉ.
Bác sĩ Phạm Thị Kim Nhung chia sẻ, thời điểm ấy, kết quả khám sàng lọc cho thấy 2 bên phổi của cháu bé đều rỗ như tổ ong, chức năng trao đổi khí rất kém. Nếu không được ghép phối, lẽ tất yếu, cháu không thể duy trì cuộc sống.
Ngày 21/2/2017, ca ghép phổi lịch sử cho bệnh nhi đầu tiên tại Việt Nam được tiến hành. Ca ghép sẽ lấy 2 thùy phổi từ người cho sống, 1 từ bố ruột, 1 từ bác ruột để thay thế cho cả hai lá phổi của cháu bé.
Kíp nhân viên y tế khoảng 100 người được huy động, cùng lúc tiến hành 3 cuộc mổ. 3 kíp phối hợp linh hoạt theo một kịch bản chính xác được định sẵn, có Ban chỉ đạo gồm GS.TS Đỗ Quyết, Giám đốc Học viện Quân y và GS.TS Trần Viết Tiến, Giám đốc Bệnh viện Quân y 103 trực tiếp điều hành.
Sau 10 giờ căng thẳng, đúng 19h, ca phẫu thuật thành công, các bệnh nhân được đưa về phòng hồi sức sau mổ tiếp tục theo dõi.
Bác sĩ Phạm Thị Kim Nhung cho biết, để đề phòng các tình xuống xấu, 1 kíp trực “hùng hậu” gồm cả chuyên gia Nhật Bản, Ban chỉ đạo, bác sĩ gây mê hồi sức, phẫu thuật viên, bác sĩ hô hấp thay phiên nhau 24/24 để theo dõi từng diễn biến của bệnh nhân.
Người bố và người bác của cháu bé đều có sức khỏe tốt sau mổ. Tuy nhiên, với Bình, khoảng 2 giờ sau khi được chuyển tới phòng hồi sức, cháu đột ngột rơi vào tình trạng giảm oxy máu. Đây là tình huống đặc biệt nghiêm trọng, có thể làm mất chức năng phổi ghép khiến bệnh nhân tử vong.
“Kíp trực đã phát hiện kịp thời và ngay lập tức xử lý. Sau khoảng 1 giờ cấp cứu, cháu đã ổn định trở lại”, bác sĩ Nhung chia sẻ.
Ngày thứ hai sau ca ghép phổi, bệnh nhi đã rút được ống nội khí quản
Ngày thứ 2 sau mổ, Bình đã tỉnh táo trở lại, có thể rút ống nội khí quản, đặt thở oxy lưu lượng cao. Ngày thứ 4 sau mổ, cháu đặt được những bước chân đầu tiên xuống sàn, dù cơ thể còn khá yếu, cần các bác sĩ dìu.
Đến tuần thứ 2, Bình được dừng hẳn thở oxy, chức năng phổi, khả năng trao đổi oxy rất tốt. Cậu bé có thể tự vận động nhẹ nhàng như đi bộ và tập các động tác hô hấp liệu pháp. Giai đoạn sau này, khi vết mổ ổn định, cậu bé rất hào hứng với các bài tập vận động.
“Thậm chí, cháu còn chống đẩy thắng cả các bác bệnh nhân lớn tuổi”, bác sĩ Nhung cười nhớ lại.
Cháu Bình sau ca ghép 2 tuần, rất nhí nhảnh, đáng yêu
Cậu con trai bé bỏng mạnh khỏe trở lại là niềm hạnh phúc khôn cùng với người mẹ trẻ. Chị Tâm chia sẻ, từ ngày con mắc bệnh, chị chưa có nổi một ngày không lo nghĩ, buồn tủi.
“Tôi đã từng rất tuyệt vọng, sợ hãi, nhưng các bác sĩ đã đem đến cho gia đình tôi hy vọng. Chúng tôi giờ đây như được sống một cuộc đời mới”, chị Tâm xúc động, nói.
Từ ngày Bình khỏe lại, căn phòng nhỏ của hai mẹ con luôn đầy ắp tiếng cười. Cậu bé lanh lợi, đáng yêu, thỉnh thoảng lại chạy đến ôm mẹ, thủ thỉ: “Con yêu mẹ nhất nhà”. Chỉ cần được nhìn thấy con, mọi mệt mỏi của chị Tâm dường như tan biến hết.
Mong ước lớn nhất của chị Tâm hiện tại là con dần dần cải thiện, ổn định hoàn toàn để hai mẹ con được trở về quê, đoàn tụ cùng đại gia đình.
Cuộc sống của chị Tâm giờ đây tràn ngập tiếng cười vì con đã khỏe mạnh trở lại
Do phải điều trị bệnh suốt một khoảng thời gian dài, Bình năm nay 10 tuổi nhưng mới chỉ học lớp 2. Cậu bé thích nhất môn Toán và Tiếng Việt. Bình thủ thỉ, cháu ước mơ sau này được trở thành bác sĩ để chữa bệnh cho mọi người, như các cô chú bác sĩ cháu yêu.
5 ca ghép phổi thành công của Việt Nam
Việt Nam đã thực hiện thành công 5 ca ghép phổi, trong đó một ca ghép từ người hiến còn sống, bốn ca từ người chết não.
Trong số này, Bệnh viện Việt - Đức thực hiện 3 ca, Bệnh viện Trung ương Quân đội 108 và Bệnh viện Quân y 103 mỗi viện một ca. Các cuộc phẫu thuật đều diễn ra tại Hà Nội.
Giáo sư Trần Bình Giang, Giám đốc Bệnh viện Việt - Đức, cho biết để thực hiện ghép phổi các bác sĩ phải lựa chọn đánh giá tình trạng phổi của người cho, người nhận rất chặt chẽ. Sau ghép, việc chăm sóc để phổi ghép đủ khỏe, đủ chức năng cũng rất khó, bởi ngay khi được cắt ra phổi bị tổn thương nên nguy cơ nhiễm trùng cao hơn các tạng khác.
"Ghép phổi là kỹ thuật ghép tạng khó nhất", bác sĩ Trần Bình Giang cho biết.
Ghép phổi từ người hiến tặng còn sống
Ngày 21/2/2017, lần đầu tiên Việt Nam tiến hành ghép phổi từ người cho sống, do các bác sĩ Bệnh viện Quân y 103 phối hợp với các chuyên gia Nhật Bản thực hiện.
Bệnh nhi 7 tuổi bị giãn phế quản bẩm sinh, suy hô hấp, được ghép cả hai lá phổi từ người hiến là bố và bác ruột. Mỗi người tặng bé một phần phổi của mình để tạo thành hai lá phổi cho con. Trong ca ghép này, tỷ lệ hòa hợp rất cao. Các bác sĩ cắt lấy thùy phổi dưới của người tặng để thay thế cả hai lá phổi cho trẻ. Cuộc mổ thành công sau 11 giờ.
Sau phẫu thuật, các chỉ số sinh tồn đều ổn định. Hiện tại sức khỏe bé hoàn toàn khỏe mạnh. Theo chuyên gia của Nhật, sau khi được ghép phổi, bé có thể sống đến 60, 70 thậm chí 80 tuổi.
Ghép phổi từ người hiến chết não
Ngày 26/2/2018, từ nguồn tạng hiến tặng của người đàn ông đã chết não, Bệnh viện Trung ương Quân đội 108 ghép hai phổi cứu sống bệnh nhân Trần Ngọc Hanh, 54 tuổi, bị bệnh phổi tắc nghẽn giai đoạn cuối. Đây là ca ghép phổi từ người cho chết não lần đầu tiên tại Việt Nam.
Trong vòng 8 giờ, 20 y bác sĩ tham gia ca ghép phổi với sự hỗ trợ của các chuyên gia hàng đầu về gây mê hồi sức và ghép phổi của Pháp, Bỉ. Ca phẫu thuật thành công.
Hậu phẫu, bệnh nhân Hanh cho biết sức khỏe phục hồi 70-80%, tự thở được, tập phục hồi chức năng. Hiện tại, anh khỏe hơn trước nhiều, có thể đi lại sinh hoạt bình thường.
Anh Trần Ngọc Hanh, 54 tuổi, hồi phục sau khi tiến hành ca ghép phổi. Ảnh: Bệnh viện cung cấp
Các chuyên gia nhận định, thông thường, nếu lấy tạng từ người còn sống, các bác sĩ chủ động miếng ghép, tính toán được trước các thông số, đo đạc phổi, làm vệ sinh... Người nhận tạng ít bị các biến chứng nhiễm khuẩn. Khi ghép tạng từ người chết não, bác sĩ hoàn toàn bị động trong quy trình chuẩn bị. Nguy cơ nhiễm trùng vì vậy cao hơn và quá trình kiểm tra không thể chắc chắn hoàn toàn.
Hai ca ghép đa tạng đặc biệt
Hai ca ghép đều do các bác sĩ Bệnh viện Việt Đức thực hiện. Ca đầu tiên ngày 12/12/2018, từ hai phổi cùng trái tim, gan, hai quả thận của bệnh nhân chết não được ghép thành công cho 5 người.
Bệnh nhân được ghép hai phổi là thiếu niên Nguyễn Văn Đức, 17 tuổi, đang điều trị trong tình trạng gần như toàn bộ tổ chức phổi bị tiêu biến, không còn hoạt động. Nếu không được ghép phổi, bệnh nhân sẽ tử vong. Ca ghép phổi kết thúc sau 14 tiếng.
Gần một năm sau ghép, bệnh nhân được xuất viện, hiện đang sống khỏe mạnh tại quê nhà Hải Dương.
Tháng 8/2019, Bệnh viện Việt Đức thực hiện thành công đồng thời ghép hai phổi, tim, gan, hai quả thận của người hiến cho 5 bệnh nhân. Ca mổ lấy - ghép hai phổi diễn ra liên tục trong gần 15 giờ, là ca ghép hai phổi từ người cho chết não thứ hai tại Bệnh viện Hữu nghị Việt Đức và là ca thứ ba của Việt Nam.
Bệnh nhân nhận phổi là Ngô Văn Khương, 33 tuổi. Cuối năm 2019, bệnh nhân có thể tự làm được việc nhà như bơm nước rửa sân, tưới rau, chăm cây cối... Đặc biệt, anh còn lái được xe máy lần đầu tiên sau cả chục năm ốm đau.
Anh Khương khi tái khám tại Bệnh viện Hữu nghị Việt Đức, tháng 12/2019. Ảnh: Thảo My.
Vừa sửa tim vừa ghép phổi
Ngày 25/12/2019, các bác sĩ Bệnh viện Hữu nghị Việt Đức lần đầu tiên thực hiện thành công ca phẫu thuật sửa tim và ghép phổi đồng thời, từ nguồn tạng của thanh niên 19 tuổi chết não.
Nữ bệnh nhân 30 tuổi mắc bệnh tim bẩm sinh giai đoạn cuối. Nếu không được ghép phổi, người bệnh sớm tử vong do suy chức năng tim - phổi. Các bác sĩ đánh giá kỹ lưỡng chức năng tim của bệnh nhân, chỉ phẫu thuật khi chắc chắn tim phục hồi sau đó và bệnh nhân có đủ sức khỏe để chịu đựng ca đại phẫu kéo dài.
Ca mổ ghép phổi diễn ra trong 12 giờ, thành công.
Bệnh nhân tái khám tại Bệnh viện Hữu nghị Việt Đức ngày 13/2. Ảnh:Bệnh viện cung cấp.
Đến tháng 2/2020, bệnh nhân có thể tham gia vào công việc kinh doanh của gia đình, chủ động ăn uống, tắm rửa và tập luyện nhẹ nhàng trong nhà. Bệnh nhân chia sẻ: "Sức khỏe của tôi cải thiện hơn nhiều kể từ ngày xuất viện, tôi cảm thấy rất vui".
Hành trình kỳ diệu điều trị cho bé sinh non chỉ nặng... 600g  Cậu bé sinh non chỉ nặng vỏn vẹn 600g. Kết thúc quá trình 72 ngày điều trị, bé hoàn toàn tự thở được và đạt cân nặng 1.700g. Sản phụ Đoàn Thị Trang Nhung (SN 1981, trú tại Hoàng Mai, Hà Nội) hiện cơn chuyển dạ dù mới ở tuần thai thứ 26. Ngày 4/3, em bé được sinh ra tại bệnh viện...
Cậu bé sinh non chỉ nặng vỏn vẹn 600g. Kết thúc quá trình 72 ngày điều trị, bé hoàn toàn tự thở được và đạt cân nặng 1.700g. Sản phụ Đoàn Thị Trang Nhung (SN 1981, trú tại Hoàng Mai, Hà Nội) hiện cơn chuyển dạ dù mới ở tuần thai thứ 26. Ngày 4/3, em bé được sinh ra tại bệnh viện...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17
Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52
Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52 Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09
Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32Tiêu điểm
Tin đang nóng
Tin mới nhất
Stress và bệnh đái tháo đường

Uống rượu có diệt được virus cúm?

Vì sao đàn ông giảm tuổi thọ khi độc thân?
Khắc phục bất lợi của thuốc tránh thai

Dinh dưỡng cải thiện các triệu chứng của hội chứng Sjgren

Chủ động phòng, chống bệnh dại

Trầm cảm sau sinh có liên quan đến những thay đổi trong não khi mang thai
Ngày càng nhiều người trẻ mất ngủ mãn tính

Mang chó dại đi cho, người chủ nuôi bị phơi nhiễm bệnh
Chế phẩm probiotic an toàn dùng cho người
Triglyceride máu cao cũng làm tăng nguy cơ đột quỵ và bệnh tim
Bật báo động đỏ cứu sống nhiều ca bệnh nguy kịch
Có thể bạn quan tâm

Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả
Thế giới
20:29:24 10/03/2025
Trai đẹp nổi tiếng mẫu mực nhất showbiz bị tố "ngủ lang" chỉ sau 1 tháng được cho là đã cầu hôn bạn gái?
Sao châu á
20:25:17 10/03/2025
Nghẹn ngào khoảnh khắc Lê Phương đưa 1 người đặc biệt đến tiễn biệt nghệ sĩ Quý Bình
Sao việt
20:13:58 10/03/2025
Ronaldo gây bão MXH: "Bạn không giống tôi, bạn xấu quá!"
Sao thể thao
19:59:45 10/03/2025
Bắt nhóm đối tượng chuyên trộm tiền công đức ở Nam Định
Pháp luật
19:59:41 10/03/2025
Thu Quỳnh lên tiếng về chi tiết nhầm thoại trong phim "Cha tôi, người ở lại"
Hậu trường phim
18:03:46 10/03/2025
Khoảnh khắc cậu bé núp sau bức tường khiến gần 2 triệu người thót tim hồi hộp
Netizen
18:01:43 10/03/2025
"Cha tôi, người ở lại" tập 10: Việt bị côn đồ hành hung, bố ruột đến cứu
Phim việt
17:18:17 10/03/2025
 Cơ thể xuất hiện “1 đỏ, 2 vàng, 1 đen”: Dấu hiệu mắc ung thư gan
Cơ thể xuất hiện “1 đỏ, 2 vàng, 1 đen”: Dấu hiệu mắc ung thư gan Một số đồ uống bổ dưỡng thay thế cà phê vào mỗi sáng
Một số đồ uống bổ dưỡng thay thế cà phê vào mỗi sáng







 Nếu cơ thể xuất hiện "1 chậm 2 lồi 3 nhiều", cảnh báo bệnh phổi đang tìm đến bạn
Nếu cơ thể xuất hiện "1 chậm 2 lồi 3 nhiều", cảnh báo bệnh phổi đang tìm đến bạn Vấp đồ chơi của cháu, cụ bà té gãy xương sườn
Vấp đồ chơi của cháu, cụ bà té gãy xương sườn Người có phổi xấu, 3 vị trí này trên cơ thể sẽ chuyển sang màu đen
Người có phổi xấu, 3 vị trí này trên cơ thể sẽ chuyển sang màu đen Những điều cần biết về vaccine viêm não Nhật Bản
Những điều cần biết về vaccine viêm não Nhật Bản Thói quen không ngờ 'giết chết' phổi, nhiều người Việt làm hàng ngày
Thói quen không ngờ 'giết chết' phổi, nhiều người Việt làm hàng ngày PGS. TS Nguyễn Tiến Quyết: Ghép phổi đã khó, điều trị sau ghép khó gấp bội
PGS. TS Nguyễn Tiến Quyết: Ghép phổi đã khó, điều trị sau ghép khó gấp bội Giải độc gan bằng thực phẩm lành mạnh tại nhà
Giải độc gan bằng thực phẩm lành mạnh tại nhà Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này
Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh
Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám
Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị
Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM
Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng 7 điều không nên khi uống trà xanh
7 điều không nên khi uống trà xanh Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Tân Hoa hậu Miss Global 2025 từng bị Thanh Hằng "chỉnh" vì khoe vòng 3 quá mức, Hà Hồ cũng "ngại giùm"
Tân Hoa hậu Miss Global 2025 từng bị Thanh Hằng "chỉnh" vì khoe vòng 3 quá mức, Hà Hồ cũng "ngại giùm" Hạt Dẻ khiến tất cả bất ngờ!
Hạt Dẻ khiến tất cả bất ngờ!
 Loạt nghi vấn hôn nhân của Thái Thiếu Phân rạn nứt
Loạt nghi vấn hôn nhân của Thái Thiếu Phân rạn nứt
 Đây là mỹ nữ showbiz khiến nam thần Thơ Ngây cấu kết xã hội đen, lập cả kế hoạch đòi 3,1 tỷ
Đây là mỹ nữ showbiz khiến nam thần Thơ Ngây cấu kết xã hội đen, lập cả kế hoạch đòi 3,1 tỷ Xét xử vụ cháy chung cư mini làm chết 56 người: Chủ tòa nhà khai gì?
Xét xử vụ cháy chung cư mini làm chết 56 người: Chủ tòa nhà khai gì?
 Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?"
Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?" Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ
Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ "Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence
"Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence "Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
"Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
 Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão!
Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão! Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa
Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa Học sinh tiểu học tả mẹ "uốn éo trên giường" khiến cư dân mạng ngượng chín mặt: Đọc đến đoạn kết thì ai cũng ngã ngửa
Học sinh tiểu học tả mẹ "uốn éo trên giường" khiến cư dân mạng ngượng chín mặt: Đọc đến đoạn kết thì ai cũng ngã ngửa Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh
Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh