Cuộc cách mạng chữa ung thư không cần hóa trị
Khi phát hiện bị ung thư vú, bác sĩ da liễu Seema Doshi hoảng sợ, may mắn bà là một trong những bệnh nhân chỉ phải dùng thuốc trị bệnh mà không cần vào hóa chất.
“ Thế giới của tôi đảo lộn. Tôi đã nghĩ ‘Xong rồi, mình phải làm hóa trị”, người phụ nữ 46 tuổi kể lại cảm xúc ở thời điểm chẩn đoán. Song bà đã lầm.
Doshi là một trong số những bệnh nhân may mắn được hưởng thành quả của cuộc cách mạng thầm lặng trong điều trị ung thư vú, mục tiêu là giảm số người phải làm hóa trị. Tiến sĩ Gabriel Hortobagyi, chuyên gia tại Trung tâm Ung thư MD Anderson ở Houston , cho biết trong nhiều thập kỷ, hóa trị được coi là lựa chọn căn bản xử lý khối u vú và nhiều bệnh ung thư khác.
Tuy nhiên, theo dữ liệu từ nhiều nguồn và ý kiến của bác sĩ, số bệnh nhân làm hóa trị đã giảm dần theo thời gian. Xét nghiệm di truyền đánh giá được liệu hóa trị có phải liệu pháp tối ưu hay không. Thực tế, uống thuốc là sự lựa chọn tốt hơn đối với nhiều người. Tùy theo tình trạng bệnh ung thư, ngày càng nhiều bác sĩ sẵn sàng loại bỏ các hình thức chữa bệnh vô ích.
Kết quả, mỗi năm, hàng nghìn người không phải trải qua giai đoạn hóa trị đáng sợ, kèm rụng tóc, buồn nôn, mệt mỏi, có khả năng gây tổn thương vĩnh viễn cho tim và dây thần kinh. Giảm thiểu hóa trị cũng được ghi nhận ở một số bệnh ung thư khác, như ung thư phổi – nguyên nhân gây tử vong phổ biến nhất ở Mỹ.
Tuy nhiên, các lựa chọn thay thế hóa trị không phân bổ đồng đều, phần nhiều phụ thuộc vào bệnh viện và từng bác sĩ. Đối với một số bệnh nhân may mắn, mọi thứ đã thay đổi. Hiện, dù chỉ định hóa trị, bác sĩ thường kê ít thuốc trong thời gian ngắn hơn.
Bác sĩ da liễu Seema Doshi (giữa), 46 tuổi, cùng hai con trai. Ảnh: NY Times
Tiến sĩ Lisa Carey, chuyên gia ung thư vú tại Đại học Bắc Carolina, cho biết: “Câu chuyện đã khác hoàn toàn”. Còn tiến sĩ Robert Vonderheide, chuyên gia ung thư phổi Đại học Pennsylvania, nhớ lại ngày đầu hành nghề, khoảng 20 năm về trước.
“Chủ đề hội chẩn khi ấy là ‘Nên cho bệnh nhân dùng hai hay ba loại hóa trị?’”, ông kể lại. Thậm chí, các nhà khoa học còn thử nghiệm lâm sàng xem 4 liệu trình hóa trị có hiệu quả hơn hay không.
“Giờ thì chúng tôi có thể gặp bệnh nhân ung thư phổi giai đoạn cuối và chỉ định ‘Không hóa trị”, ông nói.
Video đang HOT
Các hướng dẫn điều trị ung thư vú của Viện Ung thư Quốc gia cách đây 30 năm rất khắc nghiệt: hóa trị cho khoảng 95% bệnh nhân.
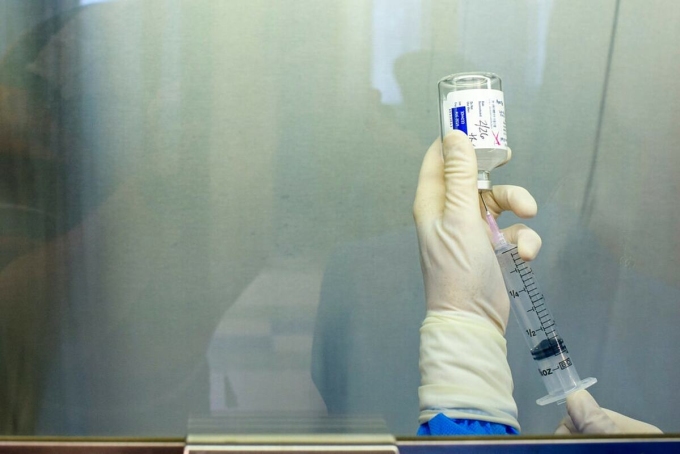
Sự thay đổi bắt đầu cách đây khoảng 15 năm, khi thuốc điều trị ung thư vú Herceptin được chấp thuận, trở thành giải pháp cho khoảng 30% bệnh nhân có một loại protein đặc biệt trên bề mặt khối u. Nó được dùng song song hóa trị, giảm một nửa nguy cơ tái phát và tử vong vì ung thư vú.
Theo nghiên cứu, Herceptin hiệu quả khi sử dụng độc lập, không cần kết hợp hóa trị và giúp cải thiện bệnh đáng kể. Đây là thời điểm giới y khoa bắt đầu “phá bỏ định kiến” về hóa trị trong chữa bệnh ung thư.
Song thay đổi liệu pháp tồn tại từ lâu là điều khó khăn. Tiến sĩ Hortobagyi nhận định kê giảm lượng thuốc cũng là quyết định “đáng sợ”.
“Việc điều trị nối tiếp điều trị với lời hứa nếu bổ sung thuốc, kết quả có thể cải thiện, dễ dàng hơn rất nhiều”, ông nói.
Nhân viên y tế chuẩn bị thuốc ung thư Herceptin tại Maryland, Mỹ. Ảnh: NY Times
Nhiều năm trôi qua, ngày càng nhiều bác sĩ chuyên khoa ung thư thay đổi quan điểm, dựa trên nghiên cứu và thuốc mới. Khảo sát trên gần 3.000 phụ nữ từ năm 2013-2015 cho thấy việc sử dụng hóa trị trong giai đoạn đầu ung thư vú giảm từ 26% xuống còn 14%. Những người bị ung thư hạch bạch huyết, số liệu trình hoá trị giảm từ 81% xuống 64%.
Theo nghiên cứu gần hơn, thực hiện trên hơn 500 phụ nữ từ 60 tuổi trở lên, số người được hóa trị trong giai đoạn 2012-2019 giảm từ 35% xuống còn 19%.
Công nghệ giải trình tự gene với chi phí thấp hơn đóng vai trò quan trọng trong sự thay đổi này. Công nghệ giúp bác sĩ kiểm tra khối u dễ dàng, xem liệu chúng có đáp ứng với các loại thuốc hay không. Các xét nghiệm di truyền có thể xem xét mảng protein trên tế bào ung thư, dự đoán chính xác bệnh nhân nào nên và không nên làm hóa trị.
Hiện có ít nhất 14 loại thuốc ung thư mới trên thị trường, ba loại được phê duyệt vào năm ngoái, hàng chục loại khác đang thử nghiệm lâm sàng, hàng trăm ứng viên ở giai đoạn phát triển ban đầu.
Một số bệnh nhân hưởng lợi từ việc điều trị hoàn toàn bằng thuốc, loại bỏ hóa trị. Thời gian sống sót trung bình của phụ nữ ung thư vú di căn sử dụng Herceptin tăng lên 20 tháng vào đầu những năm 1990, đến nay là khoảng 57 tháng. Một số người thuyên giảm sau khoảng 10-15 năm kể từ khi bắt đầu điều trị.
'Bài' vaccine, chi phí gấp 100 lần cho thuốc trị Covid-19
Nhiều bệnh nhân mắc Covid-19 do không chịu tiêm vaccine, đã chi phí điều trị bằng thuốc kháng thể đơn dòng có giá cao gấp 100 lần và khiến nguồn cung khan hiếm.
Lanson Jones, một vận động viên quần vợt tại Houston, chưa từng nghĩ minh sẽ mắc Covid-19. Không bị ảnh hưởng quá nhiều bởi đại dịch, ông từ chối tiêm vaccine vì nghĩ nó không tốt cho sức khỏe.
Song sau khi nhiễm virus, ông mất niềm tin vào khả năng tự miễn dịch của bản thân. Mũi tắc nghẽn, mất cảm giác thèm ăn, Jones bắt đầu tìm kiếm mọi hình thức điều trị để vượt qua căn bệnh ác mộng.
Ông tìm đến phương pháp kháng thể đơn dòng, loại thuốc lâu đời có tính thử nghiệm tương tự vaccine, dành cho người đã nhiễm bệnh. Tại Bệnh viện Giám lý Houston vào tháng này, người đàn ông 65 tuổi trở thành một trong hơn một triệu bệnh nhân tại Mỹ được truyền kháng thể, kể từ khi đại dịch bắt đầu.
Những người Mỹ còn hoài nghi vaccine tỏ ra nhiệt tình với liệu pháp, kiên nhẫn truyền dịch trong thời gian dài, sau khi từ chối tiêm chủng có giá thấp hơn 100 lần. Điều này khiến bác sĩ kinh ngạc. Các đơn thuốc bùng nổ nhanh chóng vào mùa hè, lên đến hơn 168.000 liều mỗi tuần vào cuối tháng 8, tăng từ 27.000 liều vào tháng 7. Chính quyền Joe Biden thậm chí cảnh báo các bang vì nguồn cung quốc gia đang giảm dần.
Giữa cơn bão tin giả của hội nhóm chống vaccine, kháng thể đơn dòng trở thành loại thuốc Covid-19 hiếm hoi được chấp nhận rộng rãi. Nó được quảng bá bởi cả bác sĩ và MC truyền hình, song việc phụ thuộc quá nhiều vào liệu pháp kháng thể khiến số người chết tăng cao, lên hơn 2.000 mỗi ngày.
"Những người bạn yêu thương, tin tưởng, không nói bất cứ thứ gì tiêu cực về nó (liệu pháp kháng thể). Trong khi xung quanh vaccine chỉ toàn điều tiêu cực về tác dụng phụ và tốc độ phát triển nhanh chóng", ông Jones nói.
Các nhà khoa học cho rằng nâng cao tỷ lệ tiêm chủng sẽ làm giảm nhu cầu điều trị bằng kháng thể, vốn tốn kém (2.100 USD một liều) ngay từ đầu. Quá trình truyền dịch mất khoảng một tiếng rưỡi, bao gồm cả thời gian theo dõi sau đó. Người bệnh cũng cần có y tá túc trực, trong khi đột ngũ y tế đã chịu nhiều áp lực.
Tiến sĩ Christian Ramers, chuyên gia bệnh truyền nhiễm kiêm trưởng bộ phận y tế dân số tại Trung tâm Sức khỏe Gia đình San Diego, cho biết: "Nó làm tắc nghẽn nguồn lực. Một số loại vaccine 20 USD có thể ngăn ngừa gần như tất cả điều này". Ông cho rằng thúc đẩy biện pháp kháng thể trong khi bài xích vaccine "giống như đầu tư bảo hiểm ôtô mà không lắp phanh".
Dù vậy, kháng thể đơn dòng vẫn là biện pháp hữu ích với những người đã mắc Covid-19. Thuốc từng được sử dụng cho cựu Tổng thống Donald Trump khi ông nhiễm virus vào cuối năm ngoái. Kháng thể do hãng Regeneron và Eli Lilly phát triển đã được chứng minh là làm giảm 70% triệu chứng và nguy cơ nhập viện. Người bệnh chỉ cần truyền dịch một lần, thuốc chứa các bản sao kháng thể chống lại nCoV được tạo ra trong phòng thí nghiệm, tương tự miễn dịch tự nhiên của con người.
Cả bác sĩ và bệnh nhân đều không chú ý đến phương pháp này trong mùa đông năm ngoái. Song nhiều bệnh viện và trung tâm y tế hiện đã tăng cường cung cấp dịch vụ, biến phòng nha khoa, khu điều trị lưu động thành trung tâm truyền dịch. Ở những bang như Texas, các ca phẫu thuật không khẩn cấp bị hoãn lại, nhường chỗ và nguồn nhân lực cho bệnh nhân Covid-19 truyền kháng thể.
Một yếu tố thúc đẩy nhu cầu bệnh nhân, gồm cả người không tin tưởng vaccine, là những câu chuyện truyền miệng về khả năng phục hồi kỳ diệu sau điều trị.
"Người bệnh bảo 'Tôi bị Covid-19, tôi muốn điều trị bằng cách này, tôi đã được bạn bè và người thân mách cho. Giờ thì mọi thứ lan truyền chóng mặt", Jennifer Berry, giám đốc điều dưỡng của Houston Methodist, cho biết.
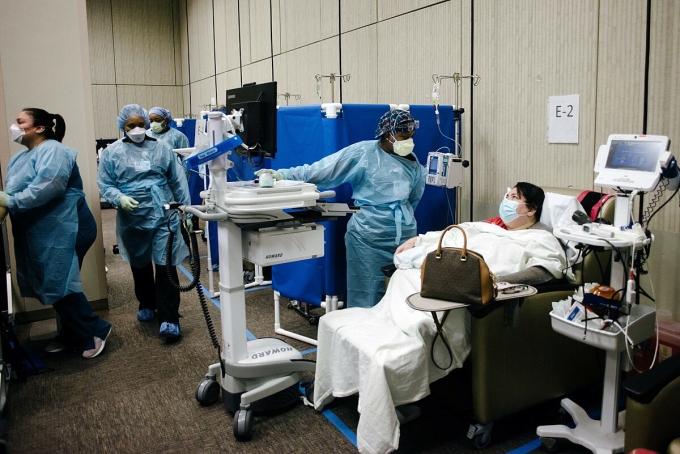
Tại đây, các y tá thực hiện gần 1.100 lần điều trị trên 8 địa điểm trong tuần đầu tháng 9, nhiều hơn gấp đôi so với mùa đông năm ngoái. Bệnh viện giảm thời gian trung bình giữa các lần đặt thuốc và truyền dịch từ ba ngày xuống còn hai ngày trong tháng này, giúp bệnh nhân chống nhiễm trùng tốt hơn. Do đón quá nhiều bệnh nhân nặng, một bệnh viện đã phải chuyển phòng truyền kháng thể đơn dòng đến trung tâm thương mại.
Bệnh nhân được truyền kháng thể đơn dòng tại Houston Methodist, tháng 9/2021. Ảnh: NY Times
Dù vậy, nhiều người vẫn không thể tiếp cận điều trị. Do yêu cầu nhân viên và địa điểm, liệu pháp không thể tiến hành tại một số khu vực, chẳng hạn vùng nông thôn thiếu thốn phòng khám chuyên biệt.
Theo tiến sĩ Ramers, tại San Diego, một số bệnh viện lớn đã quyết định không sử dụng kháng thể đơn dòng vì phức tạp hậu cần. Những bệnh nhân giàu có, bảo hiểm loại tốt đã săn lùng liệu pháp tại các phòng khám được công quỹ tài trợ. Một số y tá được tiến sĩ Ramers thuê để giám sát điều trị kháng thể đã nghỉ việc để chuyển sang vị trí được trả lương cao hơn ở khu hồi sức tích cực đang quá tải.
Trong số 2,4 triệu liều kháng thể đơn dòng phân phối ra toàn quốc, ít nhất 1,1 triệu liều đã được sử dụng. Khó có thể xác định lượng thuốc còn trên kệ vì báo cáo chưa đầy đủ. Song nguồn cung liên bang dần khan hiếm do nhu cầu tăng vọt từ một số bang miền Nam, nơi tỷ lệ tiêm chủng thấp.
Bệnh viện ở Bắc Carolina cần khoảng 15.000 liều kháng thể mỗi tuần, theo cơ quan y tế, nhiều gấp đôi so với lượng hàng do chính phủ liên bang phân bổ. Các phòng khám ở Florida thiếu khoảng 41.000 liều trong đợt hàng mới nhất.
Nhiều bác sĩ cảnh báo phương pháp kháng thể đơn thuần, dù hiệu quả, vẫn không thể theo kịp đợt bùng phát mới. Trong khi vaccine bảo vệ vô số người, một liều truyền dịch chỉ giúp điều trị cho một bệnh nhân. Liệu pháp phải được thực hiện trong vòng 10 ngày kể từ khi có triệu chứng, chúng vô ích với hầu hết các bệnh nhân nhập viện. Việc nhận kháng thể một lần cũng không còn hiệu quả nếu một người tái nhiễm nCoV.
Điều trị ung thư dạ dày bằng phương pháp nào?  Ung thư dạ dày phát hiện ở giai đoạn sớm, thậm chí bác sĩ có thể tiến hành hớt lớp niêm mạc tổn thương qua nội soi. Ở các giai đoạn tiếp theo, ung thư dạ dày có nhiều phương pháp điều trị khác nhau. Ung thư dạ dày là một trong những bệnh ung thư thường gặp ở cả hai giới, cũng...
Ung thư dạ dày phát hiện ở giai đoạn sớm, thậm chí bác sĩ có thể tiến hành hớt lớp niêm mạc tổn thương qua nội soi. Ở các giai đoạn tiếp theo, ung thư dạ dày có nhiều phương pháp điều trị khác nhau. Ung thư dạ dày là một trong những bệnh ung thư thường gặp ở cả hai giới, cũng...
 Bắt khẩn cấp 4 đối tượng YouTuber ẩu đả, gây rối trật tự công cộng03:38
Bắt khẩn cấp 4 đối tượng YouTuber ẩu đả, gây rối trật tự công cộng03:38 Vụ 2 anh em làm việc tốt nghi bị đánh dã man ở Bắc Ninh: Camera ghi cảnh trước va chạm01:44
Vụ 2 anh em làm việc tốt nghi bị đánh dã man ở Bắc Ninh: Camera ghi cảnh trước va chạm01:44 Hơn 2 giờ truy bắt đối tượng sinh năm 1995 sát hại Thiếu tá công an01:08
Hơn 2 giờ truy bắt đối tượng sinh năm 1995 sát hại Thiếu tá công an01:08 Người trình báo mất 30 cây vàng khi ngủ trên ô tô là 'vua kickboxing Việt Nam'09:55
Người trình báo mất 30 cây vàng khi ngủ trên ô tô là 'vua kickboxing Việt Nam'09:55 Tập đoàn Chị Em Rọt mới chỉ hoàn tiền cho 6 khách hàng09:04
Tập đoàn Chị Em Rọt mới chỉ hoàn tiền cho 6 khách hàng09:04 Thông tin Chính phủ chính thức "điểm mặt" Độ Mixi, nội dung bài viết gây xôn xao02:43
Thông tin Chính phủ chính thức "điểm mặt" Độ Mixi, nội dung bài viết gây xôn xao02:43 Cựu quan chức Mỹ cảnh báo sau khi ông Trump ra lệnh bắn tàu từ Venezuela07:57
Cựu quan chức Mỹ cảnh báo sau khi ông Trump ra lệnh bắn tàu từ Venezuela07:57 Hoàng gia bác yêu cầu giải tán quốc hội, Thái Lan chuẩn bị bầu thủ tướng mới09:08
Hoàng gia bác yêu cầu giải tán quốc hội, Thái Lan chuẩn bị bầu thủ tướng mới09:08 Bồ Đào Nha tuyên bố quốc tang sau thảm kịch tàu điện00:59
Bồ Đào Nha tuyên bố quốc tang sau thảm kịch tàu điện00:59 Trung Đông chưa yên tiếng súng08:00
Trung Đông chưa yên tiếng súng08:00 Cựu Tổng thống Mỹ Biden phẫu thuật ung thư da09:16
Cựu Tổng thống Mỹ Biden phẫu thuật ung thư da09:16Tiêu điểm
Tin đang nóng
Tin mới nhất

Phát hiện chấn thương thận qua 3 dấu hiệu điển hình
Đi trên cỏ rậm rạp, nam thanh niên bị rắn hổ mang cắn
WHO đưa các thuốc ung thư và tiểu đường quan trọng vào danh sách thuốc thiết yếu

Can thiệp thành công cho bé gái 14 tuổi mắc tim bẩm sinh
Gắp thành công dị vật đâm thủng ruột non cho bệnh nhân

5 thời điểm không nên uống nước chè xanh

11 thực phẩm giàu sắt nên bổ sung vào chế độ ăn cho người thiếu máu do thiếu sắt

Nhịn ăn có thật sự giúp cơ thể thải độc?

ARV Chìa khóa giảm lây truyền HIV từ mẹ sang con

15 loại đồ uống giúp cơ thể tràn đầy năng lượng buổi sáng

Sàng lọc bẩm sinh giúp bảo vệ trái tim trẻ
Nhập viện cấp cứu vì 'bài thuốc dân gian' chữa rết cắn
Có thể bạn quan tâm

Chấn động Cbiz: Rộ tin 1 mỹ nam cổ trang hàng đầu vừa tử vong vì ngã lầu
Sao châu á
12:04:33 11/09/2025
Hoa hậu Tiểu Vy, Thanh Thủy khác lạ trong bộ ảnh với Kỳ Duyên
Phong cách sao
11:47:27 11/09/2025
Bờ biển Đà Nẵng trước thách thức liên tục bị xói lở
Tin nổi bật
11:36:24 11/09/2025
Bố mẹ vợ sống cùng 3 năm mà không bỏ ra 1 đồng, ngày mẹ tôi ốm nhập viện, hành động của họ khiến tôi ân hận
Góc tâm tình
11:23:37 11/09/2025
Cristiano Ronaldo xuất sắc nhất mọi thời đại
Sao thể thao
11:11:39 11/09/2025
Tử vi 12 chòm sao thứ Năm ngày 11/9/2025: Tài lộc rực rỡ cho Sư Tử, Thiên Bình
Trắc nghiệm
11:07:37 11/09/2025
Tranh cãi khán giả hời hợt khi Rosé lập kỷ lục VMAs, đến đồng nghiệp còn không đứng dậy ôm chúc mừng
Nhạc quốc tế
11:03:26 11/09/2025
11 tính năng đưa iPhone 17 Pro vươn tầm flagship mới, thách thức các đối thủ
Đồ 2-tek
11:02:44 11/09/2025
Luật sư: Bị cáo Phạm Thái Hà tối đi ngủ phải đeo mặt nạ dưỡng khí
Pháp luật
11:01:26 11/09/2025
Du lịch nông thôn: 'Điểm tựa' cho bà con vùng cao ở Tuyên Quang
Du lịch
10:50:59 11/09/2025
 Cách xông phòng ở, nơi làm việc ngừa Covid-19
Cách xông phòng ở, nơi làm việc ngừa Covid-19 Bộ Y tế đề nghị tăng tốc tiêm chủng do vaccine sắp về số lượng lớn
Bộ Y tế đề nghị tăng tốc tiêm chủng do vaccine sắp về số lượng lớn
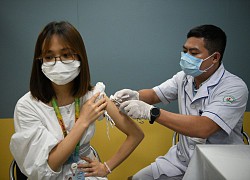 Bệnh nhân ung thư có nên chọn vaccine để tiêm?
Bệnh nhân ung thư có nên chọn vaccine để tiêm? Ung thư vòm họng: Dấu hiệu nhận biết và cách tầm soát
Ung thư vòm họng: Dấu hiệu nhận biết và cách tầm soát Mang gen đột biến từ mẹ, người phụ nữ mắc hai bệnh ung thư
Mang gen đột biến từ mẹ, người phụ nữ mắc hai bệnh ung thư Để hóa trị ung thư không còn là may rủi: Xét nghiệm máu này chỉ mất 24 giờ để dự đoán sự hiệu quả của thuốc đích
Để hóa trị ung thư không còn là may rủi: Xét nghiệm máu này chỉ mất 24 giờ để dự đoán sự hiệu quả của thuốc đích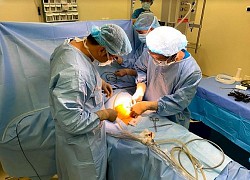 Phẫu thuật thành công thoát vị bẹn cho người có nhiều bệnh nền 71 tuổi
Phẫu thuật thành công thoát vị bẹn cho người có nhiều bệnh nền 71 tuổi
 Ung thư - điểm yếu dễ bị Covid-19 tấn công
Ung thư - điểm yếu dễ bị Covid-19 tấn công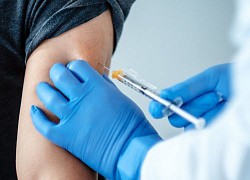 Điều gì sẽ xảy ra khi tiêm vắc-xin COVID-19 nếu bạn mắc bệnh mạn tính?
Điều gì sẽ xảy ra khi tiêm vắc-xin COVID-19 nếu bạn mắc bệnh mạn tính? Chế độ dinh dưỡng cho người bệnh ung thư máu
Chế độ dinh dưỡng cho người bệnh ung thư máu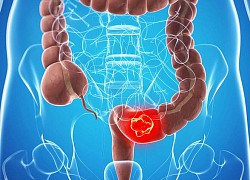 Đi ngoài ra máu, người phụ nữ đi khám phát hiện ung thư thể hiếm gặp
Đi ngoài ra máu, người phụ nữ đi khám phát hiện ung thư thể hiếm gặp Bất lợi qua trung gian miễn dịch của thuốc trị ung thư nội mạc tử cung
Bất lợi qua trung gian miễn dịch của thuốc trị ung thư nội mạc tử cung Người phụ nữ bị ung thư thể hiếm gặp
Người phụ nữ bị ung thư thể hiếm gặp Chuyên gia hướng dẫn cách xử trí tai nạn do ong đốt
Chuyên gia hướng dẫn cách xử trí tai nạn do ong đốt Trà chanh gừng - Thức uống dân dã, công dụng bất ngờ
Trà chanh gừng - Thức uống dân dã, công dụng bất ngờ Cứu sống người phụ nữ có khối u 'khủng' bị xoắn, nguy cơ vỡ
Cứu sống người phụ nữ có khối u 'khủng' bị xoắn, nguy cơ vỡ 2 sai lầm khi tập luyện hại gan, thận, tim
2 sai lầm khi tập luyện hại gan, thận, tim Bệnh nhân 19 tuổi nguy kịch vì căn bệnh tưởng chỉ trẻ em mắc
Bệnh nhân 19 tuổi nguy kịch vì căn bệnh tưởng chỉ trẻ em mắc 7 lầm tưởng phổ biến về đau cơ sau tập luyện và cách ngăn ngừa
7 lầm tưởng phổ biến về đau cơ sau tập luyện và cách ngăn ngừa Cô gái tử vong sau 5 ngày phát hiện đau họng, bác sĩ chỉ ra 5 dấu hiệu cần đi khám ngay
Cô gái tử vong sau 5 ngày phát hiện đau họng, bác sĩ chỉ ra 5 dấu hiệu cần đi khám ngay TPHCM: Bình gas mini ở quán nhậu phát nổ nửa đêm, nhiều người bỏng đen mặt
TPHCM: Bình gas mini ở quán nhậu phát nổ nửa đêm, nhiều người bỏng đen mặt Lời khai của bà chủ phòng khám nha khoa Tuyết Chinh hành hung khách hàng
Lời khai của bà chủ phòng khám nha khoa Tuyết Chinh hành hung khách hàng Bố qua đời sau một ngày nói hiến tạng cho mẹ, bé gái 11 tuổi nghẹn ngào
Bố qua đời sau một ngày nói hiến tạng cho mẹ, bé gái 11 tuổi nghẹn ngào Bắt khẩn cấp chủ nha khoa Tuyết Chinh hành hung khách hàng ở TPHCM
Bắt khẩn cấp chủ nha khoa Tuyết Chinh hành hung khách hàng ở TPHCM Ca sĩ Quốc Kháng tự xưng là cháu lãnh đạo cấp cao, nhận 7 tỷ "chạy án"
Ca sĩ Quốc Kháng tự xưng là cháu lãnh đạo cấp cao, nhận 7 tỷ "chạy án" 6 năm còng lưng gánh nợ, vợ ngã quỵ khi chồng buông câu phũ phàng
6 năm còng lưng gánh nợ, vợ ngã quỵ khi chồng buông câu phũ phàng Gái quê lên phố làm diễn viên, lấy thiếu gia, ly hôn sau 3 năm: Hôn nhân đứt gánh nhưng dạy con thì chuẩn chỉnh!
Gái quê lên phố làm diễn viên, lấy thiếu gia, ly hôn sau 3 năm: Hôn nhân đứt gánh nhưng dạy con thì chuẩn chỉnh! 10 nữ thần dao kéo đẹp nhất Hàn Quốc: Park Min Young bét bảng chẳng oan, hạng 1 là tuyệt tác suốt 22 năm
10 nữ thần dao kéo đẹp nhất Hàn Quốc: Park Min Young bét bảng chẳng oan, hạng 1 là tuyệt tác suốt 22 năm Tuổi già, tôi quyết bán nhà 4 tỷ để vào viện dưỡng lão dù có hai con trai thành đạt
Tuổi già, tôi quyết bán nhà 4 tỷ để vào viện dưỡng lão dù có hai con trai thành đạt Mỹ: Chấn động vụ nữ nghệ sĩ trẻ Ukraine bị sát hại trên tàu điện
Mỹ: Chấn động vụ nữ nghệ sĩ trẻ Ukraine bị sát hại trên tàu điện Hoa hậu Kỳ Duyên và Thiên Ân cuối cùng cũng công khai?
Hoa hậu Kỳ Duyên và Thiên Ân cuối cùng cũng công khai? Vén màn hệ sinh thái "đẻ ra trứng vàng" của "nữ đại gia quận 7": Sự thật chồng là Tổng giám đốc VB Group, vợ sản xuất phim doanh thu hàng trăm tỷ đồng?
Vén màn hệ sinh thái "đẻ ra trứng vàng" của "nữ đại gia quận 7": Sự thật chồng là Tổng giám đốc VB Group, vợ sản xuất phim doanh thu hàng trăm tỷ đồng? Truyện cổ tích thời hiện đại: Gặp lại mối tình đầu sau 16 năm ở quán mì, cặp đôi đính hôn sau chưa đầy một tuần
Truyện cổ tích thời hiện đại: Gặp lại mối tình đầu sau 16 năm ở quán mì, cặp đôi đính hôn sau chưa đầy một tuần Danh tính người phụ nữ lớn hơn 12 tuổi lên truyền hình nói về thông tin yêu ca sĩ Phi Hùng
Danh tính người phụ nữ lớn hơn 12 tuổi lên truyền hình nói về thông tin yêu ca sĩ Phi Hùng Vệ sĩ lớn tuổi lên tiếng về thông tin là chồng Mỹ Tâm, có con chung
Vệ sĩ lớn tuổi lên tiếng về thông tin là chồng Mỹ Tâm, có con chung Cô gái lén lút làm điều này ở tiệm nail, rồi ngang nhiên đặt hàng trên Shopee
Cô gái lén lút làm điều này ở tiệm nail, rồi ngang nhiên đặt hàng trên Shopee Mỹ nhân đang làm bẽ mặt Lưu Diệc Phi và nửa showbiz bị cô lập đến thương, hóa ra đây là mặt tối tàn khốc của Cbiz!
Mỹ nhân đang làm bẽ mặt Lưu Diệc Phi và nửa showbiz bị cô lập đến thương, hóa ra đây là mặt tối tàn khốc của Cbiz! Mỹ nhân nổi tiếng nhất Mưa Đỏ: Nhan sắc mướt mắt mê hoặc 6 triệu fan, không biết khen sao cho đủ
Mỹ nhân nổi tiếng nhất Mưa Đỏ: Nhan sắc mướt mắt mê hoặc 6 triệu fan, không biết khen sao cho đủ YouTuber chuyên vào vai 'Chủ tịch giả nghèo và cái kết' vừa bị khởi tố là ai?
YouTuber chuyên vào vai 'Chủ tịch giả nghèo và cái kết' vừa bị khởi tố là ai?