Chúng ta thực sự biết những gì về nguy cơ tái nhiễm Covid-19?
Kể từ khi bắt đầu đại dịch Covid-19, đã có những báo cáo lẻ tẻ về bệnh nhân bị tái nhiễm SARS-CoV-2. Tuy nhiên đến nay mới có bằng chứng cụ thể chứng minh khả năng tái nhiễm virus.
Một bệnh nhân nam đã khỏi Covid-19 vào tháng 3 lại có kết quả dương tính tại một địa điểm sàng lọc ở sân bay trong tháng này khi trở về Hồng Kông.
Theo bài báo của các nhà nghiên cứu tại Đại học Hồng Kông, việc giải trình tự bộ gen của virus cho thấy người đàn ông này đã bị nhiễm hai biến thể di truyền khác nhau của SARS-CoV-2 và do đó đã được xác nhận là bị tái nhiễm, mặc dù các tác giả đã không trình bày dữ liệu để loại trừ nhiễm chéo, có thể dễ dàng xảy ra trong các phòng thí nghiệm xử lý nhiều mẫu lâm sàng chứa các biến thể virus khác nhau. Sau đó, đã có thêm 2 trường hợp tái nhiễm được báo cáo ở Hà Lan và Bỉ, mặc dù chưa có dữ liệu nào để xác nhận những phát hiện này.
Nhưng đây không phải là lý do để báo động. Bạn không thể biết liệu điều gì đó có sẽ tác động lớn đến đại dịch hay không chỉ bằng việc xem xét những trường hợp đơn lẻ, hoặc thậm chí là một số ít trường hợp. Maria Van Kerkhove, người đứng đầu đơn vị virus mới tại Tổ chức Y tế Thế giới, nhấn mạnh rằng điều này cần được nghiên cứu ở cấp độ quần thể trước khi đưa ra bất kỳ kết luận xa hơn nào. Hiện tại, có rất ít bằng chứng cho thấy tình trạng tái nhiễm là phổ biến.
Vậy chúng ta có thể rút ra được gì về tái nhiễm từ các báo cáo ca bệnh này cùng với những dữ liệu tương đối ít ỏi từ đó? Không nhiều. Nhưng bây giờ chúng ta có thể bắt đầu xem nó phù hợp như thế nào với các bằng chứng khác về khả năng tái nhiễm và miễn dịch với SARS-CoV-2 và phát triển các giả thuyết sau đó có thể được kiểm tra trong các nghiên cứu lâm sàng nghiêm ngặt hơn hoặc trong các mô hình thực nghiệm.
Kháng thể và miễn dịch với SARS-CoV-2.
Kháng thể là các protein gắn với các kháng nguyên đặc hiệu, hoặc các protein của virus được nhận diện bởi hệ miễn dịch. Khi một kháng thể gắn với kháng nguyên của nó và làm cho virus không thể nhiễm vào, nó được gọi là kháng thể trung hòa. Có nhiều loại kháng thể khác nhau, nhưng loại có khả năng trung hòa nhất được gọi là IgG, vì vậy nó hay được đo lường nhất để xem liệu ai đó có đã phát triển đáp ứng kháng thể trung hòa hay chưa. Huyết thanh là thành phần lỏng của máu có chứa các kháng thể tuần hoàn. Nồng độ của các kháng thể trong máu được gọi là hiệu giá kháng thể.
Thông thường nhất, xét nghiệm PCR được sử dụng để chẩn đoán nhiễm SARS-CoV-2, phương pháp này phát hiện và khuếch đại trực tiếp một mảnh nhỏ của bộ gen virus. Nhưng xét nghiệm kháng thể, là loại phù hợp nhất ở đây, định lượng hiệu giá kháng thể. Một số cũng có thể xác định có bao nhiêu kháng thể trung hòa trong mẫu huyết thanh có thể bất hoạt SARS-CoV-2 đích thực hoặc virus cùng họ.
Ca tái nhiễm ở Hồng Kông cho thấy điều gì?
Bây giờ bài học về miễn dịch học đã hết, chúng ta có thể xem xét một số quan sát thú vị ở ca bệnh Hồng Kông.
Video đang HOT
Thứ nhất, bệnh nhân không có kháng thể IgG huyết thanh 10 ngày sau khi khởi phát triệu chứng. Điều này gợi ý rằng ở lần nhiễm trùng đầu tiên, khi đó bệnh nhân báo cáo các triệu chứng Covid-19 nhẹ, không kích hoạt phản ứng kháng thể trung hòa đặc biệt mạnh.
Điều này phù hợp với các báo cáo cho thấy hiệu giá kháng thể tương quan với mức độ nặng của bệnh tải lượng virus càng lớn, bệnh nhân càng ốm nặng và phản ứng kháng thể càng mạnh và có thể gợi ý rằng bệnh nhân hoàn toàn không có đáp ứng miễn dịch, hoặc ít nhất là phản ứng kháng thể rất yếu dưới ngưỡng phát hiện của xét nghiệm đã được sử dụng. Sự vắng mặt của các kháng thể huyết thanh không nhất thiết chứng tỏ sự vắng mặt của ký ức miễn dịch chức năng, vì các kháng thể không phải là chỉ dấu duy nhất của khả năng miễn dịch.
Điều này dẫn đến một quan sát thú vị thứ hai: Bệnh nhân hoàn toàn không có triệu chứng trong suốt quá trình nhiễm lần thứ hai, và sau đó, bệnh nhân có kháng thể IgG đối với protein nucleocapsid của SARS-CoV-2. Điều này có thể được giải thích là do sự hiện diện của ký ức miễn dịch hoặc các tế bào miễn dịch “ghi nhớ” virus từ lần nhiễm đầu tiên, ngay cả khi hiệu giá kháng thể quá thấp không thể phát hiện bằng xét nghiệm.
Trong bệnh cảnh này, ký ức miễn dịch không đủ mạnh để bất hoạt và ngăn chặn hoàn toàn nhiễm trùng, nhưng nó đủ để giảm thiểu bệnh. Điều này phù hợp với những gì chúng ta biết về cơ chế hoạt động của hệ miễn dịch: Sau khi phục hồi từ lần nhiễm trùng ban đầu, hiệu giá kháng thể thường giảm xuống mức nền, có thể quá thấp không phát hiện được, mặc dù vẫn có các tế bào B ghi nhớ tạo ra kháng thể. Akiko Iwasaki, chuyên gia virus và miễn dịch học tại Yale, nghiên cứu về SARS-CoV-2, gọi đây là “ví dụ kinh điển” về một hệ thống miễn dịch chức năng đáp ứng với mầm bệnh đã phơi nhiễm trước đó. Ngay cả khi miễn dịch có từ trước không hoàn toàn bảo vệ khỏi nhiễm trùng, nó vẫn được cho là làm giảm mức độ nặng của bệnh.
Ý nghĩa của các phát hiện trong kiểm soát đại dịch
Câu hỏi quan trọng nhất và có ý nghĩa nhất đối với việc kiểm soát đại dịch, là liệu những người bị tái nhiễm có thể lây virus sang người khác hay không. Nghiên cứu ở Hồng Kông không đo lường sự phát tán virus sau tái nhiễm, vì vậy không thể xác định liệu bệnh nhân có khả năng lây truyền virus sang cho người khác hay không dựa trên những dữ liệu này.
Bệnh nhân được cách ly sau khi xét nghiệm dương tính, vì vậy không có bằng chứng dịch tễ học nào cho thấy bệnh nhân này đã truyền SARS-CoV-2 cho bất kỳ ai khác trong lần nhiễm trùng thứ hai không có triệu chứng. Nếu những bệnh nhân bị tái nhiễm có thể lây lan virus, thì lây nhiễm trong cộng đồng có thể gia tăng nếu những trường hợp này không được phát hiện qua xét nghiệm. Khả năng phát hiện những trường hợp này có thể sẽ giảm hơn nữa do hướng dẫn mới của CDC Mỹ nói rằng mọi người không cần đi xét nghiệm trừ khi họ có triệu chứng, ngay cả khi đã tiếp xúc với ca nhiễm đã được xác nhận. Đó là lý do tại sao phải đưa ra ước tính rõ ràng hơn về tỷ lệ tái nhiễm. Nếu tái nhiễm là p hiếm gặp, thì có lẽ nó sẽ ít ảnh hưởng đến lây truyền trong cộng đồng hơn.
Không thấy các ca tái nhiễm trước thời điểm này có thể là do nó hiếm hoặc hiếm khi được phát hiện. Đã có nhiều báo cáo về tái nhiễm trong suốt đại dịch, nhưng những báo cáo này đều không được xác nhận.
Từ tháng 2, đã có những báo cáo về bệnh nhân “dương tính” rồi âm tính sau khi khỏi Covid-19 và sau đó lại dương tính. Hầu hết các trường hợp dương tính này được cho là do ARN virus còn sót lại, vật liệu di truyền SARS-CoV-2 được xét nghiệm phát hiện nhưng không phải lúc nào cũng tương ứng với sự hiện diện của virus lây nhiễm và có thể tồn tại trong nhiều tuần sau khi hồi phục.
Điều này đã được xác nhận bởi một nghiên cứu do CDC Hàn Quốc thực hiện vào tháng 5 trên hơn 200 trường hợp dương tính, chứng minh rằng những bệnh nhân dương tính lại không gây ra các cụm lây truyền mới, cũng như không phát tán virus gây nhiễm, và do đó có thể không nhiễm bệnh mặc dù xét nghiệm dương tính. Trong trường hợp ở Hồng Kông, tái nhiễm được xác nhận bằng cách giải trình tự toàn bộ bộ gen của virus thay vì phát hiện một phần nhỏ của vật liệu di truyền bằng xét nghiệm chẩn đoán và quan sát thấy toàn bộ trình tự bộ gen của virus là khác biệt trong mỗi đợt nhiễm.
Có ít báo cáo hơn về những người xét nghiệm dương tính trong hơn 4 tháng sau khi khỏi bệnh, mặc dù điều này có thể là do những người đã khỏi Covid-19 ít đi xét nghiệm vài tháng sau khi hết các triệu chứng hoặc sau khi có kết quả âm tính, hoặc nếu họ đã xét nghiệm kháng thể và có huyết thanh dương tính.
Tuy nhiên, nếu tái nhiễm gây ra Covid-19 nặng, thì cho đến nay vẫn chưa tìm thấy bằng chứng về điều đó. Với hơn 24 triệu trường hợp SARS-CoV-2 trên toàn thế giới, khả năng tái nhiễm có lẽ là rất hiếm nếu mãi đến bây giờ nó mới được quan sát thấy. Chúng ta cũng không thể loại trừ khả năng mẫu này có thể là dương tính giả do nhiễm chéo từ mẫu khác, trong trường hợp này, chúng ta vẫn đang chờ báo cáo xác nhận về tái nhiễm thực sự.
Cần nghiên cứu thêm về tác động của tái nhiễm với lây truyền và khả năng miễn dịch
Trong tương lai, nếu muốn hiểu bất cứ điều gì về tác động của tái nhiễm đối với lây truyền và khả năng miễn dịch, chúng ta phải thiết kế các nghiên cứu có thể giải quyết những câu hỏi này. Chúng ta cần hiểu mức độ phổ biến của nó và liệu những bệnh nhân tái nhiễm có bị Covid-19 nặng hay không, chúng ta cần xác định mối quan hệ của tái nhiễm với khả năng miễn dịch và cần đánh giá xem những bệnh nhân này có khả năng loại bỏ virus gây nhiễm và lây truyền SARS-CoV-2 sang người khác hay không. Không thể được thông tin này lấy từ một trường hợp duy nhất. Cho đến khi có bằng chứng cho thấy tái nhiễm là đáng lo ngại, chúng ta nên tập trung vào việc giảm nguy cơ lây nhiễm cho mọi người trong cộng đồng bất kể họ đã bị nhiễm SARS-CoV-2 hay chưa.
Miễn dịch với Covid-19 kéo dài bao lâu?
Một số bệnh, như bệnh sởi, sẽ chỉ nhiễm một lần và cho chúng ta khả năng miễn dịch suốt đời. Đối với những bệnh khác, như cúm, chúng ta phải tiêm ngừa năm này qua năm khác.
Tiêm vắc xin khi còn nhỏ có thể bảo vệ chống lại một số bệnh suốt đời.
Vậy tại sao chúng ta lại phát triển miễn dịch suốt đời đối với một số bệnh mà không phải với những bệnh khác? Và virus corona mới sẽ nằm ở đâu giữa những khả năng này?
Việc chúng ta có hình thành miễn dịch đối với một bệnh nào đó hay không sẽ phụ thuộc vào các kháng thể, là những protein mà cơ thể sản sinh ra để phản ứng với nhiễm trùng.
Kháng thể là một trong những hệ thống phòng thủ nổi tiếng nhất của cơ thể: Chúng bao phủ các tế bào xâm nhập và trong trường hợp lý tưởng, chúng ngăn chặn những kẻ xâm lược đó chiếm đoạt tế bào và nhân lên. Sau khi loại bỏ nhiễm trùng, lượng kháng thể thường giảm đi, nhưng ít nhất nó vẫn tồn tại với một lượng nhất định, sẵn sàng tăng cường sản xuất trở lại nếu căn bệnh đó lại tấn công lần nữa. Đó là lý do tại sao xét nghiệm kháng thể có thể cho biết liệu bạn đã bị nhiễm bệnh trong quá khứ hay chưa. Đó cũng là điều giúp chúng ta không bị bệnh lần thứ hai - thường là vậy.
Marc Jenkins, nhà miễn dịch học tại Đại học Y Minnesota, cho biết: "Cơ thể không thực sự quên. Thông thường, khi chúng ta bị tái nhiễm một bệnh, thì đó không phải là do cơ thể mất khả năng miễn dịch. Chúng ta bị tái nhiễm hoặc vì mầm bệnh đã đột biến và hệ thống miễn dịch không còn nhận ra nó, hoặc vì cơ thể có xu hướng đáp ứng miễn dịch thấp hơn nhiều", ông nói.
Ví dụ như cúm. Đây là một virus có thể thay đổi bộ gen một cách dễ dàng. Khi hệ miễn dịch tiêu diệt được một phiên bản này của vi rút, thì một phiên bản khác lại xuất hiện mà hệ thống miễn dịch của chúng ta không nhận ra. Không phải tất cả các loại virus đều biến đổi dễ dàng như vậy. Ví dụ, virus bại liệt không thể dễ dàng thay đổi bộ gen của nó. Đó là lý do tại sao chúng ta đã rất thành công trong việc (gần như) xóa sổ căn bệnh này.
Cảm lạnh thông thường và các loại virus khác thường không vượt qua được đường hô hấp trên, tái nhiễm không nhất thiết là vì chúng biến đổi nhanh, mà vì cơ thể chúng ta thường không tạo ra nhiều kháng thể chống lại những mầm bệnh này ngay từ đầu.
Mark Slifka, chuyên gia miễn dịch tại Trung tâm Nghiên cứu Linh trưởng Quốc gia Oregon, nói: "Cơ thể không lo lắng về đường hô hấp trên. Đó là những gì chúng ta đang thấy với các trường hợp COVID-19 nhẹ. Virus bám vào đường hô hấp trên, nơi cơ thể không coi nó như một mối đe dọa. Trong một nghiên cứu chưa xuất bản năm 2020 (nghĩa là chưa được bình duyệt) được công bố trong cơ sở dữ liệu MedRxiv, 10 trong số 175 bệnh nhân có các triệu chứng nhẹ đã hồi phục sau Covid-19 mà không phát triển các kháng thể có thể phát hiện được.
Với những bệnh không thuộc một trong hai loại này - có nghĩa là chúng không đột biến nhanh chóng và thường tạo ra phản ứng miễn dịch mạnh - thì miễn dịch có xu hướng kéo dài hơn.
Một nghiên cứu năm 2007 công bố trên tờ New England Journal of Medicne cho thấy sẽ mất hơn 200 năm để thậm chí một nửa số kháng thể của bạn biến mất sau khi bị nhiễm sởi hoặc quai bị. Nghiên cứu này cũng cho kết quả tương tự với virus Epstein-Barr, virus gây tăng bạch cầu đơn nhân. Tuy nhiên, đáp ứng kháng thể không phải lúc nào cũng kéo dài suốt đời.
Cũng nghiên cứu này cho thấy rằng chúng ta mất khoảng 50 năm để mất một nửa số kháng thể thủy đậu và 11 năm để mất một nửa số kháng thể uốn ván. Điều đó có nghĩa là nếu không được tiêm nhắc lại, về mặt lý thuyết bạn có thể bị nhiễm một trong những căn bệnh này khi trưởng thành.
Các nhà khoa học vẫn chưa rõ tại sao chúng ta duy trì phản ứng kháng thể lâu hơn đối với một số bệnh này so với những bệnh khác. Có thể một số trong đó là những bệnh phổ biến hơn, chẳng hạn như thủy đậu và tăng bạch cầu đơn nhân, thực ra tái nhiễm thường xuyên hơn chúng ta nhận ra, nhưng các kháng thể đã tiêu diệt bệnh trước khi chúng ta nhận thấy. Và trong những trường hợp đó, hệ thống miễn dịch sẽ hoạt động hết công suất hết lần này đến lần khác vì các đợt tái nhiễm. Jenkins lưu ý: Điều này duy trì tính cảnh giác miễn dịch. Ngược lại, "với uốn ván, chúng ta có lẽ rất hiếm khi bị phơi nhiễm, chúng ta không thường xuyên giẫm lên đinh [bẩn]."
Một số nhà khoa học khác chỉ ra rằng hệ miễn dịch của con người được huấn luyện để nhắm mục tiêu là những mầm bệnh có "dáng vẻ" nhất định, Slifka nói.
Vi khuẩn và virus thường là đối xứng với một mô hình lặp đi lặp lại của các protein trên bề mặt. (Ví dụ Covid-19 - một quả bóng với các gai cách đều nhau.) Một giả thuyết cho rằng chúng ta tạo ra phản ứng miễn dịch mạnh hơn và lâu dài hơn đối với các mầm bệnh có vẻ ngoài lặp đi lặp lại nhiều hơn.
Ví dụ, các kháng thể mà cơ thể sản sinh chống lại virus đậu mùa có cấu trúc lặp lại cao, tồn tại suốt đời. Uốn ván, tuy nhiên, không lặp đi lặp lại. Độc tố do vi khuẩn uốn ván tạo ra khiến chúng ta bị bệnh, chứ không phải bản thân vi khuẩn. Dựa trên lý thuyết này, có lẽ cơ thể chúng ta không được huấn luyện bài bản để nhắm mục tiêu là những protein đơn lẻ, bất đối xứng.
Vậy, liệu khả năng miễn dịch với virus corona mới - dù là từ nhiễm trùng hay vắc xin - sẽ tồn tại lâu dài giống như miễn dịch với bệnh đậu mùa, hay chúng ta sẽ cần một vắc xin mới hàng năm? Mặc dù đúng là một số người không tạo ra đáp ứng kháng thể mạnh, Jenkins vẫn hy vọng vào miễn dịch lâu dài.
Tất cả các bằng chứng về nhiễm trùng tự nhiên và từ các thử nghiệm vắc xin đều cho thấy hầu hết mọi người tạo ra các kháng thể trung hòa, loại kháng thể ngăn chặn virus xâm nhập vào tế bào. Và không giống như cúm, SARS-CoV-2 không đột biến nhanh chóng, Jenkins lưu ý.
Jenkins cho biết: "Loại virus này có các đặc điểm của virus mà chúng ta đã rất thành công trong việc tiêm chủng".
Miễn dịch cộng đồng không cần vaccine: Điều đáng lo ngại từ nghiên cứu ở khu ổ chuột Ấn Độ  "Nếu người dân ở Mumbai muốn có một nơi an toàn nhằm tránh lây nhiễm, có thể họ nên tới đó", chuyên gia Ấn Độ tuyên bố. Ảnh minh họa Miễn dịch cộng đồng hay dương tính giả? Tháng trước, các nhà nghiên cứu ở Mumbai, một trong những thành phố lớn nhất Ấn Độ, đã có một phát hiện bất ngờ. Trong...
"Nếu người dân ở Mumbai muốn có một nơi an toàn nhằm tránh lây nhiễm, có thể họ nên tới đó", chuyên gia Ấn Độ tuyên bố. Ảnh minh họa Miễn dịch cộng đồng hay dương tính giả? Tháng trước, các nhà nghiên cứu ở Mumbai, một trong những thành phố lớn nhất Ấn Độ, đã có một phát hiện bất ngờ. Trong...
 Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43
Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43 Xung đột Nga - Ukraine trước bước ngoặt08:59
Xung đột Nga - Ukraine trước bước ngoặt08:59 Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08
Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00
Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00 Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01
Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01 Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14
Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14 Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07
Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Ông Trump nổi giận, tương lai nào đang chờ đón ông Zelensky và Ukraine?01:38
Ông Trump nổi giận, tương lai nào đang chờ đón ông Zelensky và Ukraine?01:38 Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09
Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09Tiêu điểm
Tin đang nóng
Tin mới nhất
Bé trai 6 tuổi nguy kịch vì điện giật khi đang chơi đùa

Nhiều phụ nữ mang thai nhiễm cúm, hệ lụy ra sao?

5 không khi ăn xôi
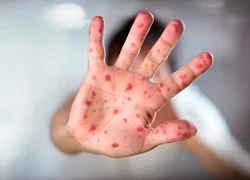
Bé gái phổi đông đặc do mắc cúm A và sởi: vì sao bệnh sởi ở trẻ có diễn biến nhanh và nặng?

Vì sao khoai lang được mệnh danh là siêu thực phẩm?

5 loại rau là kho canxi giúp xương chắc khỏe cho độ tuổi trung niên

Tin vui cho những người có thói quen ăn gừng và uống trà gừng

Bài thuốc từ cá ngựa bổ dưỡng, tăng cường sức khỏe

Nhiễm nấm đường ruột nguy hiểm như nào?

Ai không nên uống trà hoa cúc táo đỏ?
Bị chó cắn 1 năm, vết thương vẫn không liền

Bị chó nhà cắn, bé 7 tuổi mắc viêm não
Có thể bạn quan tâm

Mẹ bầu Vbiz gây xúc động với câu chuyện âm thầm giúp 1 bà mẹ đơn thân
Sao việt
17:03:13 04/03/2025
Trịnh Sảng tiêu tán sạch 1.000 tỷ, có tuyên bố gây sốc sau vụ bị tố làm "sugar baby" của đại gia lừa đảo
Sao châu á
16:56:46 04/03/2025
Hôm nay nấu gì: Bữa tối ngập trong món ngon, chẳng ai muốn rời mắt vì quá hấp dẫn
Ẩm thực
16:52:06 04/03/2025
Phương pháp mới điều trị tắc nghẽn động mạch an toàn, hiệu quả
Thế giới
16:49:27 04/03/2025
Lê Dương Bảo Lâm có thể thay thế Trấn Thành - Trường Giang?
Tv show
15:36:16 04/03/2025
Không thời gian: Nhóm phản động tấn công điểm trường, bắt giữ con tin
Phim việt
15:29:49 04/03/2025
Cà Mau: 4 người nhập viện cấp cứu vì ăn cá nóc
Tin nổi bật
15:16:06 04/03/2025
Ảnh chụp từ camera trong biệt thự vào nửa đêm hé lộ cuộc sống không như tưởng tượng của nàng dâu hào môn
Netizen
15:01:18 04/03/2025
 10 sự thật về bệnh đái tháo đường mà nhiều người hay lầm tưởng
10 sự thật về bệnh đái tháo đường mà nhiều người hay lầm tưởng Chuyên gia chỉ ra 4 “thủ phạm” gây hại cho bàn chân và cách điều trị
Chuyên gia chỉ ra 4 “thủ phạm” gây hại cho bàn chân và cách điều trị

 Bạn có thể bị tái nhiễm sau khi phục hồi từ COVID-19 không?
Bạn có thể bị tái nhiễm sau khi phục hồi từ COVID-19 không? Kết quả nghiên cứu mới: Người mắc COVID-19 già hay trẻ đều tạo ra kháng thể
Kết quả nghiên cứu mới: Người mắc COVID-19 già hay trẻ đều tạo ra kháng thể Virus Corona sống được bao lâu trên bề mặt giấy in, bìa các tông?
Virus Corona sống được bao lâu trên bề mặt giấy in, bìa các tông? Ai có khả năng miễn dịch với virus corona chủng mới gây bệnh Covid-19?
Ai có khả năng miễn dịch với virus corona chủng mới gây bệnh Covid-19? 4 yếu tố quyết định 'giãn cách xã hội' lâu hay mau
4 yếu tố quyết định 'giãn cách xã hội' lâu hay mau Nghiên cứu mới về thời gian SARS-CoV-2 tồn tại trên mặt ngoài khẩu trang
Nghiên cứu mới về thời gian SARS-CoV-2 tồn tại trên mặt ngoài khẩu trang Nguy cơ từ trào lưu ăn đồ sống
Nguy cơ từ trào lưu ăn đồ sống Nhịn ăn gián đoạn kéo dài có hại gì?
Nhịn ăn gián đoạn kéo dài có hại gì? Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy
Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy Các món là 'vua phá dạ dày' nhiều người vẫn ăn uống vô tư
Các món là 'vua phá dạ dày' nhiều người vẫn ăn uống vô tư 9 lợi ích khi ăn 1 quả ổi mỗi ngày
9 lợi ích khi ăn 1 quả ổi mỗi ngày Có nên ăn trứng kết hợp uống sữa trong bữa sáng?
Có nên ăn trứng kết hợp uống sữa trong bữa sáng? Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại
Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại Đồ uống giúp xương khớp chắc khỏe trong mùa đông
Đồ uống giúp xương khớp chắc khỏe trong mùa đông Cục trưởng Xuân Bắc nói gì về Hòa Minzy mà gây bão mạng?
Cục trưởng Xuân Bắc nói gì về Hòa Minzy mà gây bão mạng? Không chỉ riêng Văn Toàn, Hoà Minzy còn vay tiền Đoàn Văn Hậu, thân cỡ nào mà mượn tiền tỷ ngon ơ?
Không chỉ riêng Văn Toàn, Hoà Minzy còn vay tiền Đoàn Văn Hậu, thân cỡ nào mà mượn tiền tỷ ngon ơ? Nóng: Mẹ Bắp giải thích về đoạn clip bị đòi tiền nợ và chuyện bố mẹ "du lịch Nha Trang" , Ủy ban MTTQ địa phương vào cuộc
Nóng: Mẹ Bắp giải thích về đoạn clip bị đòi tiền nợ và chuyện bố mẹ "du lịch Nha Trang" , Ủy ban MTTQ địa phương vào cuộc Làm rõ nguyên nhân nữ sinh viên rơi từ tầng cao xuống đất tử vong: Hiện trường đau lòng
Làm rõ nguyên nhân nữ sinh viên rơi từ tầng cao xuống đất tử vong: Hiện trường đau lòng Thăng vượt cấp hàm cho chiến sĩ công an hy sinh khi làm nhiệm vụ
Thăng vượt cấp hàm cho chiến sĩ công an hy sinh khi làm nhiệm vụ "Cam thường" check nhan sắc thật của nàng WAG xinh nhất làng bóng đá, có lộ khuyết điểm khi không có filter?
"Cam thường" check nhan sắc thật của nàng WAG xinh nhất làng bóng đá, có lộ khuyết điểm khi không có filter? Ly kỳ chuyện cặp bạn thân rủ nhau làm đám cưới giả lấy tiền đi du lịch, hơn 9 tháng sau đón con đầu lòng với nhau
Ly kỳ chuyện cặp bạn thân rủ nhau làm đám cưới giả lấy tiền đi du lịch, hơn 9 tháng sau đón con đầu lòng với nhau
 Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ
Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc
Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một
Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một Thái độ Xuân Hinh dành cho Hòa Minzy
Thái độ Xuân Hinh dành cho Hòa Minzy Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới
Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì?
Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì?

 Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!
Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!