Bộ Y tế yêu cầu xử lý nghiêm vụ thai phụ tử vong tại phòng khám tư ở Hà Nội
Bộ Y tế yêu cầu xác minh, làm rõ trách nhiệm và xử lý nghiêm những sai phạm liên quan đến vụ thai phụ chết bất thường tại phòng khám tư ở Hà Nội.
Ngày 5/8, Bộ Y tế ra văn bản gửi Sở Y tế Hà Nội về việc xác minh và báo cáo thông tin về trường hợp thai phụ tử vong tại Phòng Khám sản phụ khoa ở phường Mai Dịch, quận Cầu Giấy.
Cụ thể, văn bản do ông Đinh Anh Tuấn – Phó Vụ trưởng Vụ Sức khỏe Bà mẹ – Trẻ em (thừa lệnh Bộ trưởng Bộ Y tế) ký, nêu rõ, ngày 3/8, một số tờ báo đưa tin về trường hợp thai phụ tử vong tại phòng khám sản phụ khoa số 15 Mai Dịch, Quận Cầu Giấy, TP Hà Nội.
Vụ đề nghị Sở Y tế TP Hà Nội kiểm tra, xác minh thông tin và báo cáo nhanh quá trình theo dõi, chăm sóc và xử trí của Phòng khám chuyên khoa phụ sản và siêu âm về Vụ Sức khỏe Bà mẹ – Trẻ em) trước ngày 10/8 để tổng hợp, báo cáo Lãnh đạo Bộ.
Nơi xảy ra sự việc.
Video đang HOT
Đồng thời phối hợp với cơ quan chức năng làm rõ nguyên nhân của vụ việc. Trường hợp cần thiết, thành lập Hội đồng chuyên môn theo quy định của Luật khám bệnh, chữa bệnh đánh giá quá trình tiếp đón, theo dõi, chăm sóc và xử trí đối với trường hợp của thai phụ trên;
Bộ yêu cầu xử lý nghiêm các tập thể, cá nhân sai phạm về chuyên môn, tinh thần, thái độ phục vụ và đạo đức nghề nghiệp theo quy định hiện hành (nếu có). Tăng cường kiểm tra, giám sát và chấn chỉnh các cơ sở chăm sóc sức khỏe bà mẹ trẻ em trên địa bàn, bao gồm cả cơ sở y tế công lập và cơ sở y tế hành nghề y tế tư nhân, đặc biệt với các cơ sở khám bệnh, chữa bệnh có cung cấp dịch vụ phá thai.
Thai phụ nếu không quên điều này hoàn toàn có thể phát hiện dị tật dính liền như cặp song Nhi ngay từ 8 9 tuần thai
Dị tật thai nhi là điều không thai phụ nào mong muốn. Theo chuyên gia, dị tật nói chung và song sinh dính liền như cặp Song Nhi hoàn toàn có thể phát hiện được ngay từ khi 8 - 9 tuần nếu thai phụ không quên làm điều này.
Tuần thai bao nhiêu thì có thể phát hiện dị tật song thai dính liền?
TS.BS. Lê Thị Thu Hà - Nguyên Trưởng hoa Sản N1, Bệnh viện Từ Dũ cho rằng, chẩn đoán trước sinh được thực hiện nhằm đảm bảo sức khỏe thai nhi, giúp phát hiện sớm nhất những bất thường và kịp thời chăm sóc, điều trị với mục tiêu nâng cao chất lượng dân số. Các biện pháp chẩn đoán trước sinh bao gồm: Xét nghiệm di truyền tiền làm tổ, siêu âm, sinh thiết gai rau, xét nghiệm dịch ối, xét nghiệm máu mẹ Double test, triple test, NIPT. ...
Trong đó, siêu âm là biện pháp hữu hiệu trong chẩn đoán song thai dính nhau. Siêu âm đầu dò âm đạo có thể chẩn đoán số bánh nhau và số buồng ối trong song thai sau tuần thứ 7 thai kỳ. Trong trường hợp song thai 1 bánh nhau và 1 buồng ối, cần khảo sát kỹ xem 2 thai có dính nhau hay không.
Khảo sát siêu âm giai đoạn từ 9 - 12 tuần có thể thông tin chính xác về tình trạng bánh nhau, ối và phôi thai sống. Thông tin này quan trọng cho việc quản lý thai kỳ nhằm giảm thiểu những nguy cơ trong đa thai.
Vì vậy, siêu âm có thể phát hiện được song thai dính nhau từ sau tuần 9 thai kỳ. Lưu ý những trường hợp có cùng ngôi thai, đặc biệt khi hai thai nhìn trực diện nhau, tùy vào vị trí hai thai dính vào nhau mà có những dấu hiệu khác nhau. Hai thai có thể dính nhau phần đầu, phần xương cùng,.. nhưng thường gặp nhất là dính phần ngực bụng. Dấu hiệu siêu âm của hai thai dính nhau phần ngực bụng: Hai đầu ngửa và nhìn vào nhau, có hai cột sống nhưng phần thân rộng, có 1 tim, 1 gan và 1 cuống rốn chung, có cử động chung.
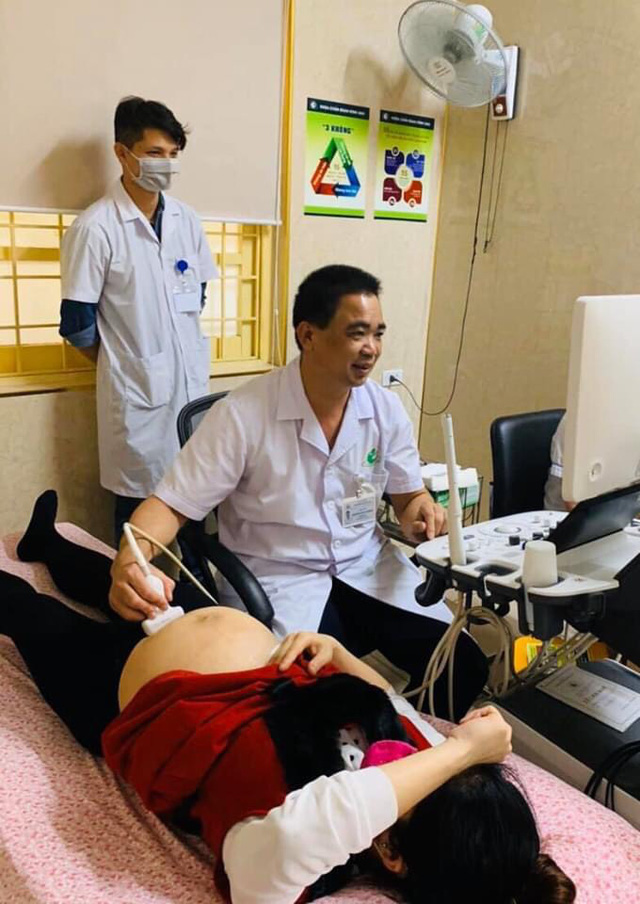
BS Chưởng đang siêu âm chẩn đoán cho một bệnh nhân. Ảnh TG
BS CKII Nguyễn Xuân Chưởng - Trưởng khoa Chẩn đoán hình ảnh (Bệnh viện Phụ sản Hà Nội) cho biết, cho đến nay, siêu âm vẫn là cách tốt nhất để phát hiện dị tật nói chung, song sinh dính liền nói riêng. Các xét nghiệm máu, dịch ối hay nhiễm sắc thể không thể kết luận được song thai dính nhau. Cặp song sinh dính liền có thể được chẩn đoán bằng siêu âm thai ngay từ tuần thứ 8. Phát hiện càng sớm càng tốt. Siêu âm tim, siêu âm màu được sử dụng tuần thứ 20 để đánh giá rõ hơn mức độ kết nối, giải phẫu và hoạt động của các cơ quan của chúng.
Điều thai phụ cần làm
Theo BS Lê Thị Thu Hà, sau khi khảo sát kỹ vị trí dính nhau, cơ quan chung, các bộ phận còn lại của 2 thai có bất thường không, tình trạng bánh nhau và dịch ối, các bác sĩ tiên lượng khả năng nuôi sống của 2 thai, khả năng phẫu thuật tách dính sau sinh,...
Thai phụ và gia đình sẽ được tư vấn kỹ về tình trạng của hai bé, kế hoạch chăm sóc và nuôi dưỡng trẻ, khả năng phẫu thuật tách dính để mang thai cuộc sống bình thường cho 2 trẻ về sau,.... Trong trường hợp quyết định dưỡng thai, người mẹ cần có chế độ dinh dưỡng và nghỉ ngơi phù hợp, khám thai định kỳ theo hẹn của bác sĩ, thực hiện các xét nghiệm được chỉ định, giữ tinh thần thoải mái, vạch kế hoạch và chuẩn bị chu đáo cho việc nuôi nấng và chăm sóc bé sau sinh.
BS CKII Nguyễn Xuân Chưởng khuyến cáo, chị em cần chú ý một số điều sau để đảm bảo sức khỏe của mẹ và sinh con khỏe mạnh:
Chị em nên sinh con sớm. Ở tuổi mẹ dưới 35, tốt nhất là 25 - 30 tuổi mang thai tỷ lệ dị tật thấp. Ở độ tuổi này tỷ lệ dị tật chỉ chiếm 1% nhưng nếu trên 30, tỷ lệ dị tật đã tăng lên 4%. Trên 35 tỷ lệ lại càng tăng cao hơn.
Thai phụ nên đi khám thai định kỳ tại các trung tâm sàng lọc chẩn đoán trước sinh và sơ sinh hoặc các bệnh viện có chuyên khoa sản để phát hiện dị tật thai, khám thai và quản lý thai nghén đúng quy trình.
Không được bỏ qua các mốc quan trọng của thai kỳ. Dị tật không phải đến tuổi thai đó mới có mà phát triển từ rất sớm. Khi phát hiện ở thời điểm nào thì bác sĩ sẽ đưa ra các chỉ định cần thiết. Các mốc quan trọng là 12 tuần (đo độ mờ da gáy đồng thời làm double test), 22 tuần (siêu âm hình thái) và 32 tuần để đánh giá sự phát triển của thai và phát hiện một số bất thường muộn.
Khi phát hiện dị tật dính nhau cũng tùy vào phần dính và tỷ lệ dính mà bác sĩ có lời khuyên cho sản phụ nên giữ hay cân nhắc quyết định đình chỉ thai nghén. Việc điều trị sẽ phụ thuộc vào đặc điểm riêng của các bé như tình trạng sức khỏe, vị trí dính liền; cơ quan nội tạng... Nếu dị tật không phát hiện được sớm sẽ không còn thời gian làm các chỉ định khác nữa và sinh ra đứa trẻ dị tật không chỉ khổ chính đứa trẻ, gia đình mà còn cả xã hội.
Giám đốc Bệnh viện Phụ sản Trung ương cảnh báo tình trạng đẻ mổ tăng cao 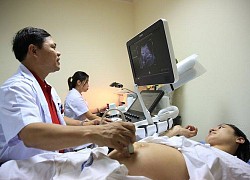 Ngoài lý do thai bệnh lý, ngày nay tỷ lệ chủ động mổ lấy thai theo yêu cầu cũng tăng cao. Vì áp lực từ nhu cầu của thai phụ mà bác sĩ tiến hành mổ lấy thai (dù có thể không có chỉ định). Tỷ lệ đẻ mổ gia tăng Ngày 18/7 trong khuôn khổ chuỗi hoạt động đặc biệt, kỷ niệm...
Ngoài lý do thai bệnh lý, ngày nay tỷ lệ chủ động mổ lấy thai theo yêu cầu cũng tăng cao. Vì áp lực từ nhu cầu của thai phụ mà bác sĩ tiến hành mổ lấy thai (dù có thể không có chỉ định). Tỷ lệ đẻ mổ gia tăng Ngày 18/7 trong khuôn khổ chuỗi hoạt động đặc biệt, kỷ niệm...
 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Tiktoker qua Singapore gặp mẹ Bắp, để lọt 1 thứ sốc chưa nói trên livestream?03:36
Tiktoker qua Singapore gặp mẹ Bắp, để lọt 1 thứ sốc chưa nói trên livestream?03:36 TP.HCM: Bảo vệ phố đi bộ Nguyễn Huệ bị người dắt chó đánh trọng thương09:39
TP.HCM: Bảo vệ phố đi bộ Nguyễn Huệ bị người dắt chó đánh trọng thương09:39 Thót tim cảnh nhấc xe bán tải cứu bé trai bị kẹt dưới gầm00:25
Thót tim cảnh nhấc xe bán tải cứu bé trai bị kẹt dưới gầm00:25 Văn Toàn 'ghé sát' môi Hoà Minzy, cảnh tượng sau đó khiến 700 nghìn người sốc03:04
Văn Toàn 'ghé sát' môi Hoà Minzy, cảnh tượng sau đó khiến 700 nghìn người sốc03:04 Vụ vạch tài sản mẹ Bắp: đội pháp lý vào cuộc, vỡ lẽ 1 thứ không ai dám lên tiếng03:08
Vụ vạch tài sản mẹ Bắp: đội pháp lý vào cuộc, vỡ lẽ 1 thứ không ai dám lên tiếng03:08 Nam thanh niên đánh tới tấp người đàn ông sau va chạm giao thông09:49
Nam thanh niên đánh tới tấp người đàn ông sau va chạm giao thông09:49 Sở Y tế Đắk Lắk điều tra kẹo rau củ Quang Linh quảng cáo, kết quả bất ngờ?03:30
Sở Y tế Đắk Lắk điều tra kẹo rau củ Quang Linh quảng cáo, kết quả bất ngờ?03:30 Vụ bắt gian ở Bắc Ninh: Chồng 'cay cú' vì 3 món lạ vợ chưa tẩu tán cùng 'baby3'04:09
Vụ bắt gian ở Bắc Ninh: Chồng 'cay cú' vì 3 món lạ vợ chưa tẩu tán cùng 'baby3'04:09 Tài xế ô tô bật đèn xi nhan, suýt gây tai nạn trên cao tốc TPHCM - Dầu Giây00:27
Tài xế ô tô bật đèn xi nhan, suýt gây tai nạn trên cao tốc TPHCM - Dầu Giây00:27Tiêu điểm
Tin đang nóng
Tin mới nhất

Điều tra nguyên nhân gây hỏa hoạn ở xưởng sơn kèm nhiều tiếng nổ lớn

Người chăn cừu tử vong, nghi bị điện giật

2 xe máy va vào nhau bốc cháy, 2 người tử vong

Xe trung chuyển va chạm xe máy làm 1 người chết

Phát hiện thi thể 1 phụ nữ trong rẫy mía sau 3 tháng mất tích

Tìm thấy thi thể nam sinh mất tích khi tắm biển

Ba xe máy đâm nhau trên quốc lộ 21, một người tử vong

Quảng Nam: Thêm một học sinh huyện miền núi tử vong chưa rõ nguyên nhân

Hai cậu cháu tử vong cạnh chiếc xe máy

Vợ chồng tâm thần nuôi 3 con trong căn nhà khiến ai cũng ám ảnh rùng mình

Những tỉnh chưa từng sáp nhập từ khi thành lập tới nay

Lái ô tô liên tục quá 4 giờ, tài xế có thể bị phạt tới 5 triệu đồng
Có thể bạn quan tâm

Tổ Tiên căn dặn: "Đặt tủ lạnh ở 3 vị trí này hao tốn tiền của, làm mãi vẫn nghèo"
Trắc nghiệm
23:28:19 11/03/2025
Cặp sao Vbiz bị đồn "phim giả tình thật" tái hợp sau 10 năm: Nhà gái vừa đẹp vừa giàu, nhà trai trẻ mãi không già
Hậu trường phim
23:27:06 11/03/2025
Quá đau đớn trước lời cầu xin của mẹ Kim Sae Ron, chính Kim Soo Hyun đã phá nát danh dự một kiếp người
Sao châu á
23:20:53 11/03/2025
Nữ idol từng đóng vai chính Lật Mặt bị mỉa mai là "rắn độc Châu Á", nhiều scandal tới nỗi flop không thể vực dậy
Nhạc quốc tế
23:17:30 11/03/2025
6 bí quyết làm bánh xèo giòn rụm, không bị ướt bột
Ẩm thực
22:57:20 11/03/2025
Hoa hậu Thùy Tiên xuất hiện giữa ồn ào, Chi Bảo và vợ kém 16 tuổi mặn nồng
Sao việt
22:39:52 11/03/2025
Cận cảnh cây hoa sưa hot nhất Hà Nội khiến người người xếp hàng dài, chen chân từng mét để có bức ảnh "sống ảo"
Netizen
21:59:02 11/03/2025
Ronaldo U40 đánh bại bản thân trước tuổi 30
Sao thể thao
21:57:47 11/03/2025
Chủ quán karaoke "bật đèn xanh" cho nhân viên bán ma túy để thu hút khách
Pháp luật
21:39:05 11/03/2025
Sao Hollywood 5 đời vợ Nicolas Cage bị bạn gái cũ kiện
Sao âu mỹ
21:37:09 11/03/2025
 Thứ trưởng Bộ Y tế: Những ca dương tính ở Đà Nẵng rất đặc biệt
Thứ trưởng Bộ Y tế: Những ca dương tính ở Đà Nẵng rất đặc biệt Thêm Lạng Sơn, Bắc Giang có ca mắc Covid-19
Thêm Lạng Sơn, Bắc Giang có ca mắc Covid-19
 Chuyện hy hữu: Sinh con khi bị bạch hầu
Chuyện hy hữu: Sinh con khi bị bạch hầu Thêm 1 ca dương tính, cảnh báo ổ bệnh bạch hầu lan rộng ở Tây Nguyên
Thêm 1 ca dương tính, cảnh báo ổ bệnh bạch hầu lan rộng ở Tây Nguyên 10 kỷ lục mang thai khiến cả thế giới 'choáng ngợp'
10 kỷ lục mang thai khiến cả thế giới 'choáng ngợp' Lên mạng 'xin lỗi' vì khẩn cấp giúp bà bầu gặp nạn, tài xế nhận mưa lời khen
Lên mạng 'xin lỗi' vì khẩn cấp giúp bà bầu gặp nạn, tài xế nhận mưa lời khen Tìm ra danh tính thanh niên tông trúng thai phụ 8 tháng khiến đứa bé ra đi mãi mãi: Gia đình trốn tránh trách nhiệm?
Tìm ra danh tính thanh niên tông trúng thai phụ 8 tháng khiến đứa bé ra đi mãi mãi: Gia đình trốn tránh trách nhiệm? Phụ nữ Trung Hoa thời cổ đại khi sinh con cần nước nóng liên tục là vì nó rất lợi hại hay là vì nguyên nhân nào khác?
Phụ nữ Trung Hoa thời cổ đại khi sinh con cần nước nóng liên tục là vì nó rất lợi hại hay là vì nguyên nhân nào khác? Nữ tài xế đạp nhầm chân ga tông chết chủ tiệm rửa ô tô
Nữ tài xế đạp nhầm chân ga tông chết chủ tiệm rửa ô tô Thực hư vụ ông Đoàn Văn Báu gây tai nạn giao thông rồi 'chối bỏ trách nhiệm'
Thực hư vụ ông Đoàn Văn Báu gây tai nạn giao thông rồi 'chối bỏ trách nhiệm' Thuyền chở 1,5 tấn cá trích bị sóng đánh lật úp khi vào gần bờ
Thuyền chở 1,5 tấn cá trích bị sóng đánh lật úp khi vào gần bờ Bắc Giang: Hai cháu bé đuối nước thương tâm
Bắc Giang: Hai cháu bé đuối nước thương tâm Thủ tướng Phạm Minh Chính: Dự kiến giảm khoảng 50% số tỉnh, 60-70% số xã
Thủ tướng Phạm Minh Chính: Dự kiến giảm khoảng 50% số tỉnh, 60-70% số xã Cấp cứu một ngư dân bị cá biển có độc đâm vào chân tại Trường Sa
Cấp cứu một ngư dân bị cá biển có độc đâm vào chân tại Trường Sa Điều tra vụ hai người đuối nước tử vong ở Củ Chi
Điều tra vụ hai người đuối nước tử vong ở Củ Chi Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình
Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
 Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai?
Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai? Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ
Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ Hoá ra Kim Sae Ron công khai ủng hộ Kim Soo Hyun khi mới 13 tuổi, bắt đầu bị thao túng từ đây?
Hoá ra Kim Sae Ron công khai ủng hộ Kim Soo Hyun khi mới 13 tuổi, bắt đầu bị thao túng từ đây? Nghi vấn Kim Sae Ron bị ép tiếp khách vào ngày xảy ra vụ say rượu lái xe?
Nghi vấn Kim Sae Ron bị ép tiếp khách vào ngày xảy ra vụ say rượu lái xe? Hôn nhân hạnh phúc của vợ chồng diễn viên Chi Bảo
Hôn nhân hạnh phúc của vợ chồng diễn viên Chi Bảo Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
 Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng

 Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên
Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên 'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư
'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý
Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý