Bệnh nhi 13 tuổi mắc bệnh tim cực hiếm
Các bác sĩ tại bệnh viện (BV) Chợ Rẫy vừa phẫu thuật thành công cho một bệnh nhi mắc bệnh tim bẩm sinh hiếm gặp, bằng việc áp dụng nhiều kỹ thuật cao, phức tạp, kết hợp với việc sử dụng hệ thống ECMO (tim phổi nhân tạo).
Bệnh nhi T.H.P. (13 tuổi), lúc mới sinh ra đã bị bệnh tim bẩm sinh. Bệnh nhi có thể trạng gầy gò, suy sinh dưỡng, càng ngày càng tím tái, mệt.
Nhiều năm qua, bệnh nhi được điều trị ở rất nhiều bệnh viện và trung tâm tim mạch tại TP.HCM, với chẩn đoán mắc bệnh thân chung động mạch, có thông liên thất kèm theo. Vì nhiều lý do khác nhau, bệnh nhi chỉ được điều trị bằng nội khoa thay vì phẫu thuật.
Bệnh nhi T.H.P. (13 tuổi) mắc bệnh tim bẩm sinh hiếp gặp. Ảnh: BVCC
Bệnh nhi được gia đình đưa đến BV Chợ Rẫy khi đã 13 tuổi, thời điểm bệnh đã quá nặng. Tại Khoa Hồi sức – Phẫu thuật tim Trẻ em, BV Chợ Rẫy, bệnh nhi được thực hiện các xét nghiệm. Kết quả chẩn đoán bệnh nhi mắc thân chung động mạch type 1, đồng thời có lỗ thông liên thất rộng kèm theo. Bé bị suy dinh dưỡng và tím.
Các bác sĩ xác định đây là trường hợp bệnh nặng, cần phải phẫu thuật mới mong cứu sống được bệnh nhi.
TS.BS Lê Thành Khánh Vân – Trưởng khoa Hồi sức – Phẫu thuật tim trẻ em BV Chợ Rẫy cho biết: “Thân chung động mạch là dạng bệnh tim bẩm sinh rất hiếm gặp, rất phức tạp và cũng rất nặng. Theo thống kê, cứ 100 bé chào đời, có một bé bị mắc bệnh tim bẩm sinh, và trong 100 bé bị bệnh tim bẩm sinh, chỉ có 1 bé bị thân chung động mạch. Đối với người bình thường, động mạch chủ và động mạch phổi xuất phát từ hai thất khác nhau, nhưng với dạng bệnh lý thân chung này, động mạch chủ và động mạch phổi gộp lại làm một, kèm theo đó là một lỗ thông liên thất rất rộng bên trong”.
Theo bác sĩ Vân, khi mắc dạng bệnh này, bệnh nhi cần được điều trị suy tim, điều trị tím từ sớm và đặc biệt là cần được can thiệp bằng phẫu thuật. Nếu không được phẫu thuật trong năm đầu tiên, tỉ lệ tử vong của các bệnh nhi mắc bệnh này sẽ lên tới 90%.
Với trường hợp này, bệnh nhi T.H.P, đến BV Chợ Rẫy khi đã 13 tuổi. Vì vậy, đây là một ca phẫu thuật khó, đòi hỏi những sự tính toán kỹ lưỡng, chuẩn bị công phu, áp dụng nhiều kỹ thuật cao và phức tạp.
Sau khi tổng hợp các dữ liệu về siêu âm, CT, thông tim…, ê kíp bác sĩ Khoa Hồi sức – Phẫu thuật tim Trẻ em, BV Chợ Rẫy đã lên kế hoạch để phẫu thuật cho bệnh nhi.
Video đang HOT
Bệnh nhi được phẫu thuật thành công. Ảnh: BVCC
Sau khi tách rời động mạch chủ và động mạch phổi, ê kíp đã tái tạo lại gốc động mạch chủ, vá lỗ thông trong tim để sửa chữa và đảm bảo rằng động mạch chủ phải xuất phát từ thất trái, đưa dòng máu đi nuôi cơ thể.
Kế đến, các bác sĩ tiến hành tái tạo hoàn toàn động mạch phổi bằng những ống ghép và van sinh học, tạo một đường mới nối từ thất phải đến động mạch phổi…
Ca phẫu thuật đã kéo dài trong 9 giờ đồng hồ. Sau phẫu thuật, các bác sĩ tiên lượng phổi của bệnh nhi cần có thời gian để hồi phục và thích nghi. Vì vậy, bệnh nhi đã được sử dụng ECMO (hệ thống tim phổi nhân tạo) trong 48 giờ.
Sau khi cai ECMO, cai máy thở và trải qua 10 ngày hậu phẫu, hiện tại bệnh nhi đã ổn định về mọi mặt và dự kiến sẽ được xuất viện trong vài ngày tới.
Theo bác sĩ Vân, bệnh nhi gần như đã trở về một cuộc sống bình thường, với sinh lý tim mạch bình thường, giống như mọi người.
Được biết, toàn bộ chi phí phẫu thuật cho bệnh nhi, đều được ê kíp điều trị phối hợp với Phòng Công tác xã hội BV Chợ Rẫy vận động các mạnh thường quân hỗ trợ cho gia đình.
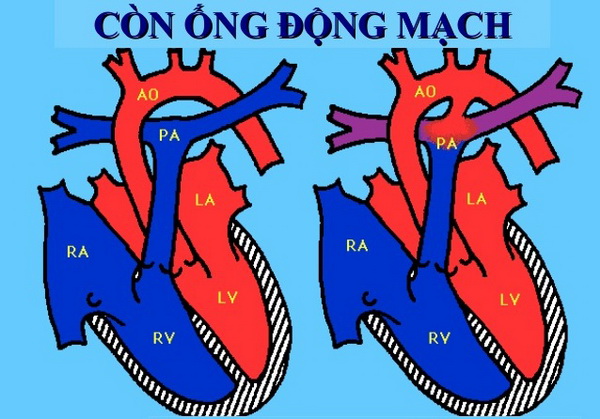
Còn ống động mạch: Bệnh tim bẩm sinh đáng ngại
Còn ống động mạch tạo ra sự lưu thông bất thường giữa đại tuần hoàn (động mạch chủ) và tiểu tuần hoàn (động mạch phổi).
Vì vậy, về mặt điều trị cần làm ngưng sự lưu thông bất thường này càng sớm càng tốt để tránh những biến chứng trầm trọng về sau này.
Ống động mạch là một cấu trúc bẩm sinh nối thân động mạch phổi và động mạch chủ xuống. Vị trí nối ở cách chỗ xuất phát của động mạch dưới đòn trái 5-10mm. Trong thời kì bào thai, phổi chưa hoạt động, sức cản phổi cao, máu từ thất phải vào hệ tuần hoàn phổi ít, chủ yếu qua ống động mạch vào động mạch chủ.
Ống động mạch sẽ đóng chức năng trong khoảng 10-15 giờ sau khi sinh và đóng về mặt giải phẫu khi trẻ 2-3 tuần tuổi. Có nhiều yếu tố ảnh hưởng đến việc đóng ống động mạch. Nếu ống động mạch không được đóng trong thời kì này sẽ gây ra tật còn ống động mạch.
Sự nguy hiểm của dị tật còn ống động mạch
Mức độ nặng và diễn biến của bệnh phụ thuộc vào kích thước ống, độ chênh áp giữa động mạch chủ và động mạch phổi. Luồng thông bất thường sau khi sinh này sẽ dẫn đến giãn buồng tâm thất trái, rồi gây tình trạng suy tim ứ huyết và tiến triển đến suy tim toàn bộ.
Luồng thông trái - phải của ống động mạch làm giảm lưu lượng của động mạch chủ đoạn từ đoạn eo động mạch chủ trở xuống (chủ yếu ở động mạch chủ xuống) và có thể gây ra các triệu chứng ngoại biên thường gặp đầu tiên ở chi dưới.
Cuối cùng, với sự diễn biến tự nhiên của bệnh dần dần dẫn đến tăng áp động mạch phổi nặng. Đến khi áp lực động mạch phổi trở nên cao hơn áp lực động mạch chủ làm luồng thông đảo chiều (shunt đảo chiều phải - trái) gây ra hội chứng Eisenmenger, lúc này không thể điều trị bằng phương pháp ngoại khoa hay can thiệp được nữa.
Hình ảnh còn ống động mạch.
Triệu chứng bệnh còn ống động mạch
Ở mỗi lứa tuổi, triệu chứng của còn ống động mạch sẽ khác nhau.
Từ 3-6 tuần tuổi trẻ có thể biểu hiện thở nhanh, vã mồ hôi, khó khăn khi ăn, ăn kém, giảm cân; Trẻ hay bị ho khan, viêm đường hô hấp dưới, viêm phổi.
Người trưởng thành còn ống động mạch, thường đi khám vì triệu chứng của suy tim (khó thở khi gắng sức, có cơn khó thở về đêm..), rối loạn nhịp tim.
Triệu chứng tím (xuất hiện ở chi dưới) gặp khi shunt đã đảo chiều, dòng máu không còn từ động mạch chủ sang động mạch phổi qua ống động mạch nữa mà ngược lại đi từ động mạch phổi sang động mạch chủ.
Đối tượng nguy cơ
Trẻ sinh non tháng; Giới nữ: tỉ lệ trẻ nữ mắc bệnh cao hơn trẻ nam 2 lần; Tiền sử gia đình có người mắc bệnh tim bẩm sinh; Trẻ sinh ra mắc các bệnh di truyền: hội chứng Down, hội chứng Noonan, hội chứng Cri-du-chat... có tỉ lệ còn ống động mạch cao hơn; Mẹ bị nhiễm Rubella trong khi có thai; Sinh nở ở vùng cao: trẻ sinh ra ở vùng cao có nguy cơ còn ống động mạch cao hơn
Các biện pháp chẩn đoán bệnh
Siêu âm tim: là biện pháp đơn giản, dễ thực hiện và có độ chính xác cao. Trên siêu âm có thể xác định được kích thước ống, chiều shunt, đo chức năng các buồng tim, áp lực động mạch phổi ước tính để có quyết định điều trị; Điện tâm đồ: có thể thấy tăng gánh thất trái, thất phải hoặc cả hai thất; Chụp Xquang ngực.
Các biện pháp điều trị bệnh
Điều trị thuốc: đối với trẻ sơ sinh thiếu tháng, các thuốc giảm đau chống viêm không steroid (NSAID) có thể dùng để đóng ống động mạch (ibuprofen, indomethacin). NSAID không có tác dụng với trẻ đủ tháng và người lớn.
Đối với trẻ sinh đủ tháng, trẻ em cân nặng dưới 6kg: nếu không có triệu chứng, có thể tiếp tục trì hoãn can thiệp đến khi dưới 6kg. Nếu các triệu chứng suy tim không kiểm soát được bằng thuốc, có thể phẫu thuật trong những trường hợp cụ thể.
Đối với trẻ dưới 6kg: khi ống có chỉ định can thiệp, can thiệp bít ống động mạch bằng dụng cụ qua da được ưu tiên hơn phẫu thuật.
Đối với người lớn: can thiệp bít ống động mạch được đặt ra khi có dấu hiệu quá tải thể tích thất trái. Bác sĩ sẽ dựa vào các thông số áp lực mạch phổi, sức cản phổi để quyết định có can thiệp hay không.
Lời khuyên của thầy thuốc
Không có biện pháp nào có thể chắc chắn phòng ngừa bệnh, tuy nhiên một thai kì khỏe mạnh có thể hạn chế được phần nào nguy cơ mắc bệnh: Bổ sung đầy đủ vitamin, đặc biệt axcid folic; Tiêm phòng đầy đủ trước khi có thai 3 tháng; Tránh tiếp xúc với các nguồn bệnh lây nhiễm; Tập thể dục đều đặn; Kiểm soát đường huyết: đái tháo đường thai kỳ có thể gây nhiều ảnh hưởng đến thai nhi.
Đồng Nai làm chủ kỹ thuật mổ tim hở, cứu sống hàng chục bệnh nhân 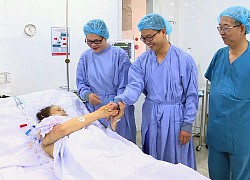 Chỉ trong một thời gian ngắn, Bệnh viện Đa khoa tỉnh Đồng Nai đã nhận chuyển giao, thực hiện thành công mổ tim hở cứu sống hàng chục bệnh nhân. Một ca mổ tim hở thành công được thực hiện tại Bệnh viện Đa khoa Đồng Nai - Ảnh: A LỘC Ngày 18-12, Bệnh viện Đa khoa tỉnh Đồng Nai đã tổ chức...
Chỉ trong một thời gian ngắn, Bệnh viện Đa khoa tỉnh Đồng Nai đã nhận chuyển giao, thực hiện thành công mổ tim hở cứu sống hàng chục bệnh nhân. Một ca mổ tim hở thành công được thực hiện tại Bệnh viện Đa khoa Đồng Nai - Ảnh: A LỘC Ngày 18-12, Bệnh viện Đa khoa tỉnh Đồng Nai đã tổ chức...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17
Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52
Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52 Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09
Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Nỗ lực cắt giảm nhân sự của ông Trump gặp khó08:10
Nỗ lực cắt giảm nhân sự của ông Trump gặp khó08:10Tiêu điểm
Tin đang nóng
Tin mới nhất

Chủ động phòng, chống bệnh dại

Trầm cảm sau sinh có liên quan đến những thay đổi trong não khi mang thai
Ngày càng nhiều người trẻ mất ngủ mãn tính

Mang chó dại đi cho, người chủ nuôi bị phơi nhiễm bệnh
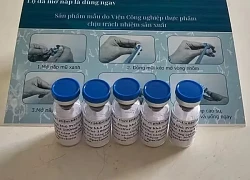
Chế phẩm probiotic an toàn dùng cho người
Triglyceride máu cao cũng làm tăng nguy cơ đột quỵ và bệnh tim
Bật báo động đỏ cứu sống nhiều ca bệnh nguy kịch

Sức khỏe răng miệng kém có thể dẫn đến nhiều bệnh lý toàn thân
Nguy hiểm khi tiêm insulin sai cách ở người bệnh tiểu đường

Tác hại của thói quen ăn vặt đêm khuya

Tập luyện khi bụng đói có giúp đốt cháy nhiều mỡ hơn?

Dấu hiệu trên da cảnh báo bệnh truyền nhiễm nguy hiểm
Có thể bạn quan tâm

Bữa sáng hạng thương gia của 1 hãng hàng không gây sốc với thứ được mang ra, càng bực hơn nữa khi dụng cụ ăn uống lại là đũa
Lạ vui
13:47:59 10/03/2025
Clip sốc: Nhóm trẻ con vô tư dùng con trăn dài 2,5m chơi nhảy dây, nhận cái kết đắng tức thì
Netizen
13:45:58 10/03/2025
Chi Pu - Quỳnh Anh Shyn sau 5 năm nghỉ chơi: Tối còn ôm hôn, tự đào lại drama gốc mít, sáng ra nhìn nhau "sượng trân", "mất trí nhớ"!
Sao việt
13:36:59 10/03/2025
Nạn lừa đảo ở trường quay phim mới của Châu Tinh Trì
Hậu trường phim
13:26:54 10/03/2025
Song Il Gook (Truyền Thuyết Jumong) bị chất vấn chuyện ăn bám vợ, suốt ngày ngửa tay xin tiền sinh hoạt
Sao châu á
13:22:21 10/03/2025
Phát hiện thi thể 1 phụ nữ trong rẫy mía sau 3 tháng mất tích
Tin nổi bật
12:43:55 10/03/2025
Làm món thịt băm theo công thức này vừa nhanh lại phòng trừ cảm cúm, ngon tới mức "thổi bay" cả nồi cơm
Ẩm thực
12:42:10 10/03/2025
Trung Quốc áp thuế tới 100% lên một số mặt hàng Canada
Thế giới
12:30:02 10/03/2025
Tử vi 12 con giáp hôm nay 10/3: Sửu sự nghiệp hanh thông, Tỵ công danh thăng tiến
Trắc nghiệm
12:23:41 10/03/2025
4 thay đổi nhỏ giúp ngăn ngừa mụn trứng cá
Làm đẹp
12:09:50 10/03/2025
 Các trường hợp không được tiêm và hoãn tiêm phòng Covid-19
Các trường hợp không được tiêm và hoãn tiêm phòng Covid-19 Nhập viện cấp cứu vì uống loại nước ép chị em hay dùng giảm cân, làm đẹp da
Nhập viện cấp cứu vì uống loại nước ép chị em hay dùng giảm cân, làm đẹp da

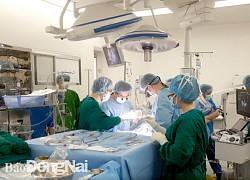 Thêm bệnh nhi được phẫu thuật tim hở thành công
Thêm bệnh nhi được phẫu thuật tim hở thành công Cha mẹ cần biết về bệnh tim bẩm sinh ở trẻ
Cha mẹ cần biết về bệnh tim bẩm sinh ở trẻ Bác sĩ đứng ngược chiều sửa trái tim bên phải của em bé
Bác sĩ đứng ngược chiều sửa trái tim bên phải của em bé Bà bầu mắc bệnh Rubella giai đoạn nào khiến trẻ dễ mắc bệnh tim bẩm sinh?
Bà bầu mắc bệnh Rubella giai đoạn nào khiến trẻ dễ mắc bệnh tim bẩm sinh? Rubella: Tìm hiểu nguyên nhân gây hội chứng Rubella bẩm sinh
Rubella: Tìm hiểu nguyên nhân gây hội chứng Rubella bẩm sinh Điều trị ung thư dạ dày bằng phương pháp đa mô thức
Điều trị ung thư dạ dày bằng phương pháp đa mô thức Giải độc gan bằng thực phẩm lành mạnh tại nhà
Giải độc gan bằng thực phẩm lành mạnh tại nhà Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này
Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị
Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM
Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám
Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh
Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng 7 điều không nên khi uống trà xanh
7 điều không nên khi uống trà xanh Nữ ca sĩ 23 tuổi bị tấn công bằng dao đến mù mắt và hủy dung nhan, bản án cho kẻ ác gây phẫn nộ
Nữ ca sĩ 23 tuổi bị tấn công bằng dao đến mù mắt và hủy dung nhan, bản án cho kẻ ác gây phẫn nộ
 Xuân Hinh: "Ai có ý định mời tôi thì nhanh lên vì mỗi năm tôi lại yếu dần"
Xuân Hinh: "Ai có ý định mời tôi thì nhanh lên vì mỗi năm tôi lại yếu dần" Triệu Vy còn gì sau cú "gãy cánh" bí ẩn nhất lịch sử showbiz Hoa ngữ?
Triệu Vy còn gì sau cú "gãy cánh" bí ẩn nhất lịch sử showbiz Hoa ngữ? Vừa nhận lót tay hàng chục tỷ đồng, Thành Chung liền làm một hành động với vợ hotgirl Tuyên Quang, dân tình chỉ biết choáng
Vừa nhận lót tay hàng chục tỷ đồng, Thành Chung liền làm một hành động với vợ hotgirl Tuyên Quang, dân tình chỉ biết choáng Chuyện gì đã xảy ra với Chi Pu và Quỳnh Anh Shyn?
Chuyện gì đã xảy ra với Chi Pu và Quỳnh Anh Shyn? Chuyện như phim: Mỹ nhân số 1 màn ảnh gây sốc khi kể cha lâm bệnh nặng, bảo mẫu tìm cách chiếm đoạt tài sản
Chuyện như phim: Mỹ nhân số 1 màn ảnh gây sốc khi kể cha lâm bệnh nặng, bảo mẫu tìm cách chiếm đoạt tài sản
 Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?"
Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?"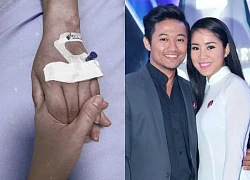 Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ
Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ "Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence
"Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence "Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
"Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
 Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa
Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão!
Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão! Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh
Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh Lễ tang diễn viên Quý Bình: Hàng nghìn người chen lấn trước nhà tang lễ
Lễ tang diễn viên Quý Bình: Hàng nghìn người chen lấn trước nhà tang lễ