Anh em ruột phải sống nhờ máu người khác
Khuôn mặt hai con tái nhợt vì mất máu, chị Đỗ Thị Hiền lần nào đưa con nhập viện cũng lo âu không biết khi nào có máu để truyền.
Người mẹ chỉ dám thở phào khi kim truyền được gắn vào tay con, sức sống dần trở lại nhờ từng giọt máu được truyền vào cơ thể.
Chị Hiền ở Yên Bái, suốt 17 năm đằng đẵng đưa con đi viện. Hai con của chị là Phạm Anh Tuấn 19 tuổi và Phạm Ngọc Ánh 11 tuổi, đều bị bệnh suy nhược chức năng tiều cầu. Đây là một bệnh rối loạn chảy máu di truyền hiếm gặp, hai anh em Tuấn thường xuyên chảy máu khó cầm và bị mất máu.
Hai anh em Tuấn và Ánh phải sống chung với bệnh suy nhược chức năng tiểu cầu. Ảnh: Lê Phương.
Phát hiện bệnh vào lúc 14 tháng tuổi, Tuấn đã trải qua nhiều lần thập tử nhất sinh. Nặng nhất là năm 2005, Tuấn bị chảy máu cam ồ ạt, nôn ra máu và xuất huyết tiêu hóa. Hình ảnh đứa con bé bỏng đầm đìa máu đang ở giữa ranh giới sinh tử vẫn như còn vẹn nguyên trong tâm trí chị Hiền.
“Khi 5 tuổi, cháu phải đi cấp cứu, máu chảy ra từ mũi, miệng và đi ngoài ra máu. Cháu nằm bất động, da và môi trắng nhợt không còn chút máu đến các bác sĩ cũng phải lắc đầu”, chị Hiền nhớ lại. Lúc đó, bệnh viện hết cả máu và tiểu cầu. Bố cháu vội vàng đi từ Yên Bái xuống Hà Nội hiến máu để truyền cho con, các bác sĩ bảo bố là vị cứu tinh của con, nếu không có bố thì con cũng bỏ mạng.
Video đang HOT
Lần lữa mãi không dám có thêm con, 8 năm sau chị Hiền mới có thai và sinh cháu Phạm Ngọc Ánh. Thật không may Ánh cũng cùng chung số phận như anh. Gần 10 năm nay, hai anh em cùng điều trị tại Viện Huyết học – Truyền máu Trung ương.
Suy nhược tiểu cầu là một bệnh rối loạn di truyền tiểu cầu. Thể điển hình thấy hiện tượng xuất huyết ngoài da do xuất huyết giảm tiểu cầu. Đôi khi có chảy máu đường tiêu hóa. Tuy nhiên bệnh thường được phát hiện tình cờ khi bệnh nhân bị chảy máu không cầm do một nguyên nhân khác như nhổ răng, chảy máu kinh nguyệt kéo dài, chảy máu đường tiêu hóa kéo dài, chảy máu cam. Ngoài ra, bệnh còn được phát hiện do trong gia đình có người bị bệnh di truyền về máu. Bệnh không có điều trị đặc hiệu. Bệnh nhân cần truyền khối tiểu cầu nếu chảy máu nhiều.
Chị Đỗ Thị Hiền chăm sóc con đang tiếp máu tại bệnh viện. Ảnh: Nguyễn Việt.
Căn bệnh này khiến anh em Tuấn và Ánh tháng nào cũng phải vào viện truyền tiểu cầu và khối hồng cầu, phải sống nhờ vào nguồn máu hiến. Đến nay, Tuấn và Ánh đã truyền bao nhiêu đơn vị chế phẩm máu, chị Hiền cũng không đếm nổi nữa. Máu đã trở thành nguồn sống của hai anh em, là niềm hy vọng, nỗi chờ mong của bố mẹ các em.
“Trước kia bố hiến máu cứu con, còn bây giờ người hiến máu là cứu tinh của các con”, chị Hiền chia sẻ.
Người làm mẹ lúc nào cũng lo xa, sợ con không có máu, không có tiểu cầu để truyền. Nỗi lo ấy lại càng lớn hơn vào dịp Tết và dịp hè – khi nguồn người hiến máu rất khan hiếm.
Lãnh đạo Viện Huyết học – Truyền máu Trung ương cho biết, chỉ tính riêng 3 tháng cuối năm, trước và sau Tết Nguyên đán (từ tháng 12/2019 – tháng 2/2020), Viện cần khoảng 80.000 đơn vị máu để phục vụ cho nhu cầu cấp cứu và điều trị của 170 bệnh viện tại 25 tỉnh, thành phố.
Viện Huyết học – Truyền máu Trung ương kêu gọi những người đủ điều kiện sức khỏe, đặc biệt là người nhóm máu O và nhóm máu A, tham gia hiến máu để phục vụ cấp cứu và điều trị vào dịp cuối năm.
Trương Hằng
Theo VNE
Uống rượu liên tục suốt mấy chục năm, người đàn ông suýt mất mạng vì đủ thứ bệnh
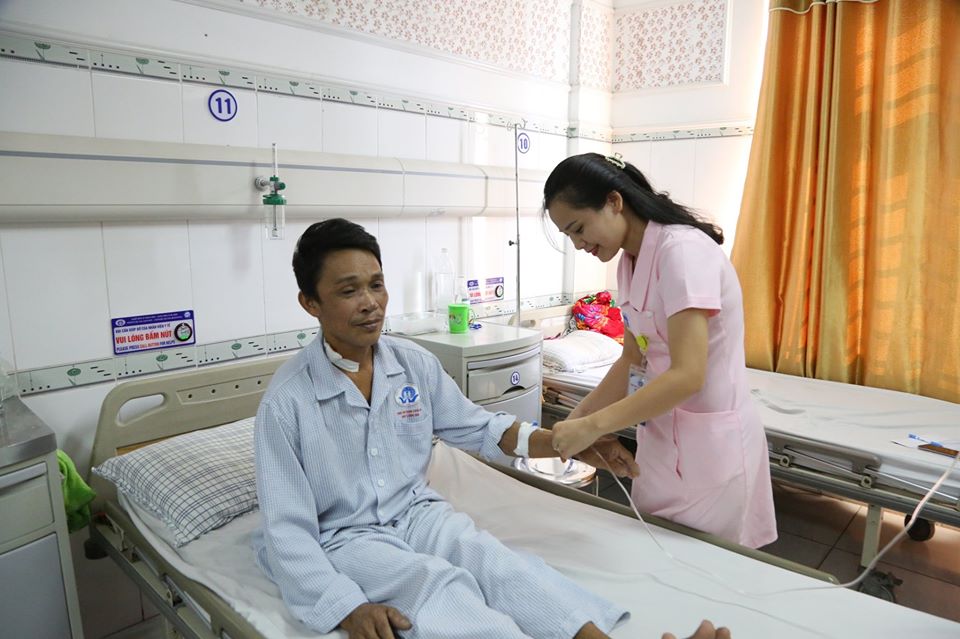
Lo lạm dụng rượu nhiều năm, ông Nguyễn Văn Đ., sinh năm 1964 suýt mất mạng do xuất huyết tiêu hóa nặng.
Vừa qua, Khoa Chẩn đoán hình ảnh - Bệnh viện đa khoa tỉnh Phú Thọ đã can thiệp thành công cho một người bệnh bị xơ gan, xuất huyết tiêu hóa nặng do uống rượu suốt mấy chục năm.
Kỹ thuật này giải quyết triệt để tình trạng chảy máu ở bệnh nhân bị xơ gan, giảm tối đa nguy cơ chảy máu tiêu hóa tái phát và giảm tử vong do mất máu.
Ông Đ. xuất huyết tiêu hóa nặng suýt mất mạng.
Người bệnh Nguyễn Văn Đ, sinh năm 1964, trú tại Cổ Tiết - Tam Nông - Phú Thọ nhập viện trong tình trạng bị xuất huyết tiêu hóa nặng và shock phải truyền số lượng máu nhiều. Sau khi nội soi cho thấy người bệnh bị giãn tĩnh mạch thực quản độ III và giãn tĩnh mạch dạ dày nặng, nội soi đã thắt búi giãn nhưng nguy cơ chảy máu tái phát rất cao, tiên lượng xấu.
Sau can thiệp 1 ngày, sức khỏe người bệnh đã dần hồi phục, người bệnh có thể đi lại và sinh hoạt bình thường.
Theo BS Trần Quang Lục, kỹ thuật TIPS là kỹ thuật can thiệp xâm lấn tối thiểu, điều trị và dự phòng chảy máu tiêu hóa do vỡ giãn tĩnh mạch thực quản hoặc tĩnh mạch dạ dày ở người bệnh xơ gan.
Đây là một trong những phương pháp can thiệp khó mà rất ít các bệnh viện có thể thực hiện được, đòi hỏi đội ngũ bác sỹ có trình độ chuyên môn sâu, giàu kinh nghiệm, đòi hỏi phải có sự tập trung cao độ, sử dụng nhiều vật tư, vật liệu can thiệp và dự phòng được những tình huống khó phát sinh trong quá trình can thiệp.
Các bác sĩ cảnh báo, uống nhiều rượu gây tổn hại nghiêm trọng đối với sức khỏe: Rượu làm tăng nguy cơ ung thư vòm họng, ung thư miệng; Uống rượu nhiều khi đói gây viêm loét dạ dày, chảy máu dạ dày. Bởi khi dạ dạ trống rỗng thì tỷ lệ hấp thụ rượu chậm lại nhưng không dừng lại; Khi rượu đi vào cơ thể, mạch máu giãn ra làm cơ thể mất nhiệt, huyết áp bị giảm có thể mất mạng.
Theo baogiaothong
Nữ bệnh nhân nôn ồ ạt 1 lít máu tươi được cứu sống trong 5 phút 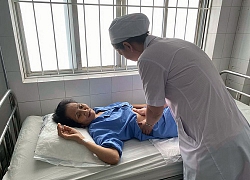 Đang trên đường được đưa từ Cà Mau lên BV Chợ Rẫy (TP HCM), nữ bệnh nhân bất ngờ nôn ra 1 lít máu tươi nên người nhà đưa vào BV ở Cần Thơ và được bác sĩ cứu sống trong 5 phút. Ngày 4/11, BV Đa khoa Trung ương Cần Thơ cho biết, các bác sĩ vừa cứu một nữ bệnh nhân...
Đang trên đường được đưa từ Cà Mau lên BV Chợ Rẫy (TP HCM), nữ bệnh nhân bất ngờ nôn ra 1 lít máu tươi nên người nhà đưa vào BV ở Cần Thơ và được bác sĩ cứu sống trong 5 phút. Ngày 4/11, BV Đa khoa Trung ương Cần Thơ cho biết, các bác sĩ vừa cứu một nữ bệnh nhân...
 Clip nghi phạm đốt quán hát khiến 11 người chết ở Hà Nội01:29
Clip nghi phạm đốt quán hát khiến 11 người chết ở Hà Nội01:29 Lý do quán 'Hát cho nhau nghe' bị phóng hỏa khiến 11 người tử vong ở Hà Nội02:17
Lý do quán 'Hát cho nhau nghe' bị phóng hỏa khiến 11 người tử vong ở Hà Nội02:17 Cuộc gọi vô vọng của người nhà nạn nhân tử vong trong vụ cháy ở Hà Nội09:51
Cuộc gọi vô vọng của người nhà nạn nhân tử vong trong vụ cháy ở Hà Nội09:51 Diễn biến vụ nghi phạm đốt quán 'Hát cho nhau nghe' làm 11 người tử vong01:02
Diễn biến vụ nghi phạm đốt quán 'Hát cho nhau nghe' làm 11 người tử vong01:02 Ông Trump 'ra tay' trước khi nhậm chức09:28
Ông Trump 'ra tay' trước khi nhậm chức09:28 Tổng thống Putin: Nga sẵn sàng cho một cuộc 'đấu tên lửa' với Mỹ08:11
Tổng thống Putin: Nga sẵn sàng cho một cuộc 'đấu tên lửa' với Mỹ08:11 Chính phủ mới Syria muốn Nga 'xem xét lại' hiện diện quân sự08:31
Chính phủ mới Syria muốn Nga 'xem xét lại' hiện diện quân sự08:31 Chàng trai 20 tuổi kể lại khoảnh khắc lao vào cứu hộ trong vụ cháy quán cà phê02:26
Chàng trai 20 tuổi kể lại khoảnh khắc lao vào cứu hộ trong vụ cháy quán cà phê02:26 Mỹ cảnh báo khả năng Nga công nhận chương trình hạt nhân Triều Tiên15:14
Mỹ cảnh báo khả năng Nga công nhận chương trình hạt nhân Triều Tiên15:14 Vụ Mercedes-Benz dừng giữa làn ngược chiều: Xe đang "treo" 5 lỗi phạt nguội01:39
Vụ Mercedes-Benz dừng giữa làn ngược chiều: Xe đang "treo" 5 lỗi phạt nguội01:39 Truy bắt đối tượng vờ mua hàng để trộm điện thoại của nhiều người01:50
Truy bắt đối tượng vờ mua hàng để trộm điện thoại của nhiều người01:50Tiêu điểm
Tin đang nóng
Tin mới nhất

Hai lý do khiến rươi ngon nhưng dễ mang họa
Y bác sĩ xếp hàng vỗ tay đón mừng người phụ nữ ghép thận lợn
Mối lo viêm gan virus
Cảnh báo bệnh ung thư da từ những nốt ruồi
Robot phẫu thuật cơ hoành tại TP.HCM

Uống rượu bia cuối tuần: Thú vui 'nguy hiểm' hơn bạn nghĩ
Nhiều bệnh nhân ung thư sống thêm 10-20 năm

Lợi ích khó ngờ từ việc điều chỉnh kiểu đi bộ khác thông thường

Cà phê có thực sự tốt cho sức khỏe tim mạch?

Hiểm họa từ đốt than sưởi ấm: Người dân cần lưu ý gì?

Tăng mạnh tỷ lệ mắc căn bệnh "thời đại số", ảnh hưởng sức khỏe nghiêm trọng
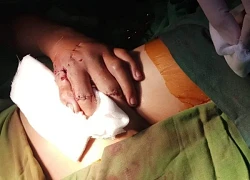
Bệnh nhân 15 tuổi dập nát một bàn tay do chơi pháo tự chế
Có thể bạn quan tâm

Một nữ NSND: "Tôi rất ám ảnh về cô Trà Giang"
Sao việt
19:26:56 22/12/2024
Đôi tất với hoa văn lạ gây tranh cãi nhất MXH những ngày gần đây: Bạn chọn đứng về "phe" nào?
Netizen
19:01:53 22/12/2024
Nữ diễn viên quyến rũ nhất thế giới tố bạn diễn tội quấy rối tình dục
Sao âu mỹ
18:35:59 22/12/2024
Các thành phố Đức tăng cường an ninh tại chợ Giáng sinh sau vụ lao xe kinh hoàng
Thế giới
18:18:01 22/12/2024
Cam thường tóm dính Chu Thanh Huyền bế con trai đến cổ vũ ĐT Việt Nam, thái độ với mẹ Quang Hải gây chú ý
Sao thể thao
17:57:52 22/12/2024
Người IQ cao biết 12 mẹo "thần thánh" để việc nhà nhàn tênh, người IQ thấp chật vật trong mớ hỗn độn
Sáng tạo
17:32:39 22/12/2024
Vợ sinh con có "làn da đen" khiến chồng sốc nặng, không thể tin nổi
Lạ vui
17:00:44 22/12/2024
Tử vi 12 con giáp hôm nay ngày 22/12/2024: Dần khó khăn, Thìn thuận lợi
Trắc nghiệm
16:46:06 22/12/2024
Nữ ca sĩ tham gia bom tấn 'Vua sư tử' sở hữu khối tài sản 19.000 tỷ
Hậu trường phim
15:28:51 22/12/2024
Thuê 2 ô tô mang đi cầm cố lấy 700 triệu đồng
Pháp luật
14:02:38 22/12/2024
 Nguy cơ bệnh tay chân miệng do không rửa tay sạch
Nguy cơ bệnh tay chân miệng do không rửa tay sạch Bài thuốc thịt vịt chữa yếu sinh lý
Bài thuốc thịt vịt chữa yếu sinh lý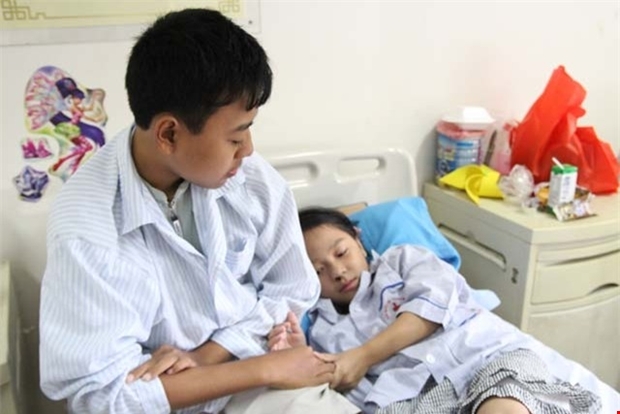

 Cứu sống cụ bà 90 tuổi xuất huyết tiêu hóa nguy kịch
Cứu sống cụ bà 90 tuổi xuất huyết tiêu hóa nguy kịch Bé gái 15 tuổi bị xuất huyết đường tiêu hóa, thủ phạm là thói quen hầu hết giới trẻ đều mắc
Bé gái 15 tuổi bị xuất huyết đường tiêu hóa, thủ phạm là thói quen hầu hết giới trẻ đều mắc Đang ngồi trên lề đường, bị ô tô lao lên đè vỡ gan
Đang ngồi trên lề đường, bị ô tô lao lên đè vỡ gan Có thể 'trúng độc' nếu chuộng thực phẩm nhiều màu sắc ngày Tết
Có thể 'trúng độc' nếu chuộng thực phẩm nhiều màu sắc ngày Tết Đưa con trai bị nôn ra máu đi bệnh viện, cả nhà rùng mình khi nhìn thấy thứ này được gắp ra khỏi cơ thể bé
Đưa con trai bị nôn ra máu đi bệnh viện, cả nhà rùng mình khi nhìn thấy thứ này được gắp ra khỏi cơ thể bé Ngại điều trị, người phụ nữ "ôm" khối u to gấp 10 lần bình thường
Ngại điều trị, người phụ nữ "ôm" khối u to gấp 10 lần bình thường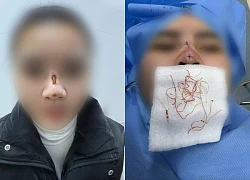 Cô gái trẻ ở Hà Nội thủng mũi, lộ chỉ chi chít
Cô gái trẻ ở Hà Nội thủng mũi, lộ chỉ chi chít Từ ca bệnh mắc ung thư dạ dày, bác sĩ cảnh báo thói quen ăn lẩu
Từ ca bệnh mắc ung thư dạ dày, bác sĩ cảnh báo thói quen ăn lẩu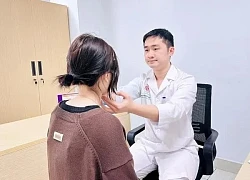 Thủng mũi, biến dạng khuôn mặt: cô gái trẻ hối hận vì căng chỉ mũi
Thủng mũi, biến dạng khuôn mặt: cô gái trẻ hối hận vì căng chỉ mũi Sáp ong tốt cho sức khỏe, vừa trị bệnh vừa làm đẹp
Sáp ong tốt cho sức khỏe, vừa trị bệnh vừa làm đẹp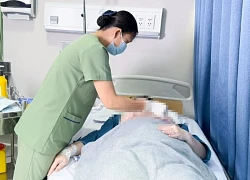 Tiêm mỡ nhân tạo ở Hồng Kông, nữ Việt kiều phải mổ ngực biến dạng nặng nề
Tiêm mỡ nhân tạo ở Hồng Kông, nữ Việt kiều phải mổ ngực biến dạng nặng nề Ba không trước khi massage
Ba không trước khi massage Điều ước Giáng sinh của những em bé chỉ mong sớm được về nhà, cho mẹ đỡ cực
Điều ước Giáng sinh của những em bé chỉ mong sớm được về nhà, cho mẹ đỡ cực Những điều nên và không nên làm khi có người bị đột quỵ
Những điều nên và không nên làm khi có người bị đột quỵ Từ chối trả thưởng vé số trúng giải đặc biệt: Toà yêu cầu bổ sung chứng cứ
Từ chối trả thưởng vé số trúng giải đặc biệt: Toà yêu cầu bổ sung chứng cứ Sao Việt 22/12: Vợ Huỳnh Anh xuất hiện sau nghi vấn chia tay
Sao Việt 22/12: Vợ Huỳnh Anh xuất hiện sau nghi vấn chia tay Một nam NSƯT: "Hai cụ già ra chính giữa sân khấu nhìn lên tôi và vái lạy"
Một nam NSƯT: "Hai cụ già ra chính giữa sân khấu nhìn lên tôi và vái lạy" Không thể nhận ra Diệp Lâm Anh hiện tại
Không thể nhận ra Diệp Lâm Anh hiện tại Khoảnh khắc gây tiếc nuối của Phương Lan - Phan Đạt trước khi ly hôn và đấu tố căng thẳng
Khoảnh khắc gây tiếc nuối của Phương Lan - Phan Đạt trước khi ly hôn và đấu tố căng thẳng Đỉnh nhất trend: Mỹ Tâm làm 1 điều gây choáng, "out trình" cả hội fan phú bà của G-Dragon
Đỉnh nhất trend: Mỹ Tâm làm 1 điều gây choáng, "out trình" cả hội fan phú bà của G-Dragon Cô gái phát hiện ung thư giai đoạn cuối trước ngày dạm ngõ 1 tháng, mẹ chồng tương lai lén làm 1 việc gây tranh cãi
Cô gái phát hiện ung thư giai đoạn cuối trước ngày dạm ngõ 1 tháng, mẹ chồng tương lai lén làm 1 việc gây tranh cãi 'VẬN MAY NỞ RỘ' trong 15 ngày đầu tiên của tháng 1 dương lịch, 3 con giáp này tha hồ hốt bạc
'VẬN MAY NỞ RỘ' trong 15 ngày đầu tiên của tháng 1 dương lịch, 3 con giáp này tha hồ hốt bạc Công an Hà Nội phối hợp Interpol truy nã quốc tế Mr Hunter Lê Khắc Ngọ
Công an Hà Nội phối hợp Interpol truy nã quốc tế Mr Hunter Lê Khắc Ngọ CĂNG: Phan Đạt tung clip 47 phút đáp trả Phương Lan, 1 chi tiết dấy lên tranh cãi dữ dội
CĂNG: Phan Đạt tung clip 47 phút đáp trả Phương Lan, 1 chi tiết dấy lên tranh cãi dữ dội Thanh niên 21 tuổi bị đồng hương sát hại ở TPHCM
Thanh niên 21 tuổi bị đồng hương sát hại ở TPHCM Phương Lan tiết lộ thông tin sốc căn nhà được gia đình Phan Đạt tặng trong lễ cưới?
Phương Lan tiết lộ thông tin sốc căn nhà được gia đình Phan Đạt tặng trong lễ cưới? Rúng động vùng quê khi 2 thiếu niên nghiện game giết người
Rúng động vùng quê khi 2 thiếu niên nghiện game giết người Bé trai 7 tuổi tử vong trong hồ bơi của căn biệt thự ở TPHCM
Bé trai 7 tuổi tử vong trong hồ bơi của căn biệt thự ở TPHCM Cái chết chấn động showbiz: Minh tinh 22 tuổi nghi sát hại chồng đại gia U80 sau 3 tháng cưới, phán quyết cuối cùng gây phẫn nộ
Cái chết chấn động showbiz: Minh tinh 22 tuổi nghi sát hại chồng đại gia U80 sau 3 tháng cưới, phán quyết cuối cùng gây phẫn nộ Sốc: Hỏa hoạn thiêu rụi nơi tài tử Nam Joo Hyuk đang quay phim
Sốc: Hỏa hoạn thiêu rụi nơi tài tử Nam Joo Hyuk đang quay phim Phương Lan viết tâm thư tố căng hậu ly hôn, Phan Đạt: "Giờ ra đòn mới hả?"
Phương Lan viết tâm thư tố căng hậu ly hôn, Phan Đạt: "Giờ ra đòn mới hả?" Kiếp nạn của Trấn Thành giữa drama chia tay đấu tố của Phương Lan - Phan Đạt
Kiếp nạn của Trấn Thành giữa drama chia tay đấu tố của Phương Lan - Phan Đạt