8 điều không ai nói với bạn về căn bệnh khiến bạn đau đớn và dễ dẫn đến vô sinh vì phải cắt bỏ cơ quan sinh sản
Chính bởi tính chất phức tạp và dễ nhầm lẫn khi chẩn đoán mà không phải ai, thậm chí cả bác sĩ, cũng hiểu đúng về bệnh lạc nội mạc tử cung .
Bệnh lạc nội mạc tử cung là một tình trạng dễ bị hiểu lầm và chẩn đoán sai khiến hàng triệu phụ nữ trên toàn thế giới phải chịu đựng những đau đớn và hậu quả vô cùng to lớn khác, thậm chí cả phẫu thuật cắt bỏ bộ phận trong cơ quan sinh sản .
Ảnh: Winzy Lee/Shutterstock
Cũng chính bởi tính chất phức tạp và dễ nhầm lẫn này mà không phải ai, thậm chí cả bác sĩ, cũng hiểu đúng về bệnh. Đặc biệt với những người đang phải đối mặt với bệnh này, hiểu đúng về nó sẽ giúp đối phó và đẩy lùi bệnh tốt hơn nhiều.
Dưới đây là 10 điều không phải ai cũng biết mà nói với bạn về lạc nội mạc tử cung, thế nhưng nó lại rất quan trọng đấy. Vậy nên, đừng bỏ qua nhé.
1. Lạc nội mạc tử cung phổ biến hơn mọi người nghĩ
Ảnh: F8 studio/Shutterstock
Trong lạc nội mạc tử cung, mô tương tự như niêm mạc tử cung bắt đầu mọc ở những nơi khác trong cơ thể, chẳng hạn như buồng trứng , ống dẫn trứng và thậm chí cả ruột… Nó có thể gây đau và ảnh hưởng đến việc thụ thai, dễ dẫn đến vô sinh.
Tiến sĩ Piraye Yurttas Beim, giám đốc điều hành và người sáng lập Celmatix và một thành viên hội đồng quản trị của tổ chức Endometriosis Foundation của Mỹ giải thích: tình trạng này rất phổ biến, cứ 10 phụ nữ trong độ tuổi sinh sản thì có 1 người bị bệnh lạc nội mạc tử cung ở một mức độ nào đó.
2. Không phải bác sĩ nào sản khoa nào cũng hiểu rõ về bệnh này
Ảnh: Branislav Nenin/Shutterstock
Một bác sĩ sản phụ khoa được coi là một bác sĩ chăm sóc chính chứ không phải là một bác sĩ chuyên khoa. Bác sĩ Andrew Cook, người sáng lập và giám đốc y khoa tại Vital Health Endometriosis Center giải thích: Các bác sĩ sản phụ khoa không phải lúc nào cũng có chuyên môn trong điều trị lạc nội mạc tử cung hoặc đau vùng chậu.
Video đang HOT
Bác sĩ Harry Reich, cố vấn y khoa cấp cao của tổ chức Lạc nội mạc tử cung (Endometriosis Foundation) của Mỹ cũng đồng tình với điều này. “Nếu bạn cảm thấy thoải mái với sự chăm sóc của bác sĩ sản phụ khoa của mình thì điều đó thật tuyệt vời. Tuy nhiên, nếu bạn cảm thấy rằng những lo ngại của bạn không được giải quyết, bạn có thể hẹn gặp bác sĩ khác – tốt hơn là một bác sĩ phẫu thuật – chuyên điều trị lạc nội mạc tử cung”, ông đưa ra lời khuyên.
3. Lạc nội mạc tử cung có thể gặp ở mọi lứa tuổi
Ảnh: Polya_olya/Shutterstock
Bạn sẽ rất ngạc nhiên khi biết rằng, dù tình trạng này thường thấy ở thanh thiếu niên nhưng ngay cả các bé gái từ 8 tuổi cũng có thể bị lạc nội mạc tử cung. Bác sĩ sản phụ khoa Ken Sinervo, thuộc Trung tâm Endometriosis giải thích: “Khoảng 70% trẻ em gái và trẻ vị thành niên bị đau vùng chậu sau đó sẽ được chẩn đoán bị lạc nội mạc tử cung, đó là lý do tại sao rất nhiều bệnh nhân chỉ ra rằng các triệu chứng của họ bắt đầu ở tuổi vị thành niên. Đó là vì bệnh đã bị bác bỏ và không được chẩn đoán chính xác trong nhiều năm”.
Theo tổ chức Lạc nội mạc tử cung ở Mỹ, đây là bệnh có tính chất di truyền. Những phụ nữ có tiền sử bệnh này trong gia đình sẽ có khả năng phát triển bệnh cao hơn những người khác tới 7 lần.
4. Bệnh lạc nội mạc tử cung có thể lây lan
Ảnh: Javi_indy/Shutterstock
Có rất nhiều báo cáo về những gì được gọi là nội mạc tử cung ngoại biên – bao gồm cả những trường hợp hiếm gặp liên quan đến não bộ, tiến sĩ Sinervo nói. “Trong Trung tâm riêng của chúng tôi, chúng tôi thường xuyên điều trị nội soi các trường hợp lạc nội mạc ở phổi và tử cung. Các bác sĩ bắt buộc phải quen thuộc với các dạng khác nhau của bệnh, bao gồm cả các trường hợp không hay gặp”, ông nói thêm.
5. Các bác sĩ thường nghĩ rằng mang thai có thể làm giảm các triệu chứng bệnh lạc nội mạc tử cung
Ảnh: Interstid/Shutterstock
Theo Tiến sĩ Sinervo, đây là một sai lầm. Sự thật là, nhiều phụ nữ bị lạc nội mạc tử cung có thể tiếp tục bị đau và trong một số trường hợp, bệnh tiến triển ngay cả trong thời kì mang thai. “Hơn nữa, nghiên cứu hiện tại đã chứng minh mối liên hệ giữa lạc nội mạc tử cung và nguy cơ cao hơn của các kết cục và biến chứng bất lợi. Ngoài ra, nó có thể ảnh hưởng đến khả năng sinh sản”, ông chia sẻ.
6. Chẩn đoán lạc nội mạc tử cung là việc khó khăn
Ảnh: David Tadevosian/Shutterstock
“Hầu hết mọi người cho rằng dấu hiệu của bệnh lạc nội mạc tử cung có thể được phát hiện trong khi khám vùng xương chậu hoặc trong siêu âm, nhưng điều này hầu như không bao giờ xảy ra”, tiến sĩ Sinervo giải thích. Một sai lầm khác nữa là, nhiều bác sĩ đã bác bỏ khả năng lạc nội mạc tử cung khi một người phụ nữ không đáp ứng với các loại thuốc được quy định cho bệnh này, chính vì thế việc điều trị có thể bị gián đoạn.
Tiến sĩ Sinervo cho biết, sử dụng kỹ thuật xâm lấn tối thiểu, một bác sĩ phẫu thuật sẽ xem được và thậm chí làm sinh thiết cả mô để xác định xem bệnh nhân có bị lạc nội mạc tử cung hay không.
7. Có nhiều cách để điều trị lạc nội mạc tử cung
Ảnh: Alex Tihonovs/Shutterstock
Một số bác sĩ vẫn tin rằng cách duy nhất để điều trị lạc nội mạc tử cung là thông qua cắt bỏ tử cung – loại bỏ hoàn toàn tử cung và các cơ quan sinh dục nữ khác như cổ tử cung, buồng trứng và ống dẫn trứng. Tuy nhiên, Tiến sĩ Sinervo chỉ ra rằng lạc nội mạc tử cung không phải lúc nào cũng giới hạn ở những cơ quan này. “Sự đau đớn và các triệu chứng phát sinh từ bệnh thường không chỉ giới hạn trong kinh nguyệt. Trong trường hợp đó, loại bỏ tử cung và kinh nguyệt không phải là phương pháp điều trị hiệu quả. Trên thực tế, đã có nhiều báo cáo về chứng lạc nội mạc tử cung kéo dài sau khi cắt bỏ tử cung – thậm chí còn tồi tệ hơn”, ông giải thích.
Việc loại bỏ các cơ quan sinh sản của một người phụ nữ để chữa khỏi chứng lạc nội mạc tử cung không phải lúc nào cũng hiệu quả. Một vài phương pháp khác chị em có thể lựa chọn là dùng thuốc và liệu pháp nội tiết tố.
8. Lạc nội mạc tử cung không phải lúc nào cũng dẫn đến vô sinh
Ảnh: Azovtsev Maksym/Shutterstock
Nhiều bệnh nhân sợ rằng họ sẽ không bao giờ có thể có con khi bị lạc nội mạc tử cung nhưng điều này không phải lúc nào cũng đúng. Theo tiến sĩ Cook, nếu phẫu thuật được thực hiện đúng cách, nó sẽ giúp tăng cơ hội mang thai trong nhiều năm sau phẫu thuật. Khi loại bỏ lạc nội mạc tử cung, một phụ nữ sẽ có nhiều khả năng mang thai hơn khi cố gắng (trong trường hợp không có yếu tố nào khác ảnh hưởng đến khả năng sinh sản của cô ấy).
Nguồn: RD
Theo Helino
Cắt buồng trứng ảnh hưởng đến cơ thể như thế nào?
Cắt buồng trứng là thủ thuật ngoại khoa để loại bỏ một hoặc cả hai buồng trứng, thường được thực hiện trong khi cắt tử cung.
Cắt buồng trứng gây mãn kinh ngay lập tức và giảm nhanh estrogen trong cơ thể.
Phụ nữ có thể lựa chọn thủ thuật này do hệ quả của các vấn đề với cơ quan sinh sản như ung thư buồng trứng, lạc nội mạc tử cung, khối u hoặc u nang, áp xe buồng trứng v.v... Những người có nguy cơ cao bị ung thư buồng trứng hoặc ung thư vú cũng có thể giảm nguy cơ nhờ thủ thuật này.
Christine Bruha, chuyên gia tư vấn di truyền Trung tâm Ung thư Moffitt ở Florida cho biết: "Hầu hết các bệnh nhân được phát hiện có đột biến BRCA đều muốn gặp bác sĩ sản phụ khoa hoặc bác sĩ ung bướu sản phụ khoa để thảo luận về việc cắt bỏ buồng trứng và ống dẫn trứng để giảm nguy cơ.
Phòng ngừa ung thư thường bao gồm cắt bỏ cả hai buồng trứng. Nhưng đối với các vấn đề như u nang, các chuyên gia khuyên bạn nên giữ lại bên buồng trứng bình thường.
BS. Matthew T. Siedhoff, một bác sĩ phẫu thuật sản phụ khoa tại Cedars-Sinai, Los Angeles cho biết: "Một buồng trứng là đủ để tránh những thay đổi về khả năng sinh sản và chức năng nội tiết".
Có hai cách để thực hiện phẫu thuật cắt buồng trứng - phẫu thuật mở, bao gồm vết rạch dài ở vùng bụng dưới, hoặc phẫu thuật nội soi xâm lấn tối thiểu, ít đau hơn và dễ phục hồi hơn. Các lý do y học sẽ quyết định việc bác sĩ chọn thực hiện thủ thuật nào.
Phẫu thuật cắt bỏ cả hai buồng trứng sẽ gây mãn kinh ngay lập tức. Kết quả là người phụ nữ có thể đột ngột trải qua các triệu chứng điển hình (bốc hỏa, vấn đề về trí nhớ, thay đổi tâm trạng, khô âm đạo) thay vì sự chuyển tiếp tự nhiên và dần dần. Trong trường hợp khó chịu nhiều, liệu pháp thay thế hoóc-môn có thể giúp giảm nhẹ quá trình này. Cắt buồng trứng sẽ gây vô sinh, nên các bác sĩ sẽ khuyên những người muốn có con sinh học xem xét việc lưu trữ trứng.
Tuy thủ thuật này khá an toàn, các nghiên cứu đã cho thấy những nguy cơ tăng nhẹ liên quan đến bệnh nhân. Nghiên cứu thấy rằng nguy cơ loãng xương, sa sút trí tuệ và tử vong do mọi nguyên nhân cao hơn có liên quan đến thủ thuật. Ngoài ra, nguy cơ bệnh tim tăng gấp đôi ở những phụ nữ cắt buồng trứng kho còn trẻ.
Estrogen sụt giảm nhanh trong cơ thể cũng có thể ảnh hưởng đến cảm xúc và tâm lý của bệnh nhân. Có thể dự kiến những thay đổi trong tình dục, trong khi một số phụ nữ có thể gặp phải những thay đổi về tâm trạng.
Thời gian phục hồi sẽ mất khoảng từ 2 - 6 tuần. Thời gian để phục hồi sau mổ có thể lâu hơn nếu cắt buồng trứng đi kèm với cắt tử cung. Cuối cùng, cắt buồng trứng là một phương pháp phòng ngừa hiệu quả cao, trong đó lợi ích được xem là vượt xa nguy cơ.
Những người mang đột biến di truyền có thể giảm 50% nguy cơ phát triển ung thư vú và 90% nguy cơ ung thư buồng trứng. Nếu bạn tin rằng mình có nguy cơ mang đột biến BRCA, hãy cân nhắc việc xét nghiệm di truyền bằng cách tham khảo ý kiến bác sĩ.
Cẩm Tú
Theo Dân trí
Thấy con có khối u nhỏ ở háng nhưng mẹ không bận tâm, đưa con đi khám nghe bác sĩ nói mẹ mới hốt hoảng 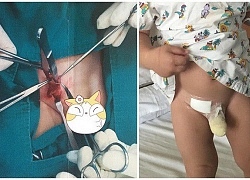 Việc phẫu thuật kịp thời đã giúp cậu bé thoát khỏi tình trạng đau đớn gây ra do căn bệnh thoát vị khá phổ biến ở trẻ sơ sinh và trẻ nhỏ. Cậu bé phải phẫu thuật thoát vị bẹn sau khi xuất hiện khối u ở háng. Một người mẹ giấu tên đã chia sẻ câu chuyện về con trai cô, mới...
Việc phẫu thuật kịp thời đã giúp cậu bé thoát khỏi tình trạng đau đớn gây ra do căn bệnh thoát vị khá phổ biến ở trẻ sơ sinh và trẻ nhỏ. Cậu bé phải phẫu thuật thoát vị bẹn sau khi xuất hiện khối u ở háng. Một người mẹ giấu tên đã chia sẻ câu chuyện về con trai cô, mới...
 Hiện trường vụ 3 người trong một nhà bị sát hại ở Đắk Lắk01:14
Hiện trường vụ 3 người trong một nhà bị sát hại ở Đắk Lắk01:14 Người gốc Việt nổ súng ngăn vụ cướp tiệm vàng ở California01:48
Người gốc Việt nổ súng ngăn vụ cướp tiệm vàng ở California01:48 Chân dung nghi phạm 22 tuổi ám sát đồng minh của Tổng thống Mỹ Donald Trump03:08
Chân dung nghi phạm 22 tuổi ám sát đồng minh của Tổng thống Mỹ Donald Trump03:08 Chủ 'Nha khoa Tuyết Chinh' bị bắt khẩn cấp, đình chỉ lập tức cơ sở hoạt động02:32
Chủ 'Nha khoa Tuyết Chinh' bị bắt khẩn cấp, đình chỉ lập tức cơ sở hoạt động02:32 Phó Tổng thống Mỹ khiêng quan tài của nhà hoạt động bị ám sát01:40
Phó Tổng thống Mỹ khiêng quan tài của nhà hoạt động bị ám sát01:40 Vụ thảm án ở Đắk Lắk: Bé trai thoát chết nhờ trèo qua tường, trên người nhiều vết dao đâm08:05
Vụ thảm án ở Đắk Lắk: Bé trai thoát chết nhờ trèo qua tường, trên người nhiều vết dao đâm08:05 Bắt khẩn cấp ba nam thanh niên 17-18 tuổi chuyên giật bàn bày đồ cúng ở TPHCM01:42
Bắt khẩn cấp ba nam thanh niên 17-18 tuổi chuyên giật bàn bày đồ cúng ở TPHCM01:42 Bắt khẩn cấp tài xế taxi 'chặt chém' người phụ nữ nghèo, kết cục không thể tránh03:04
Bắt khẩn cấp tài xế taxi 'chặt chém' người phụ nữ nghèo, kết cục không thể tránh03:04 Bí ẩn "vật thể lạ" trên Google Maps, nghi UFO ở Nam Cực, khiến thế giới sửng sốt02:33
Bí ẩn "vật thể lạ" trên Google Maps, nghi UFO ở Nam Cực, khiến thế giới sửng sốt02:33 Máy bay SpiceJet rơi bánh khi cất cánh, 70 hành khách thoát nạn04:36
Máy bay SpiceJet rơi bánh khi cất cánh, 70 hành khách thoát nạn04:36 Lời kể ám ảnh của cháu bé cứu bạn trong đêm ở Đắk Lắk, anh hùng đời thật là đây02:36
Lời kể ám ảnh của cháu bé cứu bạn trong đêm ở Đắk Lắk, anh hùng đời thật là đây02:36Tiêu điểm
Tin đang nóng
Tin mới nhất
Phát hiện ca mắc hội chứng tiền ung thư "hiểm", chưa có cách trị thống nhất

Rau thuộc nhóm "tốt nhất thế giới" lại là món bình dân ở Việt Nam

Cứu sống sản phụ sốc mất máu nặng do nhau cài răng lược
Nguy hiểm tính mạng vì khối phì đại tuyến tiền liệt nặng gần nửa ký

Một lần khám sức khỏe phơi bày bí mật về bệnh viêm gan B của cả nhà

7 tác hại từ việc thường xuyên đứng khi uống nước
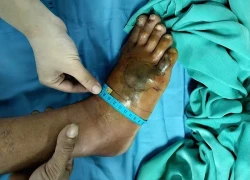
Đau nhức dữ dội, chân sưng nề vì rắn độc cắn

Phát hiện kỹ thuật ướp xác lâu đời nhất thế giới được tìm thấy tại Việt Nam

Nguy cơ sốt xuất huyết tăng cao ở Hà Tĩnh do thời tiết

Người đàn ông nhiễm Covid-19 suốt hơn 2 năm

Cứu sống cụ bà vừa vỡ ruột thừa vừa rối loạn nhịp tim

7 nhóm người nên ăn quả lựu để tăng cường sức khỏe
Có thể bạn quan tâm

Lan Phương kể góc khuất hôn nhân, thu nhập 7 tỷ đồng/năm tại phiên tòa ly hôn chồng Tây
Sao việt
23:59:15 17/09/2025
Đây có đúng là Kim Yoo Jung không vậy?
Hậu trường phim
23:56:38 17/09/2025
MV chủ đề Anh Trai Say Hi mùa 2 đã ra lò: Từ đầu đến cuối như là Rap Việt!
Nhạc việt
23:49:39 17/09/2025
Chỉ còn 99 ngày nữa, cả nước sẽ nghe nhạc của nữ ca sĩ này: "Bỏ túi" 80 tỷ đồng/năm nhờ 15 phút ngẫu hứng từ 30 năm trước
Nhạc quốc tế
23:44:44 17/09/2025
Cướp tài sản ở Thanh Hóa, bị bắt tại Hà Nội
Pháp luật
23:07:08 17/09/2025
Xe hết pin đột ngột, cha mẹ phải đập cửa kính để cứu con mắc kẹt bên trong
Ôtô
23:03:39 17/09/2025
Nga cảnh báo tấn công lực lượng quân sự châu Âu ở Ukraine
Thế giới
23:00:24 17/09/2025
Gia thế giàu có của 'thần tiên tỷ tỷ' Lưu Diệc Phi
Sao châu á
22:44:17 17/09/2025
Hollywood sững sờ trước sự ra đi của huyền thoại màn ảnh Robert Redford
Sao âu mỹ
22:40:56 17/09/2025
Phát hiện thi thể nam giới đã phân hủy trong vườn sầu riêng
Tin nổi bật
22:18:40 17/09/2025
 Thi Đại học xong rồi, hãy nhanh chóng kéo lại sức khoẻ bằng cách duy trì những thói quen sau
Thi Đại học xong rồi, hãy nhanh chóng kéo lại sức khoẻ bằng cách duy trì những thói quen sau 8 lời khuyên có thể cứu mạng sống của bạn và người thân trong tình huống nguy hiểm
8 lời khuyên có thể cứu mạng sống của bạn và người thân trong tình huống nguy hiểm







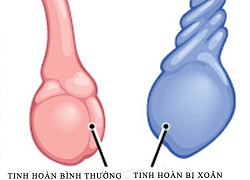 Hai bé trai bỗng bị hoại tử tinh hoàn
Hai bé trai bỗng bị hoại tử tinh hoàn Nỗi niềm khó nói: mọc mụn ở mông và đây là những việc bạn nên làm để hạn chế tình trạng này
Nỗi niềm khó nói: mọc mụn ở mông và đây là những việc bạn nên làm để hạn chế tình trạng này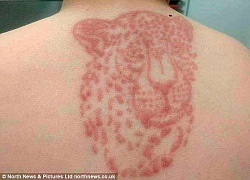 Hai đứa trẻ đau đớn khi tay, lưng sưng tấy do vẽ henna trong chuyến du lịch và lời cảnh báo nhiều phụ huynh bỏ qua
Hai đứa trẻ đau đớn khi tay, lưng sưng tấy do vẽ henna trong chuyến du lịch và lời cảnh báo nhiều phụ huynh bỏ qua Cô gái trẻ chấp nhận mãn kinh sớm để ngăn chặn cơn đau dai dẳng mỗi lần "đèn đỏ" vì căn bệnh mà nhiều phụ nữ mắc phải
Cô gái trẻ chấp nhận mãn kinh sớm để ngăn chặn cơn đau dai dẳng mỗi lần "đèn đỏ" vì căn bệnh mà nhiều phụ nữ mắc phải Phẫu thuật ngăn bệnh ung thư vú, tỉnh dậy người phụ nữ ngỡ ngàng với cặp ngực mới và trải qua những ngày tháng đau đớn sau đó
Phẫu thuật ngăn bệnh ung thư vú, tỉnh dậy người phụ nữ ngỡ ngàng với cặp ngực mới và trải qua những ngày tháng đau đớn sau đó 5 dấu hiệu chứng tỏ bạn cần thay đổi tư thế ngủ
5 dấu hiệu chứng tỏ bạn cần thay đổi tư thế ngủ Chàng trai viết sách kể lại giây phút bị gãy 'cậu nhỏ' khi ân ái
Chàng trai viết sách kể lại giây phút bị gãy 'cậu nhỏ' khi ân ái Nghe tiếng hét thất thanh của con gái, mẹ hoảng hốt chạy lại thấy vệt đen trên miệng liền lập tức đưa con vào bệnh viện
Nghe tiếng hét thất thanh của con gái, mẹ hoảng hốt chạy lại thấy vệt đen trên miệng liền lập tức đưa con vào bệnh viện Câu chuyện tình yêu phi thường thay đổi số phận người đàn ông bại liệt
Câu chuyện tình yêu phi thường thay đổi số phận người đàn ông bại liệt Rùng mình những lần gián chui vào tai: bệnh nhân hốt hoảng, bác sĩ hết hồn
Rùng mình những lần gián chui vào tai: bệnh nhân hốt hoảng, bác sĩ hết hồn Bị đau buốt gót chân mỗi sáng thức dậy, tưởng không sao nhưng đi khám mới vỡ lẽ là căn bệnh nguy hiểm
Bị đau buốt gót chân mỗi sáng thức dậy, tưởng không sao nhưng đi khám mới vỡ lẽ là căn bệnh nguy hiểm Bị ngứa vùng kín - nguyên nhân do đâu?
Bị ngứa vùng kín - nguyên nhân do đâu? Ca đầu tiên ở Việt Nam chữa ung thư máu bằng liệu pháp đắt đỏ
Ca đầu tiên ở Việt Nam chữa ung thư máu bằng liệu pháp đắt đỏ 7 mẹo ăn uống giúp tuổi già khỏe mạnh, kéo dài tuổi thọ
7 mẹo ăn uống giúp tuổi già khỏe mạnh, kéo dài tuổi thọ Loại độc tố cực mạnh xuất hiện trong nhà bếp, nhiều gia đình vô tình ăn phải mỗi ngày mà không biết: Hãy bỏ ngay
Loại độc tố cực mạnh xuất hiện trong nhà bếp, nhiều gia đình vô tình ăn phải mỗi ngày mà không biết: Hãy bỏ ngay Nga không tuyên bố vaccine ung thư Enteromix sẵn sàng sử dụng
Nga không tuyên bố vaccine ung thư Enteromix sẵn sàng sử dụng Chuyên gia giải thích hiện tượng cười khi ngủ
Chuyên gia giải thích hiện tượng cười khi ngủ Hình ảnh ruột thừa vỡ mủn nát khiến bác sĩ sốc
Hình ảnh ruột thừa vỡ mủn nát khiến bác sĩ sốc Nhiễm nấm nội tạng đe dọa sức khỏe người già
Nhiễm nấm nội tạng đe dọa sức khỏe người già 54 giờ đối mặt với rắn, muỗi và lạnh giá dưới giếng sâu của bà mẹ 48 tuổi
54 giờ đối mặt với rắn, muỗi và lạnh giá dưới giếng sâu của bà mẹ 48 tuổi Nữ nghệ sĩ công khai bạn trai Việt kiều ở tuổi U60: 2 lần đổ vỡ tình cảm, từng yêu trai trẻ kém 18 tuổi
Nữ nghệ sĩ công khai bạn trai Việt kiều ở tuổi U60: 2 lần đổ vỡ tình cảm, từng yêu trai trẻ kém 18 tuổi Vụ xe tải lao vào chợ: Chồng đau đớn chứng kiến vợ mang bầu 8 tháng tử nạn
Vụ xe tải lao vào chợ: Chồng đau đớn chứng kiến vợ mang bầu 8 tháng tử nạn Siêu thảm đỏ LHP Busan 2025: Lisa (BLACKPINK) hóa "tiên hoa" sexy cực chặt chém, Han So Hee mặc xấu hết cứu!
Siêu thảm đỏ LHP Busan 2025: Lisa (BLACKPINK) hóa "tiên hoa" sexy cực chặt chém, Han So Hee mặc xấu hết cứu! Vụ 'chặt chém' 2,5 triệu đồng/cuốc xe: Khởi tố tài xế
Vụ 'chặt chém' 2,5 triệu đồng/cuốc xe: Khởi tố tài xế Hot girl Vbiz từ bỏ hào quang, lấy chồng đại gia, sống trong biệt thự trăm tỷ, U40 nhìn như chị gái của con trai
Hot girl Vbiz từ bỏ hào quang, lấy chồng đại gia, sống trong biệt thự trăm tỷ, U40 nhìn như chị gái của con trai Con trai 16 tuổi, cao 1m8 của "nam thần số 1 màn ảnh" Lâm Chí Dĩnh bị cấm lộ mặt vì... xấu?
Con trai 16 tuổi, cao 1m8 của "nam thần số 1 màn ảnh" Lâm Chí Dĩnh bị cấm lộ mặt vì... xấu? Vì sao bộ phim Hàn đầy sắc màu âm mưu và quyền lực này lại được kỳ vọng là bom tấn của năm, vừa xem đã thấy cực cuốn, không dứt ra nổi?
Vì sao bộ phim Hàn đầy sắc màu âm mưu và quyền lực này lại được kỳ vọng là bom tấn của năm, vừa xem đã thấy cực cuốn, không dứt ra nổi? Mỹ nhân Việt một mình nuôi 5 con, bỏ trống nhà 16 tỷ ở TP.HCM, U40 sang Mỹ cưới chồng
Mỹ nhân Việt một mình nuôi 5 con, bỏ trống nhà 16 tỷ ở TP.HCM, U40 sang Mỹ cưới chồng "Nữ thần thanh xuân" bị tố hãm hại mỹ nam Vu Mông Lung
"Nữ thần thanh xuân" bị tố hãm hại mỹ nam Vu Mông Lung Vụ chồng bị phạt tù vì quan hệ với vợ: Tòa không chấp nhận hoãn thi hành án
Vụ chồng bị phạt tù vì quan hệ với vợ: Tòa không chấp nhận hoãn thi hành án Rộ tin sốc về tính mạng của Ngô Diệc Phàm trong tù
Rộ tin sốc về tính mạng của Ngô Diệc Phàm trong tù Cặp đôi ngôn tình trục trặc vì nhà trai lén "ăn chả ăn nem" nhiều lần, nữ hoàng rating tuyên bố đổ vỡ hôn nhân?
Cặp đôi ngôn tình trục trặc vì nhà trai lén "ăn chả ăn nem" nhiều lần, nữ hoàng rating tuyên bố đổ vỡ hôn nhân? Hi hữu: Xây nhầm nhà trên đất của người khác rồi đề nghị... mua lại đất
Hi hữu: Xây nhầm nhà trên đất của người khác rồi đề nghị... mua lại đất Hội nghệ sĩ đã "căng", đòi làm rõ cái chết gây sốc của nam diễn viên đẹp hơn cả Dương Mịch
Hội nghệ sĩ đã "căng", đòi làm rõ cái chết gây sốc của nam diễn viên đẹp hơn cả Dương Mịch Drama cực căng: Bị Cát Phượng chê phũ phàng, đạo diễn Có Chơi Có Chịu tuyên bố dùng tới pháp lý
Drama cực căng: Bị Cát Phượng chê phũ phàng, đạo diễn Có Chơi Có Chịu tuyên bố dùng tới pháp lý Nam chính Mưa Đỏ lần đầu chạm mặt người yêu cũ tại sự kiện, lộ thái độ khiến cả cõi mạng tiếc đứt ruột
Nam chính Mưa Đỏ lần đầu chạm mặt người yêu cũ tại sự kiện, lộ thái độ khiến cả cõi mạng tiếc đứt ruột Công an làm rõ vụ nữ nhân viên cửa hàng quần áo bị 'quấy rối' ở Ninh Bình
Công an làm rõ vụ nữ nhân viên cửa hàng quần áo bị 'quấy rối' ở Ninh Bình Cái kết cho cuộc hôn nhân đầy sóng gió của Châu Huệ Mẫn
Cái kết cho cuộc hôn nhân đầy sóng gió của Châu Huệ Mẫn